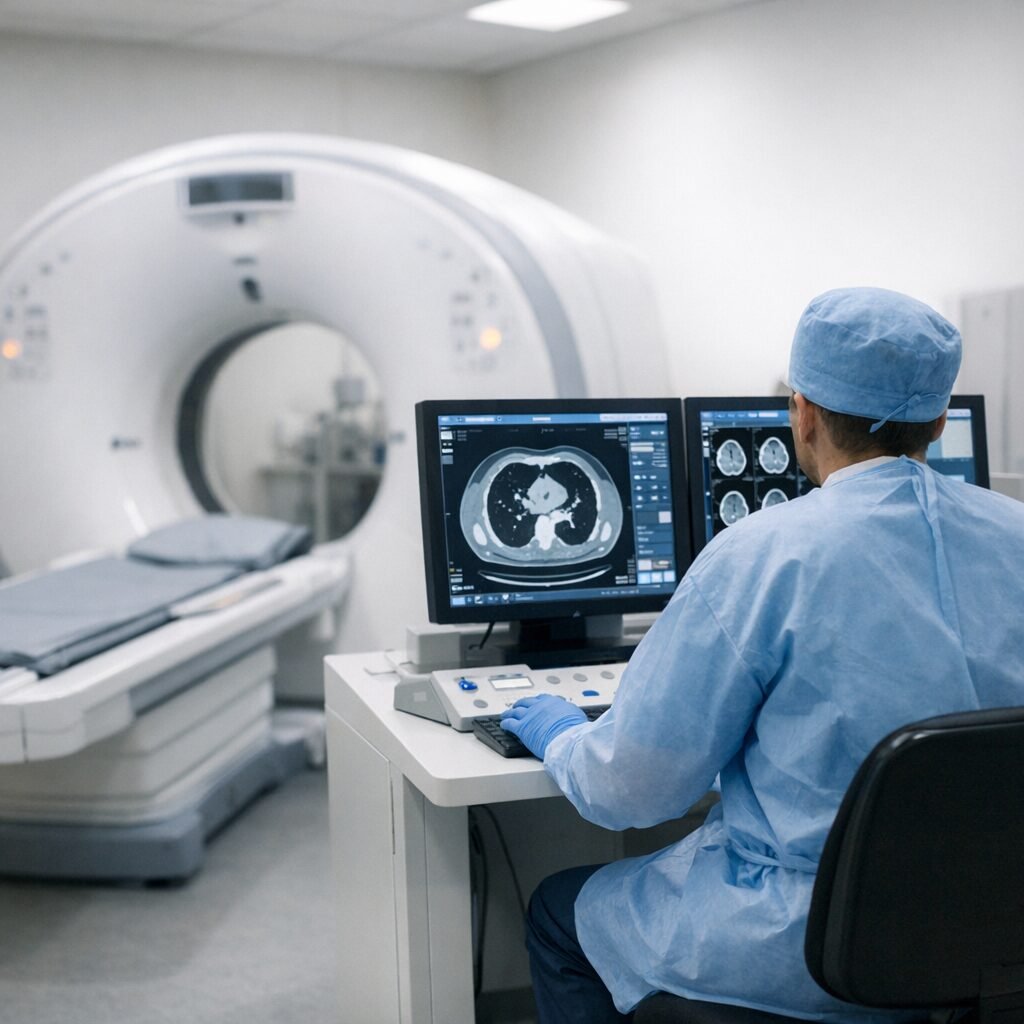
Durante años, el cáncer de pulmón ha sido sinónimo de diagnóstico tardío y pronóstico difícil. Pero un cambio silencioso está ganando fuerza en Europa: el impulso a programas de cribado con TAC de baja dosis para detectar tumores cuando aún son tratables. La actualidad sanitaria de este 2026 pasa por una pregunta incómoda —¿a quién hay que hacerle la prueba y cuándo?— y por una respuesta cada vez más clara desde la salud pública.
El punto de inflexión lo marcó el Consejo de la Unión Europea, que en su recomendación sobre el refuerzo de la prevención mediante cribados (actualizada en 2022) incluyó por primera vez el cáncer de pulmón como candidato a programas poblacionales “basados en el riesgo”. A diferencia de los cribados ya consolidados (mama, cérvix y colon), aquí no se trata de invitar a toda una franja de edad, sino de identificar a personas con un riesgo elevado —principalmente por el tabaquismo— para ofrecerles un TAC de baja dosis (LDCT) de forma periódica.
La recomendación no nace de una intuición, sino de evidencia acumulada. El ensayo estadounidense NLST mostró una reducción de la mortalidad por cáncer de pulmón con LDCT frente a radiografía de tórax en fumadores de alto riesgo. Y el estudio europeo NELSON reforzó el mensaje al observar una disminución relevante de la mortalidad en población de riesgo sometida a TAC de baja dosis. En paralelo, varias sociedades científicas europeas han ido afinando criterios para maximizar beneficios y minimizar daños (falsos positivos, sobrediagnóstico, ansiedad y exposición a radiación, aunque esta sea baja).
¿Qué cambia en la práctica? Los programas que se están diseñando o ampliando en distintos países europeos se apoyan en criterios de riesgo que suelen combinar edad y historial tabáquico (paquetes-año), además de considerar si la persona sigue fumando o dejó el tabaco hace relativamente poco. La clave es que el cribado se integre en circuitos clínicos con unidades de nódulo pulmonar, protocolos de seguimiento y acceso rápido a pruebas confirmatorias cuando procede. No es “hacerse un TAC y ya”: es un proceso organizado.
“El cribado solo tiene sentido si va acompañado de una estrategia de calidad: selección adecuada, lectura estandarizada de imágenes y rutas claras para el manejo de los hallazgos”, explica la neumóloga María Jesús Pérez, del Hospital Universitario La Paz (Madrid). “Un TAC de baja dosis puede encontrar nódulos benignos con frecuencia; por eso es crucial evitar intervenciones innecesarias y, a la vez, no perder los casos que sí requieren atención”.
El debate no es menor porque el cáncer de pulmón sigue siendo una de las principales causas de muerte por cáncer en Europa. La mayoría de casos se diagnostican en fases avanzadas, cuando las opciones curativas son más limitadas. Detectarlo antes abre la puerta a cirugía con intención curativa, radioterapia estereotáctica en estadios iniciales y a tratamientos menos agresivos. Además, el cribado puede identificar otras patologías relevantes (como enfisema), aunque eso también exige criterios para no medicalizar sin motivo.
Los defensores del cribado insisten en un punto que a menudo se pasa por alto: la herramienta más potente para reducir el riesgo sigue siendo dejar de fumar. Por eso, los modelos europeos más sólidos plantean el cribado como una puerta de entrada a programas de cesación tabáquica. “Es una oportunidad clínica: cuando una persona acepta participar en un cribado, suele estar más receptiva a abandonar el tabaco. Integrar apoyo conductual y tratamiento farmacológico multiplica el impacto en salud”, señala Joan B. Soriano, epidemiólogo y neumólogo, en conversación con este medio.
También hay retos: la disponibilidad de escáneres, la carga de trabajo en radiología, la formación específica y la equidad. Si el cribado se despliega sin planificación, puede aumentar desigualdades (por ejemplo, si solo acceden quienes viven cerca de grandes hospitales o quienes pueden permitirse revisiones privadas). Por eso, la recomendación europea insiste en que los países implementen programas con evaluación continua, indicadores de calidad y un enfoque poblacional.
En España, el interés por el cribado de cáncer de pulmón ha crecido al calor de proyectos piloto y de la discusión técnica sobre cómo adaptarlo al Sistema Nacional de Salud. El objetivo es claro: llegar a quienes más se beneficiarían sin convertir la prueba en un “chequeo” indiscriminado. Los expertos recuerdan que el TAC de baja dosis no está indicado para todo el mundo: en población de bajo riesgo, los posibles daños pueden superar los beneficios.
El cierre de esta historia es, en realidad, un comienzo. Europa ha puesto el foco en una estrategia que puede cambiar el mapa del cáncer de pulmón en la próxima década, pero su éxito dependerá de cómo se aplique: con criterios, con recursos y con una idea central que no admite atajos. Cribar para detectar antes, sí, pero también prevenir para enfermar menos.

