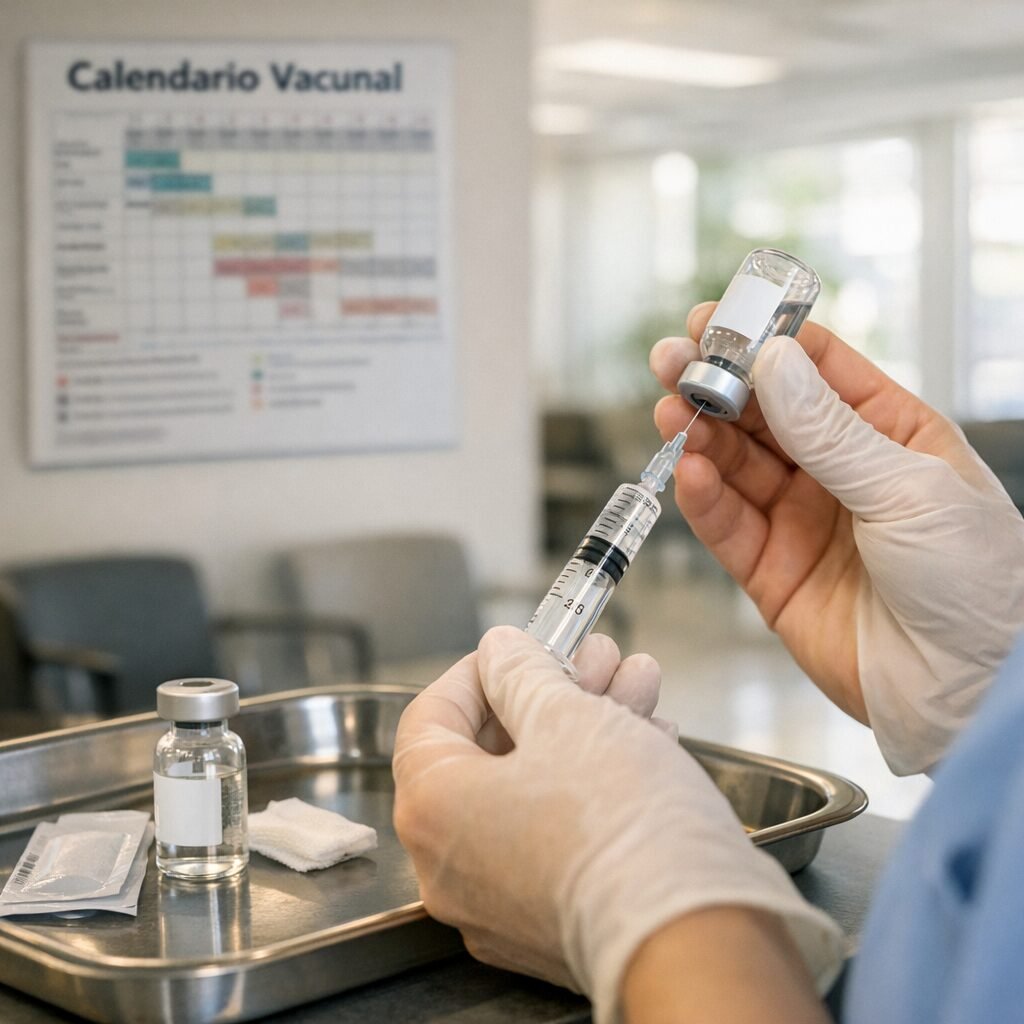
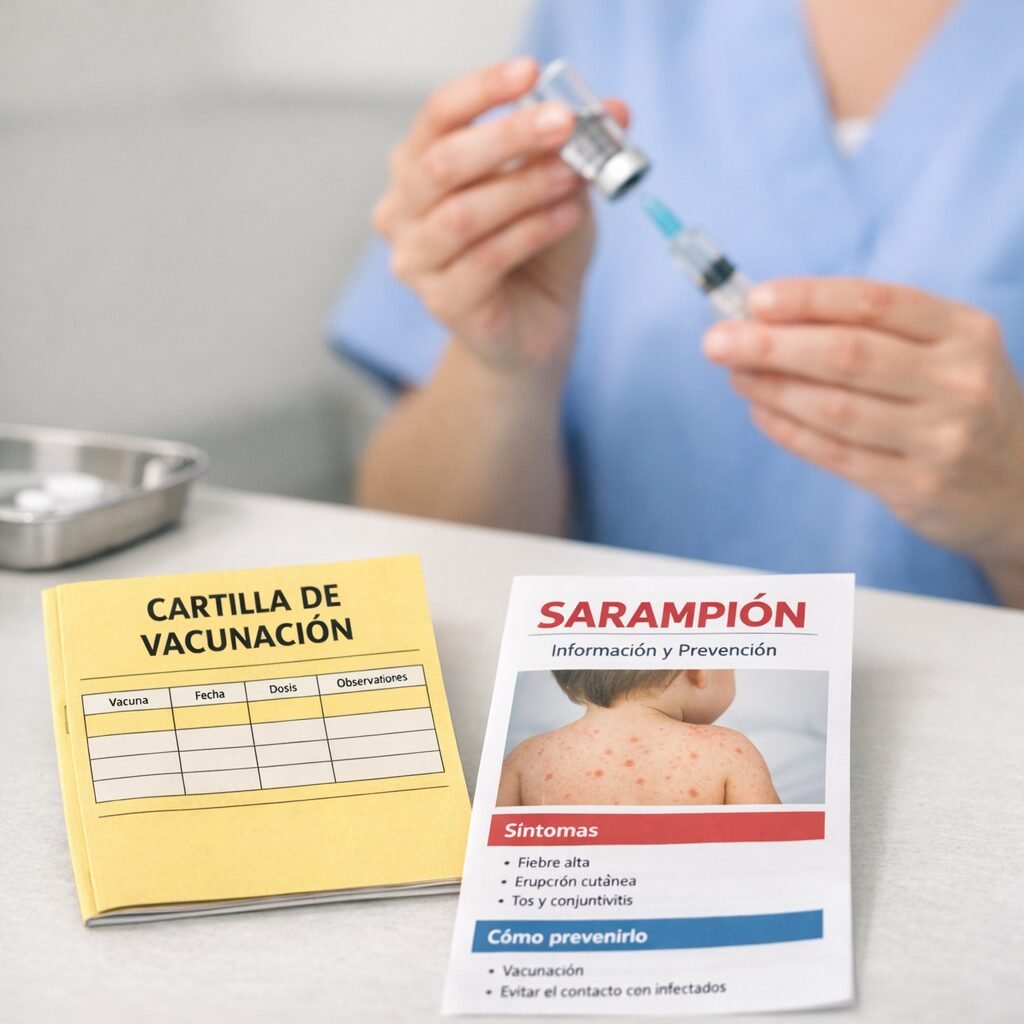
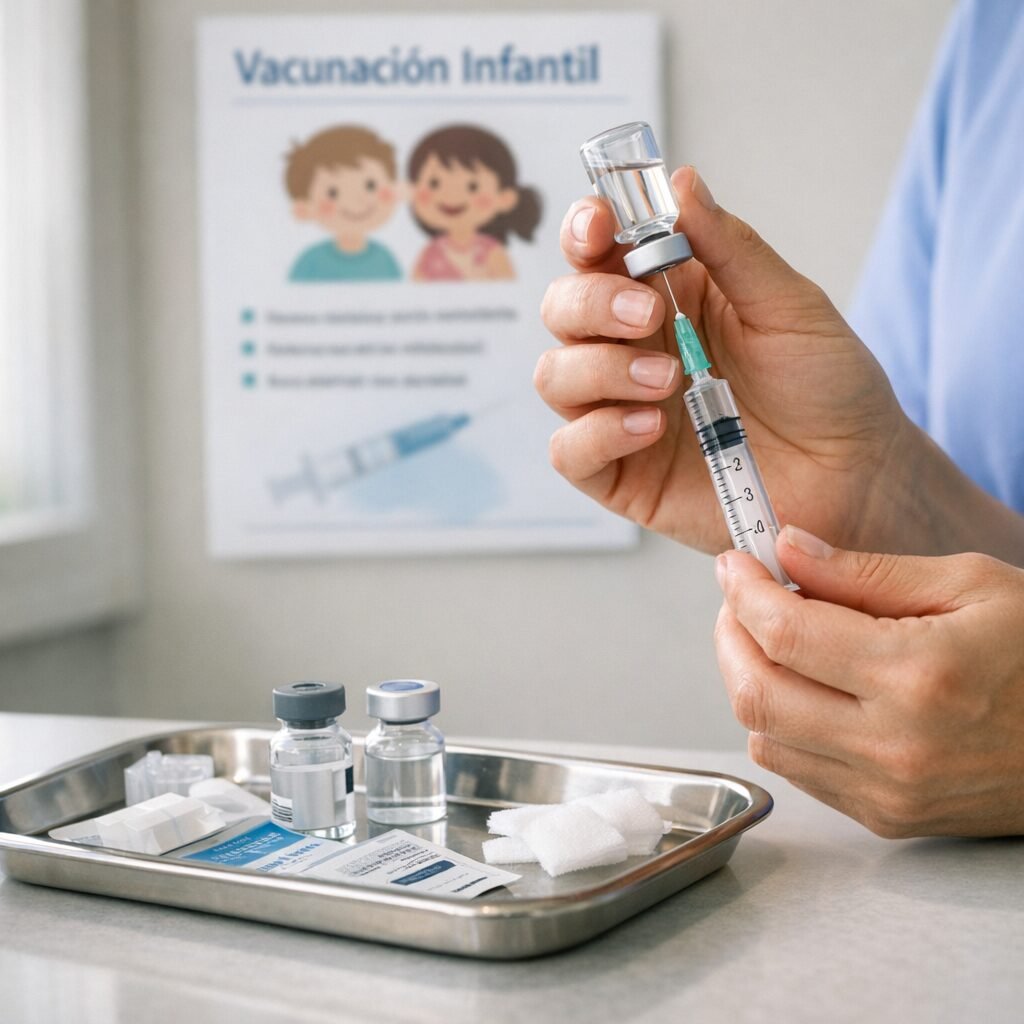
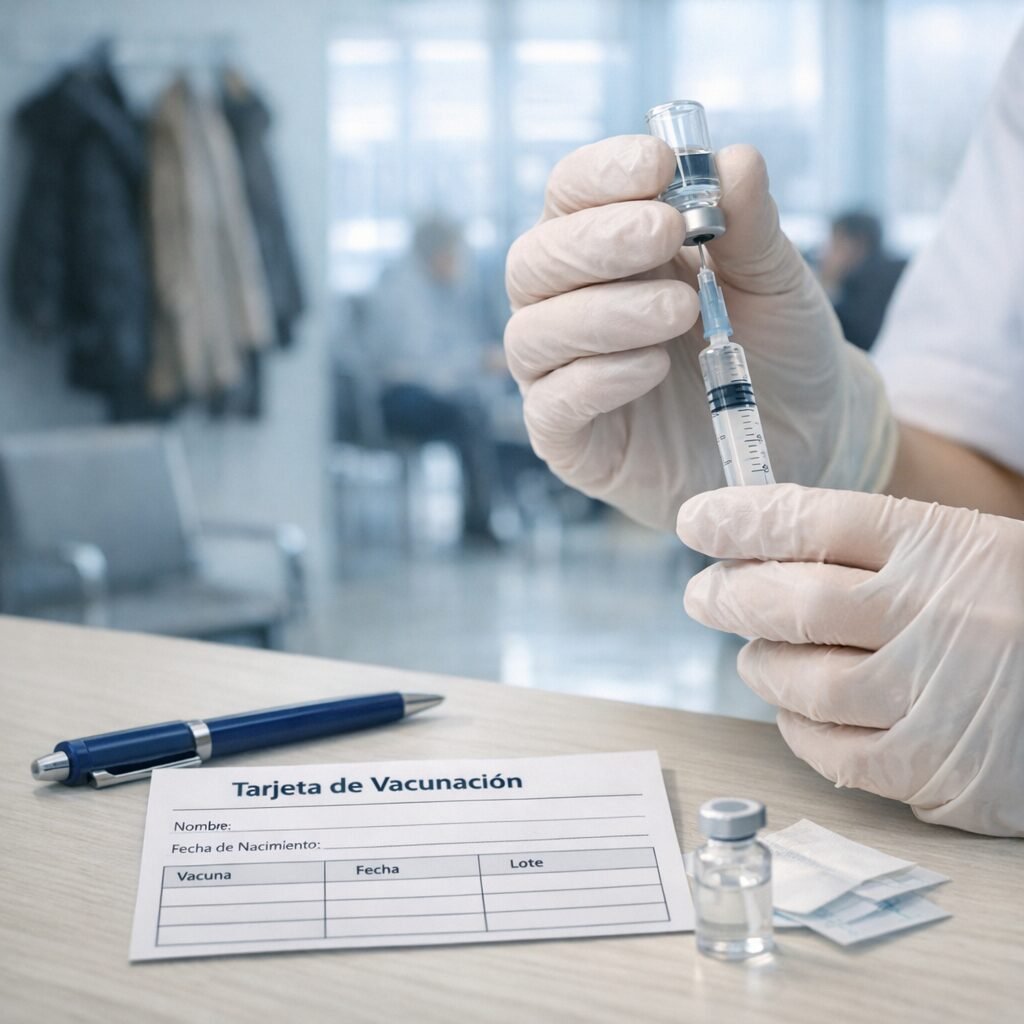
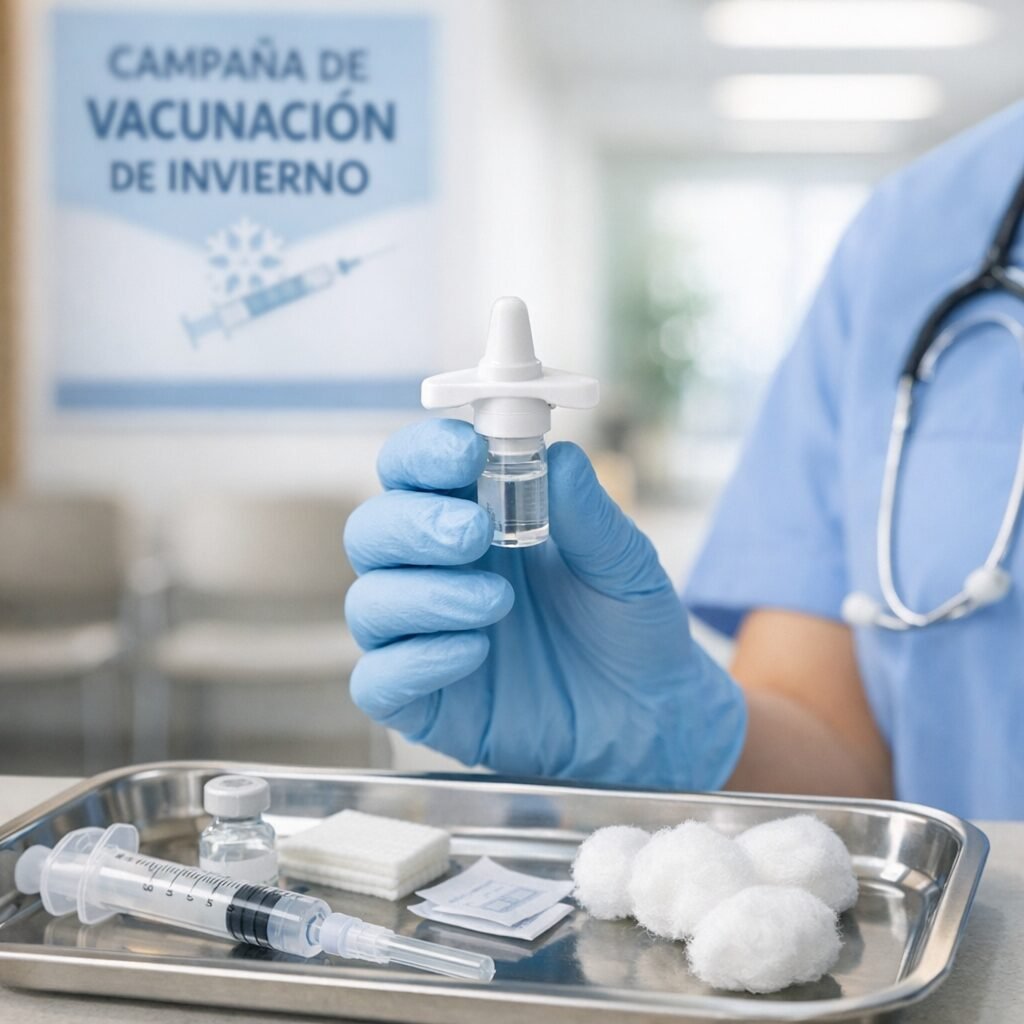
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a ocupar titulares en varios países europeos. El motivo no es un virus nuevo, sino un viejo conocido que aprovecha una combinación peligrosa: bolsas de baja cobertura vacunal, viajes internacionales y la falsa sensación de seguridad tras años con pocos casos. En salud pública, el sarampión es un termómetro: cuando aparece, suele indicar que hay personas sin protección suficiente. Los sistemas de vigilancia europeos llevan meses registrando un repunte de casos y brotes asociados a entornos con inmunización incompleta. El sarampión es uno de los virus más contagiosos: puede transmitirse por el aire y permanecer en espacios cerrados un tiempo después de que la persona infectada se haya marchado. Por eso, cuando entra en una comunidad con vacunación desigual, puede propagarse con rapidez, especialmente en guarderías, colegios, centros sanitarios y reuniones familiares. La clave está en la cobertura. Para mantener la protección comunitaria se necesita una vacunación alta y sostenida, con especial atención a la segunda dosis. En España, el calendario infantil incluye la vacuna triple vírica (sarampión, rubéola y parotiditis) en dos dosis. Sin embargo, los expertos recuerdan que la cobertura no es homogénea: puede variar entre territorios y, dentro de una misma ciudad, entre barrios o grupos de población. Un pequeño descenso puede abrir una ventana de transmisión. “El sarampión no perdona lagunas de inmunidad. Con coberturas altas, el virus tiene difícil circular; con coberturas irregulares, encuentra rutas”, explica la epidemióloga María José Sierra, consultora en programas de vacunación. “La recomendación es sencilla: comprobar la cartilla vacunal y, si hay dudas, consultar en el centro de salud. Es mejor actualizar que asumir”. El sarampión suele empezar con fiebre alta, malestar, tos, secreción nasal y conjuntivitis, y después aparece un exantema (manchas en la piel) que se extiende por el cuerpo. Aunque muchas personas se recuperan sin secuelas, puede causar complicaciones graves como neumonía, otitis, encefalitis y, en casos raros, una complicación neurológica tardía. El riesgo es mayor en bebés, personas inmunodeprimidas y embarazadas. Además, tras la infección se ha descrito un fenómeno de “amnesia inmunitaria” que puede aumentar temporalmente la susceptibilidad a otras infecciones. Desde el punto de vista práctico, la pregunta más repetida estos días es: ¿qué hago si no sé si estoy vacunado? Los especialistas recomiendan revisar el historial (cartilla, registros autonómicos o historia clínica digital). Si no se puede confirmar la pauta, el abordaje suele ser vacunar según la edad y la situación clínica, ya que repetir dosis en personas previamente inmunizadas no suele suponer un problema relevante. En adultos, especialmente nacidos en décadas en las que la cobertura fue menor o que no recibieron segunda dosis, puede ser recomendable completar la pauta. En embarazadas e inmunodeprimidos, la evaluación debe ser individual, porque la triple vírica es una vacuna de virus atenuados. El contexto internacional también importa. El Centro Europeo para la Prevención y el Control de las Enfermedades (ECDC) y la Organización Mundial de la Salud (OMS) han insistido en los últimos años en recuperar coberturas tras los descensos observados durante la pandemia, cuando se retrasaron revisiones y vacunaciones en algunos lugares. A ello se suma la circulación del virus en distintos países, lo que aumenta la probabilidad de importación de casos. “En un continente con alta movilidad, los brotes no se quedan en un solo sitio”, apunta el pediatra y divulgador sanitario Javier Martín Soria. “La vacuna es una herramienta de prevención individual y colectiva. Revisar la pauta antes de un viaje o de la escolarización es una medida de sentido común”. Otra cuestión clave es qué hacer ante una posible exposición. Si una persona susceptible ha estado en contacto con un caso, los servicios sanitarios pueden indicar medidas de control: desde vacunación postexposición en determinados plazos hasta inmunoglobulina en situaciones específicas, además de recomendaciones de aislamiento y seguimiento de síntomas. Por eso, ante fiebre y exantema, especialmente si hay antecedente de viaje o contacto, se aconseja contactar con el sistema sanitario antes de acudir presencialmente, para minimizar contagios en salas de espera. El repunte del sarampión no es solo una noticia de infecciones: es un recordatorio de cómo funciona la prevención cuando es invisible. Si la vacunación va bien, casi no se nota; si falla, el virus reaparece. El mensaje final de los profesionales es claro: comprobar, completar y proteger. En la mayoría de los casos, una revisión a tiempo evita una enfermedad que, aunque prevenible, sigue siendo capaz de poner en jaque a comunidades enteras.
Sueño y longevidad: por qué la regularidad al acostarte importa tanto como las horas que duermes
No basta con “dormir ocho horas” si cada día te acuestas a una hora distinta. En los últimos años, la ciencia del sueño ha ido afinando el foco: además de la duración, la regularidad del horario y la alineación con el reloj biológico se asocian de forma consistente con mejor salud cardiometabólica, estado de ánimo más estable y menor riesgo de mortalidad. La idea, cada vez más repetida por especialistas, es sencilla: el cuerpo no solo necesita dormir; necesita dormir a tiempo. La regularidad del sueño se ha convertido en un indicador relevante porque refleja cómo de “ordenado” está el sistema circadiano, el conjunto de mecanismos que coordina funciones tan distintas como la secreción hormonal, la temperatura corporal o el metabolismo de la glucosa. Cuando los horarios varían mucho entre semana y fin de semana —el conocido “jet lag social”—, el organismo recibe señales contradictorias: se come, se trabaja y se descansa en momentos cambiantes. Esa desincronización puede traducirse en más somnolencia diurna, peor rendimiento cognitivo y, a largo plazo, mayor carga cardiometabólica. La evidencia más sólida proviene de estudios observacionales de gran tamaño que han analizado patrones de sueño mediante dispositivos portátiles y registros repetidos. En ellos se observa que las personas con horarios más estables tienden a presentar mejor perfil de presión arterial, menor probabilidad de obesidad y diabetes tipo 2 y menos eventos cardiovasculares. Aunque estos trabajos no prueban causalidad por sí solos, la consistencia de los hallazgos —y su coherencia con lo que se sabe de fisiología circadiana— ha impulsado que cada vez más consultas de medicina del sueño y salud preventiva incluyan preguntas sobre variabilidad horaria, no solo sobre ronquidos o insomnio. “En la práctica clínica vemos que a muchos pacientes les preocupa la cantidad de horas, pero pasan por alto el patrón. Un horario estable facilita que el sueño sea más eficiente y que el día siguiente sea más predecible para el organismo”, explica la doctora Adrià Rigau, neurólogo y especialista en medicina del sueño en Barcelona. “No se trata de rigidez absoluta: hablamos de reducir oscilaciones grandes, sobre todo las de fin de semana”. El mecanismo biológico tiene varias capas. Por un lado, el reloj central del cerebro (en el hipotálamo) se sincroniza principalmente con la luz; por otro, los relojes periféricos de órganos como el hígado o el páncreas también responden a horarios de comidas y actividad. Cuando el sueño se desplaza de forma repetida, se alteran señales como la melatonina y el cortisol, y pueden aparecer cambios en apetito y saciedad. En términos prácticos, acostarse muy tarde suele ir acompañado de más exposición a pantallas, cenas más tardías y menos luz solar matutina, un cóctel que dificulta conciliar el sueño al día siguiente y perpetúa el círculo. Las guías de higiene del sueño llevan tiempo insistiendo en la regularidad, pero el matiz actual es que el objetivo no es únicamente “no trasnochar”: es mantener una ventana horaria relativamente constante. Muchos expertos proponen como referencia un margen de 30–60 minutos para la hora de acostarse y de levantarse, especialmente en adultos con jornada laboral estándar. En adolescentes, cuyo reloj biológico tiende de forma natural a retrasarse, el debate se cruza con los horarios escolares y la exposición nocturna a luz azul; aun así, el principio de regularidad se mantiene. “La regularidad es una palanca de salud pública infravalorada: es barata, no requiere fármacos y puede mejorar otros hábitos”, señala la psicóloga María Fernández, especialista en terapia cognitivo-conductual para el insomnio. “Cuando alguien fija una hora de despertar estable, suele ganar luz por la mañana, planifica mejor la actividad física y reduce el picoteo nocturno”. En España, donde la cultura de la cena tardía y el prime time televisivo han empujado históricamente el sueño hacia horas más nocturnas, el interés por ajustar rutinas ha crecido al calor de los relojes inteligentes y las apps que puntúan el descanso. Sin embargo, los especialistas recuerdan que esos dispositivos son orientativos: pueden ayudar a detectar irregularidad, pero no sustituyen una evaluación médica si hay síntomas como ronquidos intensos, pausas respiratorias, somnolencia marcada o insomnio persistente. ¿Qué cambios concretos recomiendan los expertos para ganar regularidad sin convertir la vida en un horario militar? Primero, fijar una hora de levantarse constante, incluso en fin de semana, y ajustar la hora de acostarse en consecuencia. Segundo, buscar luz natural en la primera hora del día y reducir luz intensa y pantallas en la última. Tercero, evitar cenas muy copiosas y alcohol cerca de la cama. Y cuarto, si se necesita recuperar sueño, priorizar una siesta corta (20–30 minutos) antes de media tarde, en lugar de “dormir hasta tarde” el domingo. El cierre es casi un cambio de mentalidad: el sueño no es solo un bloque de horas, sino un ritmo. En un momento en que la longevidad se asocia cada vez más a hábitos sostenibles y medibles, la regularidad del descanso emerge como un indicador sencillo con potencial impacto. Dormir más ayuda; dormir mejor también. Pero, para muchos, el paso decisivo puede ser empezar por algo menos glamuroso y más efectivo: dormir a la misma hora.
Un nuevo análisis confirma que caminar a paso ligero reduce el riesgo cardiovascular: cuánto basta y cómo medir la intensidad
Caminar es una de las recomendaciones de salud más repetidas, pero no siempre queda claro qué significa “caminar bien”. Un nuevo análisis de gran escala vuelve a poner el foco en un detalle decisivo: la intensidad. No se trata solo de acumular pasos, sino de hacerlo a un ritmo que eleve ligeramente la respiración y el pulso. El mensaje es especialmente relevante en un momento en el que la población busca hábitos sencillos, sostenibles y sin equipamiento para mejorar su longevidad. La evidencia más reciente refuerza una idea que ya venía consolidándose: caminar a paso ligero se asocia con un menor riesgo de eventos cardiovasculares (como infarto o ictus) y con mejoras medibles en presión arterial, control de glucosa y capacidad cardiorrespiratoria. En términos prácticos, el beneficio aparece con volúmenes moderados de actividad semanal, pero aumenta cuando el paseo deja de ser un simple paseo y se convierte en un estímulo fisiológico. La Organización Mundial de la Salud (OMS) mantiene su recomendación general para adultos: 150–300 minutos semanales de actividad física aeróbica moderada, o 75–150 minutos si es vigorosa, además de trabajo de fuerza dos días por semana. Caminar a paso ligero encaja en el rango “moderado” para la mayoría de personas. La clave es que esa “moderación” se traduzca en un ritmo suficiente como para notar el esfuerzo, sin llegar a jadear. “La intensidad es el interruptor que convierte un desplazamiento en una intervención de salud”, explica la cardióloga y especialista en prevención cardiovascular Marta Sanz (Hospital Universitario, Madrid). “Para muchas personas, caminar rápido 20–30 minutos al día es una estrategia realista que mejora la tensión, el perfil metabólico y, a largo plazo, el riesgo de eventos”. ¿Cómo saber si vas lo bastante rápido sin reloj deportivo? Los expertos suelen recomendar el llamado “talk test”: si puedes hablar con frases completas pero cantar te resulta difícil, estás probablemente en intensidad moderada. Otra referencia útil es la percepción de esfuerzo (escala de 0 a 10): apuntar a un 5–6 en la parte central del paseo suele equivaler a un estímulo adecuado. Para quien sí use tecnología, muchos dispositivos estiman el tiempo en “zona” de frecuencia cardiaca moderada, aunque conviene recordar que estas métricas pueden variar entre marcas y personas. En España, donde la caminata forma parte del día a día de mucha gente, el matiz del ritmo cobra importancia. Los paseos tranquilos son positivos —especialmente para reducir sedentarismo y mejorar el estado de ánimo—, pero el salto cardiovascular suele requerir algo más. Además, la intensidad puede ajustarse sin necesidad de correr: acortar la zancada, mover más los brazos, buscar ligeras pendientes o introducir tramos rápidos son formas de aumentar el estímulo con bajo impacto articular. La investigación acumulada también sugiere que no hace falta hacerlo perfecto. Los beneficios aparecen al sumar minutos a lo largo de la semana y pueden lograrse con “microdosis” de actividad: bloques de 10 minutos repartidos. Este enfoque es útil para quienes tienen poco tiempo o están retomando ejercicio tras una etapa sedentaria. “La consistencia gana a la épica”, resume el fisioterapeuta y divulgador científico Javier Molina. “Si hoy solo puedes 12 minutos, hazlos; mañana serán 15. Lo importante es progresar sin dolor”. Más allá del corazón, caminar rápido se asocia con mejoras en salud mental y sueño. La actividad aeróbica moderada puede reducir síntomas de ansiedad y depresión y ayudar a regular los ritmos circadianos, especialmente si se realiza al aire libre y con luz natural. En personas con resistencia a la insulina o prediabetes, aumentar el gasto energético y la sensibilidad a la insulina mediante caminatas vigorosas suele ser una medida eficaz, particularmente cuando se combina con fuerza (por ejemplo, ejercicios con el propio peso) y una alimentación equilibrada. Eso sí, el consejo no es idéntico para todo el mundo. Quienes tengan cardiopatía conocida, dolor torácico, falta de aire desproporcionada, mareos o un historial de eventos cardiovasculares deben consultar antes de subir intensidad. También conviene prestar atención al calzado, a la hidratación y a la técnica: una postura erguida, mirada al frente y una pisada estable reducen molestias en espalda, caderas y rodillas. Como guía práctica, muchos especialistas proponen un objetivo sencillo: 5 días a la semana, 30 minutos a paso ligero, o bien 3 días de 45–50 minutos, ajustando según edad, condición física y tolerancia. Para mantener la motivación, funciona introducir variedad: rutas diferentes, música o podcasts, caminar con compañía o fijar pequeñas metas semanales (por ejemplo, añadir dos tramos de 2 minutos “rápidos” dentro del paseo). El cierre es tan simple como útil: caminar seguirá siendo el ejercicio más accesible, pero su impacto depende de cómo se haga. Convertir parte del paseo en un tramo realmente “ligero-vigoroso” —sin llegar al agotamiento— es una de las intervenciones más baratas y escalables para proteger el corazón. Y, en salud pública, pocas cosas son tan valiosas como un hábito que la mayoría puede empezar hoy.
La OMS alerta del repunte del sarampión en Europa: por qué vuelve y cómo protegerse (también en adultos)
El sarampión, una enfermedad que muchos daban por “cosa del pasado”, vuelve a colarse en la agenda sanitaria europea. En los últimos meses se han notificado brotes en varios países del continente y los expertos insisten en una idea incómoda pero clara: cuando bajan las coberturas de vacunación, el virus encuentra huecos. La consecuencia es doble: más casos en niños no vacunados y, cada vez con más frecuencia, diagnósticos en adultos que no recuerdan su estado vacunal o que no completaron la pauta. La Organización Mundial de la Salud (OMS) y autoridades sanitarias europeas llevan tiempo señalando que el sarampión es uno de los patógenos más contagiosos conocidos. Basta con que una persona infectada entre en un espacio cerrado para que el virus pueda transmitirse a otras personas susceptibles. Por eso, aunque los sistemas sanitarios hayan avanzado en vigilancia y respuesta, la prevención sigue dependiendo en gran medida de la inmunización poblacional. Los profesionales recuerdan que la vacuna frente al sarampión se administra habitualmente en combinación con rubéola y parotiditis (triple vírica). En España, el calendario infantil contempla dos dosis, que confieren una protección muy alta. El problema aparece cuando hay bolsillos de población con coberturas insuficientes, por desinformación, dificultades de acceso o retrasos en la vacunación. En ese escenario, el virus puede reintroducirse a través de viajes o contactos internacionales y desencadenar brotes. “El sarampión no solo causa fiebre y exantema; puede provocar complicaciones graves, especialmente en lactantes, embarazadas e inmunodeprimidos”, explica la doctora Laura Santamaría, especialista en Medicina Preventiva y Salud Pública en un hospital universitario español. “La buena noticia es que contamos con una herramienta muy eficaz: la vacunación. La mala es que, si nos relajamos, el virus aprovecha”. Entre las complicaciones descritas se incluyen otitis, neumonía y, en casos raros, encefalitis. Además, la infección puede dejar una “huella” temporal en el sistema inmunitario, aumentando la vulnerabilidad a otras infecciones durante un periodo posterior. Este punto, bien documentado en la literatura científica, refuerza el mensaje de que no es una enfermedad banal. ¿Qué está pasando en la práctica? Los epidemiólogos señalan varios factores que se combinan. Por un lado, el descenso de coberturas en algunos entornos tras la pandemia, con retrasos acumulados en revisiones y vacunas infantiles. Por otro, la circulación internacional del virus: en un mundo con movilidad constante, un brote en una región puede convertirse en un problema transfronterizo en pocas semanas. Y, en paralelo, el impacto persistente de la desinformación sobre vacunas, que puede erosionar decisiones individuales y comunitarias. La recomendación sanitaria es concreta: revisar el estado vacunal. En España, quienes nacieron a partir de finales de los años 70 y no pueden acreditar dos dosis de triple vírica deberían consultarlo con su centro de salud, especialmente si trabajan en entornos sanitarios, educativos o con población vulnerable, o si planean viajar. En adultos, no es raro que falten registros o que la memoria falle, por lo que se aconseja comprobar la historia clínica o, si procede, vacunar. No se suele recomendar serología de rutina para decidir, salvo en situaciones específicas. “En el caso de la triple vírica, si no hay constancia de inmunización completa, revacunar es una opción segura y efectiva en la mayoría de personas sanas”, señala el doctor Miguel Ángel Ríos, médico de familia y miembro de un grupo de trabajo de vacunación. “La clave es individualizar: embarazo, inmunosupresión o determinadas patologías requieren valoración médica previa”. También conviene saber identificar síntomas para actuar pronto. El sarampión suele comenzar con fiebre alta, malestar, tos, rinitis y conjuntivitis, seguido de la aparición de manchas en la piel. Ante sospecha, se recomienda evitar salas de espera concurridas y contactar con el sistema sanitario para recibir instrucciones, ya que el manejo incluye medidas de aislamiento para cortar cadenas de transmisión. Más allá de la respuesta inmediata, el repunte plantea un debate de fondo sobre salud pública: mantener la confianza y la accesibilidad. Los especialistas subrayan que la vacunación no es solo un acto individual, sino una protección colectiva que reduce la circulación del virus y protege a quienes no pueden vacunarse. En términos prácticos, implica calendarios al día, recordatorios, campañas de información basadas en evidencia y facilidad para recuperar dosis pendientes. El mensaje final es sencillo: el sarampión vuelve cuando le abrimos la puerta. Revisar la cartilla, resolver dudas con profesionales y completar pautas no es alarmismo: es una medida de prevención que evita complicaciones y frena brotes. En salud pública, la memoria es tan importante como la vacuna.
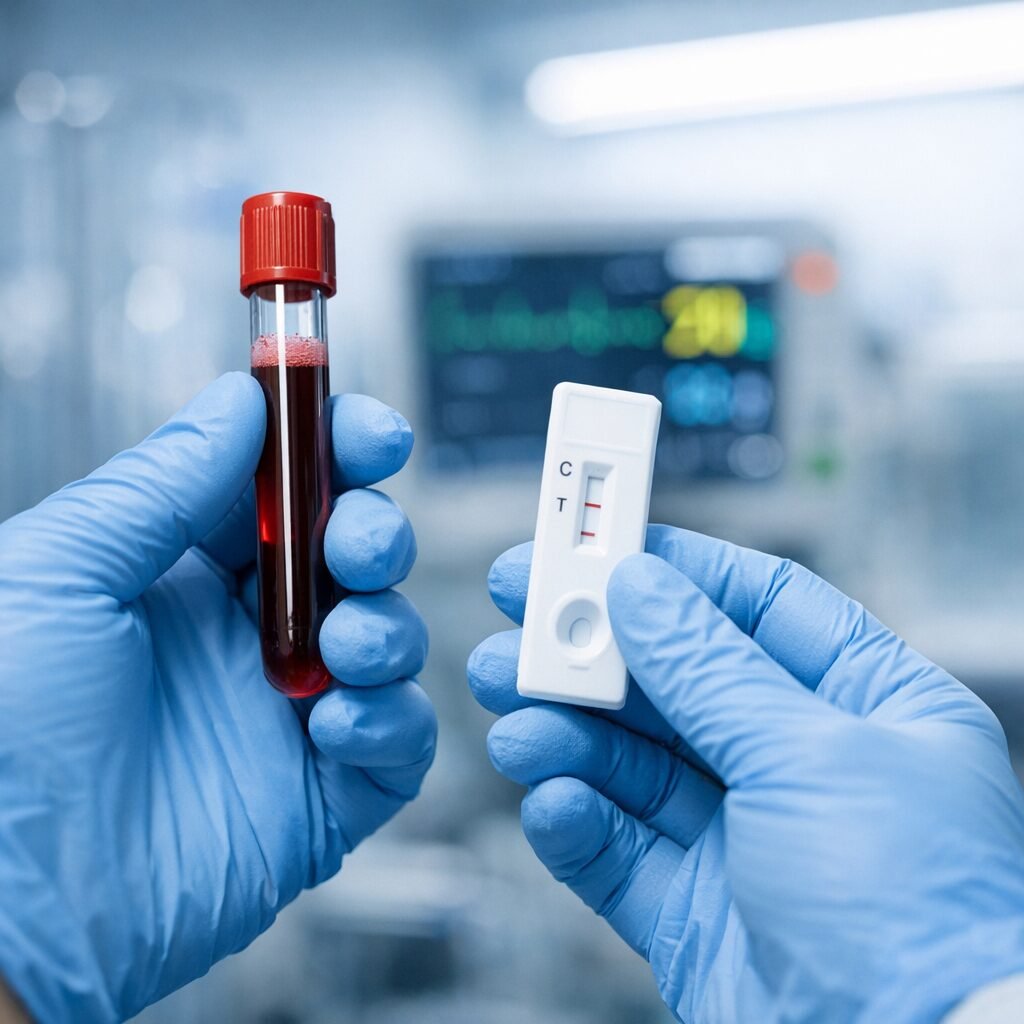
Los primeros análisis de sangre para detectar alzhéimer se abren paso en hospitales: qué pueden (y qué no) decirte
Un pinchazo en el brazo y, en cuestión de días, una orientación más clara sobre si hay señales biológicas compatibles con enfermedad de Alzheimer. La promesa de los análisis de sangre para detectar cambios asociados a esta demencia —antes reservados a pruebas más complejas— está dejando de ser futurista para convertirse en una herramienta clínica que empieza a asomarse a la práctica hospitalaria. Pero el avance llega con matices: no es un “test definitivo” para cualquiera, ni sustituye la valoración neurológica. Hasta hace poco, confirmar la presencia de placas de beta-amiloide o alteraciones de tau en el cerebro solía implicar una punción lumbar para analizar líquido cefalorraquídeo o una PET cerebral, ambas pruebas costosas y, en el caso de la punción, invasiva. En los últimos años, la investigación ha demostrado que ciertos biomarcadores sanguíneos —en especial p-tau (como p-tau217 o p-tau181) y la relación Aβ42/Aβ40— pueden correlacionarse con la patología cerebral y ayudar a orientar el diagnóstico en personas con síntomas. El paso de la ciencia al hospital se explica por dos factores: la mejora técnica de los ensayos (más sensibles y reproducibles) y la necesidad clínica de seleccionar mejor a los pacientes para terapias dirigidas a amiloide. La Agencia Europea del Medicamento (EMA) ha dado luz verde en los últimos años a anticuerpos monoclonales antiamiloide en determinados perfiles de pacientes, lo que ha intensificado el interés por disponer de métodos accesibles para confirmar la presencia de amiloide antes de iniciar tratamientos que requieren monitorización estrecha y una evaluación cuidadosa de riesgos. “En consulta vemos a muchas personas con quejas de memoria que pueden deberse a múltiples causas: depresión, trastornos del sueño, efectos de fármacos o problemas vasculares. Un biomarcador en sangre bien utilizado puede acelerar el circuito diagnóstico y priorizar pruebas más específicas”, explica la neuróloga Marta Sánchez, especialista en deterioro cognitivo en un hospital público de Madrid. “Pero hay que insistir: no hablamos de un cribado poblacional. Su mayor valor está en pacientes con síntomas, dentro de un contexto clínico”. La evidencia que ha impulsado este movimiento procede de múltiples estudios y consorcios internacionales publicados en revistas como JAMA, Neurology o Nature Medicine, donde se ha evaluado la capacidad de los biomarcadores sanguíneos para predecir resultados de PET amiloide o tau, así como su relación con el deterioro cognitivo. En general, los mejores resultados se observan cuando las pruebas se aplican en unidades de memoria y se interpretan junto con historia clínica, test neuropsicológicos y neuroimagen estructural (por ejemplo, resonancia magnética). Los expertos subrayan que el mayor riesgo no es la tecnología, sino el uso inadecuado. Un resultado “positivo” en biomarcadores puede aparecer en personas sin síntomas, especialmente a edades avanzadas, y no implica necesariamente que la persona vaya a desarrollar demencia en el corto plazo. A la inversa, un resultado “negativo” no descarta otras causas de deterioro cognitivo que requieren atención. “El mensaje clave es que la sangre no reemplaza al diagnóstico clínico; lo complementa”, resume el bioquímico clínico Javier Morales, que participa en la validación analítica de estas determinaciones. “Además, la estandarización entre laboratorios, los puntos de corte y el control de calidad son esenciales para evitar interpretaciones erróneas”. En España, el despliegue es desigual. Algunos centros de referencia ya incorporan determinaciones de p-tau y otros marcadores en proyectos piloto o dentro de circuitos de alta sospecha clínica. En paralelo, sociedades científicas europeas y estadounidenses han ido publicando recomendaciones sobre en qué pacientes tiene sentido solicitarlas y cómo comunicar resultados, especialmente por el impacto emocional que puede tener un hallazgo compatible con patología de Alzheimer. La comunicación es un punto sensible: hablar de biomarcadores de una enfermedad neurodegenerativa exige tiempo, apoyo y, cuando procede, derivación a recursos de salud mental y trabajo social. Otro frente es el económico y organizativo. Las PET son limitadas y caras; una analítica, en principio, permitiría filtrar mejor quién necesita pruebas confirmatorias. Sin embargo, su incorporación al sistema requiere decidir financiación, cartera de servicios y formación. También está la cuestión de la equidad: si las pruebas se ofrecen solo en determinados hospitales o mediante pago privado, la brecha de acceso puede aumentar. ¿Qué puede esperar hoy un paciente? Si hay síntomas persistentes (pérdida de memoria que interfiere con la vida diaria, desorientación, cambios llamativos en el lenguaje o la conducta), lo recomendable es consultar con el médico de familia, que valorará causas tratables y, si procede, derivará a neurología. En ese contexto, un biomarcador sanguíneo puede ayudar a orientar el diagnóstico y decidir si es útil completar el estudio con pruebas más específicas. Lo que no debería esperarse es una respuesta simple a una pregunta compleja: “¿tengo alzhéimer, sí o no?” El avance es real y apunta a una medicina más precisa y menos invasiva. Pero su impacto dependerá de cómo se integre: con criterios claros, calidad analítica, circuitos asistenciales y una comunicación responsable. En un campo donde el tiempo importa —para planificar, para tratar, para cuidar—, una analítica puede ser una puerta de entrada valiosa. Siempre que recordemos que, en salud cerebral, los resultados se leen mejor cuando van acompañados de contexto, seguimiento y apoyo.
El nuevo consenso europeo sobre vitamina D: cuándo tiene sentido medirla y quién debería suplementarse
La vitamina D vuelve al centro del debate sanitario, pero esta vez con un mensaje menos “universal” y más clínico: no todo el mundo necesita hacerse análisis rutinarios ni tomar suplementos por sistema. En las últimas semanas, sociedades médicas europeas han insistido en un enfoque más selectivo para evitar tanto el infradiagnóstico en grupos de riesgo como la medicalización innecesaria de la población sana. El motivo es doble. Por un lado, se acumula evidencia de que la suplementación indiscriminada en adultos sin déficit claro aporta beneficios limitados en resultados duros (fracturas, caídas o mortalidad). Por otro, persisten bolsas de insuficiencia relevantes en colectivos concretos, especialmente en países con menor exposición solar efectiva durante el invierno o en personas con factores que reducen la síntesis cutánea o la absorción. En España, la cuestión no es menor: la exposición al sol no siempre se traduce en niveles adecuados. La vida interior, el uso de fotoprotección, la edad y la obesidad influyen. Además, la vitamina D actúa como una hormona con papel clave en la salud ósea y muscular, y su déficit sostenido puede contribuir a osteomalacia en adultos y a empeorar el riesgo de fragilidad en mayores. La orientación que más se repite en los documentos recientes es clara: medir 25-hidroxivitamina D (la prueba en sangre estándar) tiene sentido cuando el resultado puede cambiar decisiones clínicas. Es decir, en pacientes con síntomas compatibles, enfermedades óseas, malabsorción o tratamientos que alteran el metabolismo de la vitamina D, y no como “chequeo” general. Entre los perfiles en los que más se justifica valorar niveles y/o suplementar se incluyen: personas con osteoporosis o antecedentes de fractura por fragilidad; mayores institucionalizados o con escasa exposición solar; pacientes con malabsorción (por ejemplo, enfermedad inflamatoria intestinal activa, cirugía bariátrica) o hepatopatía/nefropatía crónica; tratamiento prolongado con glucocorticoides, antiepilépticos o terapias que interfieren en su metabolismo; y personas con piel oscura que viven en latitudes con poca radiación UVB en invierno. “La vitamina D no es un ‘refuerzo’ general para todo: es un tratamiento cuando hay déficit o riesgo alto de déficit”, señala la endocrinóloga Marta Sanz (Hospital Universitario en Madrid), que recuerda que el objetivo en consulta es “evitar la enfermedad ósea por déficit y optimizar el manejo de osteoporosis, no perseguir cifras perfectas en población sana”. En la práctica, el debate también se ha alimentado por la variabilidad entre laboratorios, los distintos puntos de corte y la confusión entre “insuficiencia” y “deficiencia”. La mayoría de guías clínicas coinciden en que los niveles muy bajos merecen intervención, mientras que en zonas grises la decisión debe individualizarse según edad, comorbilidades y riesgo de caída o fractura. Un hito importante fue el gran ensayo VITAL, publicado en The New England Journal of Medicine, que evaluó suplementación con vitamina D en adultos sin déficit seleccionado y no encontró reducción significativa de cáncer o eventos cardiovasculares en la población general. Otros trabajos, incluidos ensayos y metaanálisis, han mostrado que el beneficio en fracturas y caídas depende mucho de quién se suplementa (personas mayores con déficit o institucionalizadas) y de cómo se hace (dosis adecuadas y adherencia), mientras que en población sin riesgo el impacto es pequeño. Desde el ámbito de salud pública, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha recordado en ocasiones que la vitamina D, aunque generalmente segura a dosis habituales, no está exenta de riesgos si se usa sin control. Dosis excesivas mantenidas pueden provocar hipercalcemia, con síntomas como náuseas, debilidad, poliuria y, en casos graves, afectación renal. “El error frecuente es pensar que si un poco es bueno, mucho es mejor. Con vitamina D eso no funciona”, advierte el farmacéutico comunitario y divulgador sanitario Luis Hernández, que recomienda consultar antes de combinar suplementos y recordar que muchos multivitamínicos ya aportan cantidades relevantes. ¿Y la alimentación? La dieta por sí sola rara vez corrige déficits importantes, pero ayuda: pescados grasos (salmón, sardina), yema de huevo y lácteos o bebidas vegetales fortificadas pueden sumar. La exposición solar moderada también contribuye, aunque en España las recomendaciones deben equilibrarse con la prevención del cáncer de piel: evitar quemaduras, priorizar horarios seguros y no usar el sol como “tratamiento” sin criterio médico. La conclusión que se abre paso es pragmática: analítica y suplemento cuando hay indicación, seguimiento en grupos de riesgo y prudencia con la automedicación. En un ecosistema saturado de consejos rápidos, la vitamina D se está reubicando donde corresponde: una herramienta útil para casos concretos, no un comodín para todos.
El apagón reabre el debate: cómo preparar tu salud (y tu medicación) para un corte de luz prolongado
Un corte eléctrico largo no solo apaga luces: puede interrumpir tratamientos, estropear medicación sensible a la temperatura y complicar la atención a personas mayores o con enfermedades crónicas. Tras el último gran apagón que afectó a varias zonas del país, expertos en salud pública y farmacia recuerdan que la “preparación sanitaria” en casa es tan importante como la linterna o la radio. En España, una parte relevante de la población vive con patologías que requieren fármacos diarios, dispositivos médicos o conservación en frío. La dependencia de la electricidad es especialmente evidente en hogares con insulina, algunos biológicos (como ciertos tratamientos para artritis o enfermedad inflamatoria intestinal), inhaladores nebulizados, equipos de oxigenoterapia, CPAP para apnea del sueño o incluso sillas de ruedas eléctricas. Un apagón puede no ser una emergencia para todos, pero sí convertirse en un problema serio para quienes dependen de esos recursos. “La primera recomendación es identificar qué parte de tu tratamiento es crítica y qué necesita electricidad o frío. Parece obvio, pero mucha gente lo descubre el día del problema”, explica María Jesús Lamas, directora de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), en declaraciones a este medio. La AEMPS recuerda de forma general que la conservación de los medicamentos debe seguir lo indicado en el prospecto y el cartonaje, y que ante dudas sobre un fármaco expuesto a temperaturas inadecuadas conviene consultar al farmacéutico. La cadena de frío es uno de los puntos más delicados. La mayoría de los medicamentos refrigerados se almacenan entre 2 y 8 °C. En un apagón, el frigorífico mantiene temperatura durante un tiempo limitado si no se abre con frecuencia. La recomendación práctica: no abrir la nevera salvo necesidad, agrupar los fármacos en un recipiente identificado y, si el corte se prolonga, valorar el uso de una nevera portátil con acumuladores fríos. Eso sí, con una precaución clave: evitar el contacto directo con hielo para no congelar el medicamento, ya que la congelación puede inutilizar algunos biológicos. En el caso de la insulina, el manejo requiere matices. Las plumas o viales en uso suelen poder mantenerse a temperatura ambiente durante un periodo limitado (depende del producto), pero el stock sin abrir suele requerir refrigeración. “No es solo una cuestión de ‘se ha calentado’: hay que revisar cuánto tiempo ha estado fuera de rango y si hay cambios visibles. Si hay dudas, mejor no arriesgarse y pedir consejo”, señala Dolors Arias, farmacéutica comunitaria en Barcelona y miembro de un grupo de trabajo de atención farmacéutica. También recuerda que el paciente debe tener a mano el nombre comercial y el principio activo para facilitar alternativas si hay problemas de suministro o conservación. Otro frente es la continuidad de los dispositivos. Para personas con apnea del sueño, un CPAP sin electricidad puede afectar a la calidad del descanso y empeorar síntomas diurnos. En oxigenoterapia, la planificación es aún más importante: quienes usan concentradores eléctricos deberían conocer si disponen de botellas de oxígeno de respaldo y el tiempo de autonomía. En estos casos, los especialistas recomiendan hablar con el proveedor y el equipo médico para contar con un plan y teléfonos de contacto, especialmente si hay movilidad reducida o vive solo. Más allá de los casos clínicos, un apagón también impacta en hábitos básicos: hidratación, seguridad alimentaria y salud mental. Sin luz y con ascensores parados, aumenta el riesgo de caídas en personas mayores. Sin cocina eléctrica, se recurre a alimentos listos para comer, a veces ultraprocesados o con exceso de sal. Y la incertidumbre puede disparar la ansiedad. Los psicólogos aconsejan estrategias sencillas: rutina (comidas y descanso), limitar el “doomscrolling” cuando vuelve la conexión y priorizar el apoyo vecinal. La Organización Mundial de la Salud (OMS) lleva años advirtiendo que los sistemas de salud deben prepararse para emergencias que afectan a infraestructuras esenciales, incluida la energía. En el ámbito doméstico, esa preparación se traduce en un kit práctico: lista de medicación actualizada, copias de informes relevantes, cargadores externos, termómetro de nevera si se dispone, y una reserva razonable de fármacos según prescripción (sin acaparar). Para patologías crónicas, tener un plan de contingencia por escrito —qué hacer, a quién llamar, dónde acudir— reduce decisiones improvisadas. También conviene revisar algo que suele olvidarse: la medicación “de rescate” y los consumibles. Inhaladores, tiras reactivas, lancetas, pilas para audífonos, material de ostomía o apósitos pueden volverse difíciles de reponer si el comercio está cerrado o los pagos electrónicos fallan. Tener un pequeño margen en casa, rotando caducidades, puede evitar urgencias evitables. La lección de fondo es clara: la salud no depende solo de la medicina, sino de cómo se sostiene la vida cotidiana. Un apagón es un recordatorio incómodo de nuestra vulnerabilidad, pero también una oportunidad para planificar con calma. Preparar una bolsa sanitaria básica, revisar qué medicamentos necesitan frío y hablar con el farmacéutico o el médico sobre alternativas puede marcar la diferencia entre un contratiempo y una crisis.
Dormir con luz por la noche se asocia con peor salud cardiometabólica: qué dice la evidencia y cómo reducir la exposición
La luz artificial se ha colado en el dormitorio sin hacer ruido: pantallas, farolas, pilotos LED, persianas que no cierran del todo. Y, sin embargo, cada vez hay más señales de que esa claridad nocturna no es un simple “molesto”, sino un factor que puede influir en la salud. La investigación reciente apunta a una asociación consistente entre dormir expuesto a luz y un peor perfil cardiometabólico, un concepto que reúne indicadores como obesidad, hipertensión, diabetes o alteraciones del colesterol. Uno de los trabajos que más ha contribuido a poner el foco en este tema es un análisis observacional publicado en Proceedings of the National Academy of Sciences (PNAS) (2022), que utilizó sensores de luz y sueño en miles de personas durante una semana. Los autores observaron que quienes tenían más exposición a luz durante la noche presentaban mayor probabilidad de obesidad, hipertensión y diabetes, incluso tras ajustar por variables como edad, sexo, actividad física o nivel socioeconómico. Al tratarse de un estudio observacional no puede demostrar causalidad, pero sí refuerza la idea de que la oscuridad nocturna es un componente relevante del entorno saludable. El mecanismo biológico es plausible. La luz por la noche puede interferir con la secreción de melatonina, una hormona clave para sincronizar el reloj interno. Además, altera la arquitectura del sueño (más despertares, menos sueño profundo) y puede desajustar ritmos circadianos que regulan el metabolismo de la glucosa, la presión arterial y el apetito. “La cronobiología nos recuerda que no solo importa cuánto dormimos, sino cuándo y en qué condiciones ambientales”, explica la doctora Laura Torres, especialista en medicina del sueño en un hospital universitario de Madrid. “La luz nocturna actúa como una señal de ‘día’ en un momento en que el organismo espera oscuridad”. En paralelo, la evidencia sobre luz y ritmos circadianos lleva años consolidándose. La American Heart Association ha subrayado en publicaciones científicas la relación entre alteraciones del sueño y del ritmo circadiano con el riesgo cardiovascular, y diferentes revisiones en revistas de sueño han descrito cómo la exposición a luz (especialmente azulada) en la tarde-noche retrasa la fase circadiana y puede empeorar la calidad del descanso. En la práctica, el efecto depende de la intensidad, el espectro (temperatura de color) y el tiempo de exposición: no es lo mismo una pantalla a 30 cm que una tenue luz de pasillo, pero ambas pueden sumar. También hay un componente urbano y social. La contaminación lumínica se ha convertido en un problema de salud ambiental, y en ciudades densas la luz exterior puede colarse incluso con persianas. “La gente suele pensar que la luz solo afecta si ‘te despierta’, pero hay efectos subclínicos: microdespertares, sueño menos reparador o cambios hormonales”, señala el investigador en cronobiología Javier Molina, consultado para este medio. “Reducir la exposición nocturna es una intervención de bajo coste y potencialmente de alto impacto”. ¿Qué se puede hacer sin dramatizar ni vivir a oscuras? Las recomendaciones prácticas se centran en dos frentes: el dormitorio y la hora previa al sueño. En el dormitorio, conviene buscar una oscuridad lo más completa posible: persianas opacas o cortinas ‘blackout’, apagar pilotos LED (o taparlos), y evitar dormir con la televisión encendida. Si se necesita luz para levantarse, mejor una luz cálida, tenue y dirigida al suelo, idealmente con sensor de movimiento, para minimizar el estímulo visual. En la hora previa al descanso, la higiene digital importa: bajar el brillo, activar modos nocturnos y, si es posible, evitar pantallas los últimos 30–60 minutos. En personas muy sensibles, las gafas con filtro de luz azul pueden ayudar, aunque no sustituyen hábitos consistentes. Hay grupos en los que merece especial atención: personas con insomnio, trabajadores a turnos, adolescentes (más proclives a retrasar el sueño) y quienes ya presentan factores de riesgo cardiometabólico. En estos casos, pequeñas mejoras del entorno nocturno pueden facilitar cambios mayores: mantener horarios regulares, aumentar la luz natural por la mañana (salir al exterior) y consolidar rutinas relajantes al final del día. La clave es entender el mensaje sin alarmismo: la asociación entre luz nocturna y salud cardiometabólica no significa que una noche con la persiana mal bajada “cause” diabetes, pero sí que la exposición repetida puede formar parte de un patrón de desajuste circadiano. En un momento en que hablamos de longevidad y prevención, recuperar la oscuridad como hábito puede ser tan relevante como contar pasos o ajustar la dieta. El cierre es casi paradójico: en una era de tecnología para optimizarlo todo, una de las intervenciones más sencillas para cuidar el metabolismo y el corazón podría ser volver a lo básico. Apagar la luz —de verdad— y darle al cuerpo la noche que espera.
Ozempic, Wegovy y Mounjaro: qué se sabe en 2026 sobre beneficios y riesgos de los fármacos para adelgazar
En 2026, los fármacos antiobesidad han pasado de ser una promesa a convertirse en una herramienta cotidiana en consultas de endocrinología y medicina de familia. Pero el debate ya no es si “funcionan”, sino para quién, durante cuánto tiempo y a qué precio (clínico y social). Con la semaglutida (Ozempic/Wegovy) y la tirzepatida (Mounjaro/Zepbound) en el centro de la conversación, crecen tanto las expectativas —pérdida de peso, mejora metabólica— como las dudas: efectos adversos, abandonos, uso fuera de indicación y el reto de mantener resultados a largo plazo. La evidencia más sólida sigue apuntando a que estos tratamientos pueden producir pérdidas de peso clínicamente relevantes cuando se combinan con cambios de hábitos. Los ensayos pivotales han mostrado reducciones medias de dos dígitos en porcentaje de peso corporal con dosis adecuadas y seguimiento médico, además de mejoras en parámetros como la glucosa, la presión arterial o el perfil lipídico. En paralelo, el interés por posibles beneficios “más allá del peso” se ha disparado, especialmente en salud cardiovascular: en 2023, el ensayo SELECT (publicado en The New England Journal of Medicine) ya había observado una reducción del riesgo de eventos cardiovasculares mayores en personas con sobrepeso u obesidad y enfermedad cardiovascular establecida tratadas con semaglutida, un dato que marcó un antes y un después en la percepción clínica de estos fármacos. En España, el enfoque se mueve entre la oportunidad y la cautela. La obesidad se reconoce cada vez más como una enfermedad crónica y multifactorial, no como un problema de voluntad, y eso ha favorecido una visión más médica del tratamiento. “Son fármacos eficaces, pero no son cosméticos. Requieren indicación, evaluación de riesgos, titulación de dosis y seguimiento estrecho”, explica la doctora Marta Paredes, endocrinóloga en un hospital público de Madrid. “La diferencia entre un buen resultado y una mala experiencia suele estar en el acompañamiento: nutrición, fuerza, sueño, salud mental y adherencia”. La otra cara es el perfil de efectos secundarios, que no es menor. Los más frecuentes siguen siendo gastrointestinales (náuseas, estreñimiento, diarrea, reflujo), especialmente al inicio o al subir dosis. También se ha consolidado el mensaje de prudencia en personas con antecedentes de pancreatitis, ciertos trastornos gastrointestinales o situaciones clínicas donde la pérdida rápida de peso puede ser problemática. La Agencia Europea de Medicamentos (EMA) ha ido actualizando en estos años la información de seguridad de los agonistas del receptor GLP-1 y fármacos relacionados, recordando la importancia de no utilizarlos sin supervisión y de comunicar cualquier síntoma persistente o intenso. Uno de los temas más discutidos en la práctica real es el llamado “rebote”. La experiencia clínica y estudios de seguimiento sugieren que, si se suspende el tratamiento, es frecuente recuperar parte del peso perdido, lo que refuerza la idea de que la obesidad se comporta como una enfermedad crónica. Esto plantea preguntas incómodas: ¿quién financiará tratamientos prolongados?, ¿cómo se priorizará a pacientes con mayor riesgo cardiometabólico?, ¿qué papel tendrán los programas públicos de prevención? “Si el paciente deja el fármaco pero no ha consolidado hábitos y masa muscular, el retorno del apetito puede ser muy difícil de manejar”, señala el dietista-nutricionista Pablo Linares. “La clave es proteger la masa magra con proteína adecuada, entrenamiento de fuerza y una pauta individualizada; adelgazar no debería equivaler a perder músculo”. En paralelo, ha crecido la preocupación por el uso fuera de indicación y por canales de acceso inseguros. Las autoridades sanitarias y colegios profesionales han insistido en el riesgo de adquirir medicamentos por internet o sin receta, tanto por falsificaciones como por mala dosificación. Además, el “efecto moda” ha generado tensiones en la disponibilidad, con periodos de alta demanda que han afectado a personas con diabetes tipo 2 tratadas con estos principios activos en indicaciones distintas a la pérdida de peso. Otro punto que gana protagonismo en 2026 es el enfoque integral de bienestar. Los equipos clínicos están afinando estrategias para minimizar efectos adversos y mejorar la tolerancia: titulación lenta, educación sobre señales de alarma, manejo del estreñimiento, y un plan de actividad física progresivo. También se está prestando más atención a la salud mental: cambios rápidos en el cuerpo, expectativas poco realistas y estigma pueden impactar en la relación con la comida y la autoestima. Por eso, en algunas unidades se integra apoyo psicológico cuando hay antecedentes de trastornos de la conducta alimentaria o ansiedad significativa. El cierre de este debate es, en realidad, una invitación a la precisión. Estos fármacos han abierto una vía potente para reducir riesgo cardiometabólico en perfiles concretos, pero no sustituyen la prevención ni el abordaje comunitario de la obesidad. La noticia de 2026 no es que exista una “inyección milagrosa”, sino que la medicina empieza a tratar el exceso de peso con herramientas más eficaces… y con la obligación de hacerlo bien: con indicación correcta, seguimiento, hábitos sostenibles y políticas sanitarias que reduzcan desigualdades. La pregunta ya no es “si adelgazan”, sino cómo convertir esa pérdida de peso en salud duradera.
El cribado de cáncer de pulmón con TAC de baja dosis gana terreno en España: a quién beneficia y qué falta para extenderlo
Durante años, el cáncer de pulmón ha sido el “gran asesino silencioso” de la oncología: suele dar la cara tarde y, cuando lo hace, las opciones se estrechan. La buena noticia es que el diagnóstico precoz ya no es una promesa lejana. El TAC de baja dosis (LDCT), una prueba rápida y con menor radiación que un TAC convencional, está consolidándose como la herramienta más eficaz para detectar tumores en fases iniciales en personas con alto riesgo. En España, su implantación avanza, pero de forma desigual y con retos organizativos por resolver. La evidencia científica que respalda el cribado es sólida. Grandes ensayos clínicos como el National Lung Screening Trial (NLST) en Estados Unidos y el estudio NELSON en Europa demostraron que el cribado con LDCT en población seleccionada reduce la mortalidad por cáncer de pulmón frente a no cribar. A partir de esos resultados, las recomendaciones internacionales han ido convergiendo: priorizar a personas de 50 a 80 años (el rango exacto depende de la guía) con un historial de tabaquismo importante —medido en “paquetes-año”— y, en algunos casos, exfumadores recientes. El impulso más reciente en el marco europeo ha llegado con el Plan Europeo de Lucha contra el Cáncer y las recomendaciones de la UE para reforzar programas de detección precoz. Aunque el cribado de pulmón no está tan desplegado como el de mama o colon, varios países han acelerado pilotos y escalados regionales. En España, el debate ya no es tanto si funciona, sino cómo implementarlo de forma segura, equitativa y coste-efectiva. “El TAC de baja dosis permite detectar nódulos pequeños cuando todavía son tratables con cirugía o radioterapia de alta precisión. Pero el cribado no es solo hacer una prueba: requiere circuitos claros para el seguimiento, equipos entrenados y protocolos para reducir falsos positivos”, señala la doctora Isabel García, neumóloga en un hospital público madrileño. Su advertencia apunta al principal desafío: el cribado mal organizado puede generar ansiedad, pruebas invasivas innecesarias o saturación de radiología. Los beneficios, sin embargo, pueden ser significativos cuando el programa está bien diseñado. Detectar un tumor en estadio I o II cambia radicalmente el pronóstico. Además, el cribado abre una puerta estratégica: convertir cada cita en una intervención de salud pública. “El momento del cribado es una oportunidad de oro para ofrecer apoyo real para dejar de fumar. Si no integramos la cesación tabáquica, perdemos la mitad del impacto”, explica Javier López, responsable de una unidad de tabaquismo. La literatura es consistente: combinar cribado con programas de abandono del tabaco mejora resultados y reduce riesgos a medio plazo. ¿Quién debería planteárselo? Las guías internacionales suelen centrarse en personas con alto riesgo por tabaquismo (por ejemplo, 20 paquetes-año o más, y fumadores actuales o exfumadores que dejaron el tabaco en los últimos 15 años). No es una prueba para población general: en personas de bajo riesgo, los daños potenciales (falsos positivos, radiación acumulada, hallazgos incidentales) pueden superar los beneficios. En consulta, la decisión debe ser compartida, valorando edad, comorbilidades y capacidad de someterse a tratamiento si se detecta un tumor. También hay matices importantes sobre seguridad. La radiación del LDCT es baja, pero no es cero; por eso se recomienda periodicidad anual solo en quienes realmente se benefician. Otro punto crítico es la lectura de imágenes: el uso de sistemas estandarizados (como categorías de nódulos y algoritmos de seguimiento) reduce variabilidad y evita intervenciones precipitadas. En paralelo, la inteligencia artificial está empezando a utilizarse como apoyo para detectar nódulos y priorizar estudios, aunque su papel debe ser complementario y validado en cada entorno clínico. En España, el avance se apoya en experiencias locales, proyectos piloto y la creciente coordinación entre neumología, radiología, atención primaria y oncología. Aun así, persisten barreras: listas de espera, falta de circuitos homogéneos entre comunidades, y la necesidad de definir criterios comunes de inclusión y seguimiento. La equidad es clave: el cáncer de pulmón se asocia con mayor carga en grupos socioeconómicos más vulnerables, donde el acceso a prevención y abandono del tabaco suele ser más difícil. El cierre del círculo pasa por asumir que el cribado no sustituye a la prevención: no fumar sigue siendo la medida más eficaz para reducir el riesgo. Pero para quienes han fumado durante décadas, la detección precoz puede ser la diferencia entre una intervención curativa y un diagnóstico tardío. La pregunta que se abre ahora es de política sanitaria: si la evidencia ya está sobre la mesa, el siguiente paso es convertirla en un programa estable, bien financiado y con garantías, para que el código postal no decida quién llega a tiempo.
Ozempic, Wegovy y el reto silencioso: cómo los fármacos GLP-1 están cambiando la salud muscular y lo que recomiendan los expertos
Los fármacos para la obesidad y la diabetes tipo 2 basados en agonistas del receptor GLP-1 (como semaglutida, comercializada como Ozempic y Wegovy) han transformado la conversación sobre pérdida de peso. Pero a medida que su uso se extiende, emerge un debate menos visible y decisivo para la longevidad: qué ocurre con la masa muscular durante una bajada de peso rápida y cómo evitar que el tratamiento vaya acompañado de fragilidad, cansancio o peor rendimiento físico. La pérdida de peso, sea con dieta, cirugía bariátrica o medicación, implica casi siempre una mezcla de grasa y masa libre de grasa (que incluye músculo y agua). En los ensayos clínicos de semaglutida para obesidad, la reducción total de peso fue notable, y una parte de ese descenso correspondió a masa libre de grasa. En la práctica clínica, los especialistas advierten que el problema no es el fármaco en sí, sino el contexto: menos apetito puede significar menos proteína y menos fuerza entrenada, justo lo que el músculo necesita para mantenerse. “Estamos viendo pacientes que pierden peso de forma muy eficaz, pero llegan a la consulta con menos tolerancia al ejercicio o con sensación de debilidad si no han acompañado el proceso con entrenamiento y una pauta nutricional adecuada”, explica la doctora Marta Varela, endocrinóloga en un hospital público de Madrid. “El objetivo no es solo bajar kilos: es mejorar salud cardiometabólica sin penalizar la funcionalidad”. El interés por este asunto ha crecido al compás de la expansión de estos tratamientos. La Agencia Europea de Medicamentos (EMA) y la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) recuerdan que se trata de medicamentos sujetos a prescripción, con indicaciones concretas y seguimiento. En paralelo, sociedades científicas de endocrinología y nutrición insisten en que el abordaje de la obesidad debe ser integral: medicación, hábitos, actividad física y evaluación de riesgos (incluida la composición corporal, no solo el peso). ¿Por qué el músculo importa tanto? Porque es un órgano metabólico. Mantener masa y fuerza se asocia con mejor control glucémico, menor riesgo de caídas, mayor independencia y mejor pronóstico en enfermedad. En adultos mayores, o en personas con sedentarismo prolongado, el riesgo de perder músculo durante una pérdida de peso es mayor. Y en España, con una población cada vez más envejecida, la pregunta ya no es solo “cuánto peso se pierde”, sino qué tipo de peso se pierde. El consenso entre expertos es claro: la herramienta clave para proteger el músculo es el entrenamiento de fuerza. No hace falta un gimnasio de alto rendimiento: rutinas progresivas con ejercicios multiarticulares, bandas elásticas o peso corporal pueden ser suficientes si se planifican bien. La segunda pata es la nutrición, especialmente la proteína. “Cuando el apetito cae, hay que priorizar calidad: proteína suficiente repartida en el día, y asegurar micronutrientes”, señala la dietista-nutricionista Ana Beltrán, especializada en obesidad. “En algunos casos, un batido proteico puede ser una estrategia práctica, pero debe individualizarse”. La recomendación general en población sana suele situarse alrededor de 0,8 g de proteína por kilo de peso al día, pero en pérdida de peso y en mayores las necesidades pueden ser superiores según situación clínica, actividad y comorbilidades. Por eso, los profesionales piden evitar mensajes simplistas y ajustar objetivos: más importante que “comer poco” es “comer lo necesario” para sostener músculo, energía y adherencia. También se está normalizando el uso de herramientas de seguimiento. La báscula por sí sola puede engañar: dos personas con el mismo peso pueden tener composiciones corporales muy distintas. La bioimpedancia, los pliegues o, en entornos especializados, técnicas como la DEXA, ayudan a monitorizar el cambio en grasa y masa magra. En consulta, cada vez más equipos incorporan un enfoque funcional: test de fuerza de prensión, levantarse de la silla, velocidad de marcha o capacidad aeróbica. En el plano social, el auge de los GLP-1 convive con un riesgo añadido: la automedicación y la compra fuera de canal sanitario. Los expertos recuerdan que estos fármacos pueden causar efectos adversos gastrointestinales y que requieren valoración médica, especialmente en personas con antecedentes específicos. Además, la pérdida rápida sin supervisión puede amplificar déficits nutricionales o desencadenar una reducción indeseada de masa muscular. El cierre, en realidad, es una oportunidad: la nueva generación de tratamientos contra la obesidad puede ser una palanca para mejorar salud cardiovascular, hígado graso y control de la glucosa, pero su éxito a largo plazo dependerá de un cambio de foco. Menos obsesión por el número en la báscula y más por indicadores de calidad de vida. Porque si algo está quedando claro en esta nueva era de la pérdida de peso es que la longevidad no se mide solo en kilos perdidos, sino en fuerza ganada.
La EMA aprueba el primer anticuerpo biespecífico para prevenir la hemofilia A y B: qué cambia para los pacientes en España
La prevención de las hemorragias en hemofilia acaba de dar un paso relevante en Europa. La Agencia Europea de Medicamentos (EMA) ha recomendado la autorización de un nuevo tratamiento preventivo basado en un anticuerpo biespecífico que, por primera vez, está diseñado para actuar sobre mecanismos comunes de la coagulación y ofrecer protección tanto en hemofilia A como en hemofilia B. La noticia, recibida con cautela y expectación por las asociaciones de pacientes, abre un escenario de cambio en la forma de administrar la profilaxis: menos dependencia del factor de coagulación y potencialmente más flexibilidad terapéutica. La hemofilia es un trastorno hereditario en el que el organismo no produce suficiente factor de coagulación: factor VIII en la hemofilia A y factor IX en la hemofilia B. Tradicionalmente, la profilaxis se ha apoyado en infusiones periódicas de esos factores, con el objetivo de mantener niveles protectores y evitar sangrados espontáneos, especialmente en articulaciones. En la última década han llegado alternativas como los factores de vida media extendida y, para la hemofilia A, terapias no sustitutivas que han cambiado la experiencia de muchos pacientes. El avance ahora es que un enfoque similar se plantea como opción para ambos tipos, algo especialmente relevante para la hemofilia B, que ha tenido menos opciones no sustitutivas disponibles. La recomendación positiva de la EMA se basa en ensayos clínicos que evaluaron eficacia y seguridad en profilaxis, midiendo variables como la tasa anualizada de sangrados y el impacto en la necesidad de tratamiento “a demanda”. Según la información pública disponible, el nuevo anticuerpo actúa modulando rutas de la coagulación para favorecer la formación del coágulo sin aportar directamente el factor ausente. En la práctica, esto puede traducirse en un esquema de administración más sencillo para determinados perfiles, aunque la indicación final y las condiciones de uso quedarán definidas en la autorización europea y, posteriormente, en los procesos nacionales de financiación y acceso. “Para muchas familias, la profilaxis es un calendario que organiza la vida: días de infusión, planificación del deporte, del colegio y de los viajes. Cualquier innovación que mantenga la eficacia y reduzca la carga terapéutica es bienvenida, pero necesitamos claridad en el acceso y en el seguimiento”, señala María Gutiérrez, portavoz de una asociación de pacientes consultada por este medio. La realidad es que el impacto de un nuevo fármaco no se mide solo en resultados clínicos, sino en adherencia, calidad de vida y en la capacidad del sistema para incorporarlo con criterios de equidad. En España, el manejo de la hemofilia se apoya en unidades especializadas y en protocolos de seguimiento que incluyen evaluación articular, control de sangrados, analíticas y educación sanitaria. La llegada de terapias no sustitutivas ha obligado a actualizar circuitos: desde cómo se registran los episodios hemorrágicos hasta cómo se interpretan determinadas pruebas de coagulación en el laboratorio. Los expertos recuerdan que cada nueva clase terapéutica requiere también formación específica para profesionales y pacientes, además de farmacovigilancia estrecha en los primeros años de uso. Desde el punto de vista científico, el interés de un anticuerpo biespecífico radica en su diseño: puede unirse a dos dianas distintas para acercar componentes de la cascada de coagulación y “puentear” el déficit funcional, siempre dentro de los límites de seguridad. Pero los hematólogos insisten en que no existe una solución única. Hay pacientes con inhibidores (anticuerpos contra el factor administrado), otros con comorbilidades, y también quienes se plantean terapias génicas cuando están indicadas. En este contexto, ampliar el abanico terapéutico puede ayudar a personalizar la profilaxis. “Estamos viendo una transición hacia un modelo más individualizado: misma enfermedad, pero estrategias distintas según edad, estilo de vida, articulaciones afectadas y preferencias del paciente. La clave será identificar bien quién se beneficia más y cómo monitorizar”, explica el hematólogo Dr. Javier Llorente, del entorno hospitalario madrileño. El especialista subraya que, aunque la reducción de sangrados es el objetivo principal, también importa evitar eventos adversos y disponer de planes claros para cirugías, traumatismos o sangrados graves. En paralelo, la innovación farmacológica convive con otras palancas de salud: fisioterapia, ejercicio adaptado, control del peso y prevención de lesiones. Las guías europeas y las recomendaciones clínicas insisten en que el tratamiento farmacológico funciona mejor cuando se integra con un abordaje multidisciplinar, especialmente para prevenir el daño articular crónico que históricamente ha marcado la calidad de vida en hemofilia. ¿Qué ocurre ahora? Tras la recomendación de la EMA, el siguiente paso es la decisión final de la Comisión Europea y, después, la evaluación de precio y financiación en cada país. En España, esto suele implicar informes de posicionamiento terapéutico y acuerdos de uso en hospitales. Mientras tanto, las asociaciones piden transparencia en los criterios y tiempos. Si se confirma la autorización, Europa sumará una herramienta más en una carrera que no se detiene: convertir una enfermedad históricamente limitante en una condición cada vez más compatible con una vida plena y activa, sin que el acceso dependa del código postal.
Ozempic, Wegovy y compañía: por qué los nuevos fármacos para la obesidad están cambiando la prevención cardiovascular en España
Durante años, hablar de obesidad en consulta se traducía casi siempre en el mismo guion: “dieta, ejercicio y paciencia”. Hoy el panorama se ha acelerado. Los fármacos basados en incretinas —especialmente los agonistas del receptor GLP-1 y los nuevos dobles agonistas— han pasado de ser una opción para diabetes a convertirse en una de las herramientas más influyentes en salud pública, con un impacto que ya se mide más allá del peso: riesgo cardiovascular, hígado graso, apnea del sueño y calidad de vida. La actualidad sanitaria de 2026 sigue marcada por la consolidación de esta familia de medicamentos (como semaglutida, comercializada para diabetes y obesidad en distintas presentaciones, o tirzepatida, con indicaciones ampliadas en varios países). En España, el debate se centra en quién debe recibirlos, cómo garantizar un uso seguro y cómo encajan en un sistema con recursos limitados, mientras crecen las consultas por su uso “estético” fuera de indicación y se multiplican las alertas contra la compra en canales no autorizados. Parte del cambio de paradigma se apoya en evidencia clínica ya bien establecida. En 2023, el ensayo SELECT, publicado en The New England Journal of Medicine, mostró que en personas con sobrepeso u obesidad y enfermedad cardiovascular previa, la semaglutida reducía eventos cardiovasculares mayores frente a placebo. El hallazgo fue relevante porque se observó en población sin diabetes, reforzando la idea de que la obesidad es un factor de riesgo tratable con beneficios sistémicos. “Estamos dejando de ver estos tratamientos solo como ‘pastillas para adelgazar’. En pacientes seleccionados, su valor está en reducir complicaciones: infarto, ictus, progresión de hígado graso o empeoramiento de apnea”, explica la endocrinóloga Marta Hernández, del ámbito hospitalario, en declaraciones a este medio. “El reto es hacerlo bien: diagnóstico completo, objetivos realistas, seguimiento y, sobre todo, integrar hábitos y apoyo conductual”. La otra cara de la moneda es la demanda creciente y, con ella, los riesgos. La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha insistido en que estos medicamentos deben utilizarse bajo prescripción y seguimiento, y ha reiterado advertencias sobre productos falsificados o adquiridos por internet. Además, los especialistas recuerdan que no están exentos de efectos adversos: los más frecuentes son gastrointestinales (náuseas, vómitos, diarrea o estreñimiento), pero también se vigilan situaciones como deshidratación, problemas de vesícula biliar o empeoramiento de síntomas en personas vulnerables. En el caso de los análogos de GLP-1, las fichas técnicas incluyen precauciones y contraindicaciones específicas que obligan a individualizar. En la práctica, el punto crítico es la selección del paciente y el “después”. La pérdida de peso puede ser significativa, pero no homogénea, y la evidencia muestra que al suspender el tratamiento es frecuente recuperar parte del peso si no hay cambios sostenidos en alimentación, actividad física y sueño. Por eso, cada vez más unidades abordan la obesidad como una enfermedad crónica con un plan de largo recorrido: evaluación de comorbilidades, analítica, salud mental, hábitos, y un seguimiento que combine medicina, nutrición y ejercicio terapéutico. La cardiología también observa el fenómeno con interés. “El mensaje más importante es que la obesidad no es solo una cuestión estética. Es un factor de riesgo que se puede tratar y, en determinados perfiles, mejora el pronóstico cardiovascular”, señala el cardiólogo Javier Llorente. “Pero no hay atajos: estos fármacos no sustituyen el control de la tensión, el colesterol, el abandono del tabaco o la actividad física; lo complementan”. En paralelo, el mercado de la innovación médica se mueve rápido. Se están desarrollando moléculas con distintos mecanismos, combinaciones para mejorar eficacia y tolerabilidad, y formatos que faciliten la adherencia. A la vez, los sistemas sanitarios afrontan preguntas difíciles: coste, criterios de financiación, equidad y capacidad de seguimiento. En España, la conversación pública se ha intensificado a medida que más personas preguntan por estas opciones en atención primaria y endocrinología, y a medida que se intenta evitar que el acceso dependa del bolsillo o de la exposición a desinformación en redes. Para el ciudadano, la recomendación práctica es clara: si hay sospecha de obesidad o de complicaciones asociadas (hipertensión, prediabetes, apnea del sueño, hígado graso), lo más útil no es buscar soluciones rápidas, sino pedir una valoración clínica completa. Y si se plantea un tratamiento farmacológico, hacerlo con receta y seguimiento, evitando compras online y promesas milagro. La noticia de fondo es que la medicina está ampliando su arsenal contra una de las grandes epidemias del siglo XXI. Pero el éxito no dependerá solo de la molécula: dependerá de cómo se prescribe, a quién, con qué objetivos y con qué apoyo. En ese equilibrio —entre innovación, prudencia y acceso responsable— se juega gran parte de la salud metabólica de la próxima década.
El test de sangre para detectar Alzheimer años antes se acerca a la consulta: qué puede (y qué no) prometer hoy
Una extracción de sangre rutinaria podría adelantar, por primera vez de forma práctica, la conversación clínica sobre el Alzheimer. La idea —detectar cambios biológicos años antes de los síntomas— lleva tiempo en marcha, pero en los últimos meses ha ganado tracción por la mejora de los biomarcadores en sangre y su posible uso como herramienta de triaje en atención especializada. El avance es real, pero también lo son sus límites: no es un “diagnóstico instantáneo” ni un chequeo para hacerse por curiosidad. Hasta ahora, el estándar para confirmar la presencia de patología amiloide (una de las señas biológicas del Alzheimer) ha dependido de pruebas más complejas: la punción lumbar para analizar líquido cefalorraquídeo o la tomografía por emisión de positrones (PET), costosa y poco accesible. En cambio, los biomarcadores plasmáticos —especialmente p-tau217 y p-tau181, junto con la relación Aβ42/Aβ40— están mostrando una capacidad cada vez mayor para correlacionarse con esos métodos de referencia. La expectativa clínica es concreta: usar un análisis de sangre para seleccionar mejor a quién derivar a pruebas confirmatorias, reducir tiempos de espera y evitar exploraciones innecesarias. En un contexto en el que los servicios de neurología y las unidades de memoria están tensionados, este cambio podría ser relevante. “La sangre no sustituye por sí sola a una evaluación neurológica completa, pero puede ayudarnos a priorizar y a tomar decisiones de forma más eficiente”, explica la neuróloga María Sanz, especialista en trastornos cognitivos en un hospital público de Madrid. El interés no surge en el vacío. En 2024, la Alzheimer’s Association publicó criterios actualizados que integran biomarcadores para definir la enfermedad desde un enfoque biológico, aunque subrayando que la implementación debe ser prudente y guiada por profesionales. En paralelo, la FDA (Estados Unidos) ha ido autorizando desde 2022 tratamientos dirigidos a la beta-amiloide para determinados perfiles de pacientes, lo que incrementa la necesidad de confirmar biomarcadores de manera fiable antes de iniciar terapias con beneficios modestos y riesgos que requieren monitorización. ¿Qué significa esto para la consulta en España? A corto plazo, lo más probable es que el uso se consolide en circuitos especializados y ensayos clínicos, con una adopción progresiva en hospitales que ya trabajan con biomarcadores. La medicina de precisión en demencias necesita, además, un marco claro: qué test se utiliza (no todos miden lo mismo ni con la misma calidad), qué punto de corte se considera positivo, y cómo se integra el resultado con la historia clínica, el rendimiento cognitivo y la neuroimagen. El mensaje clave es que un biomarcador positivo no equivale automáticamente a demencia. Puede indicar que existe patología compatible con Alzheimer, incluso en fases preclínicas, pero la evolución es variable y depende de edad, comorbilidades, reserva cognitiva y otros factores. También existe el riesgo de falsos positivos o negativos, especialmente fuera de los entornos para los que el test ha sido validado. “El mayor peligro sería convertirlo en un cribado poblacional sin asesoramiento: el impacto emocional de un resultado mal entendido puede ser enorme”, advierte el neuropsicólogo Javier Morales, que trabaja con familias en una unidad de memoria. De hecho, las guías clínicas internacionales suelen ser claras: no se recomienda hacer pruebas de biomarcadores a personas sin síntomas fuera de protocolos de investigación o situaciones muy seleccionadas. En la práctica, el mayor valor hoy está en pacientes con deterioro cognitivo leve o síntomas compatibles en los que hay dudas diagnósticas, y en la selección de candidatos a tratamientos o ensayos, siempre con confirmación posterior si procede. La innovación también abre un debate de equidad. Si estos análisis llegan antes al mercado privado que al sistema público, puede ampliarse la brecha de acceso a diagnóstico y a terapias. Además, la logística no es trivial: se necesitan laboratorios con técnicas estandarizadas, control de calidad, y profesionales formados para explicar resultados. La experiencia con otros biomarcadores muestra que sin protocolos homogéneos, la variabilidad entre centros puede erosionar la confianza. Mientras tanto, los expertos recuerdan que hay algo que no cambia: aunque no exista una prevención absoluta, sí hay medidas asociadas a menor riesgo de deterioro cognitivo. Control de hipertensión y diabetes, ejercicio regular, sueño suficiente, dejar de fumar, reducir el consumo de alcohol y mantener vida social y estimulación cognitiva forman parte del “suelo” de salud cerebral. La novedad es que, si la sangre permite identificar antes a personas en riesgo, esas intervenciones podrían aplicarse con mayor intensidad y seguimiento. El aterrizaje del test de sangre para Alzheimer en la práctica clínica será, previsiblemente, gradual: primero como herramienta de apoyo en unidades especializadas y, más adelante, como parte de rutas diagnósticas más rápidas. La promesa es importante, pero el listón también: precisión, interpretación responsable y acceso justo. En un campo donde el tiempo es cerebro, la innovación vale tanto como el cuidado con el que se implemente.
El auge del “snack de proteína” en España: qué aporta de verdad y cómo evitar el exceso de ultraprocesados
Barritas, yogures “high protein”, batidos listos para beber, chips proteicos y hasta postres con reclamos musculares: el snack de proteína se ha convertido en uno de los productos estrella del lineal y de las redes sociales. La tendencia no es casual: la proteína se asocia con saciedad, control de peso y rendimiento físico. Pero en el boom actual conviven opciones útiles con otras que, pese al marketing, se parecen más a un ultraprocesado de siempre con un envoltorio nuevo. En España, el interés por aumentar la proteína en la dieta crece de la mano del entrenamiento de fuerza —cada vez más recomendado para salud metabólica y envejecimiento activo— y de hábitos de consumo más fragmentados, con menos comidas “de plato” y más picoteo. “La proteína tiene un papel real en la sensación de saciedad y en el mantenimiento de la masa muscular, pero no todo lo que se vende como proteico es automáticamente saludable”, resume la dietista-nutricionista Andrea Calderón, especializada en educación alimentaria. La evidencia científica respalda que, en adultos, un aporte proteico adecuado ayuda a preservar masa magra, especialmente si se combina con ejercicio de fuerza. En personas mayores, distintos consensos clínicos europeos recomiendan priorizar la calidad de la proteína y repartirla a lo largo del día para favorecer la síntesis muscular. El problema surge cuando la estrategia se reduce a “sumar gramos” con productos de etiqueta llamativa: muchos snacks proteicos incorporan edulcorantes, grasas añadidas, aromas, espesantes y, en algunos casos, un perfil de fibra y micronutrientes pobre. La clave, según expertos consultados, está en leer el envase con la misma atención que el reclamo del frontal. Un producto puede anunciar “20 g de proteína” y, aun así, aportar mucho azúcar, sal o grasas saturadas por ración. También conviene vigilar el tamaño real de la porción: algunas barritas o batidos se presentan como “una unidad” pero equivalen a dos raciones energéticas. “El consumidor ve ‘proteína’ y baja la guardia. Sin embargo, si el primer ingrediente es azúcar o si la lista de ingredientes es larga y difícil de reconocer, probablemente no sea la mejor elección cotidiana”, señala Calderón. Otro punto crítico es el efecto halo: el mensaje saludable de un nutriente (proteína) puede hacer que se sobreconsuma el producto. Esto importa especialmente en personas con objetivos de pérdida de peso, donde el balance energético sigue contando. Además, un exceso de proteína no es necesariamente beneficioso: para la población general, lo relevante es alcanzar un rango adecuado y, sobre todo, cubrir la dieta con alimentos poco procesados. En personas con enfermedad renal crónica, por ejemplo, la ingesta proteica debe individualizarse y seguir indicación médica. ¿Cómo distinguir un snack proteico “útil” de uno que solo maquilla? Los especialistas aconsejan fijarse en tres pilares: ingredientes, matriz alimentaria y contexto. Un yogur natural alto en proteína, un queso fresco, un vaso de leche, un puñado de frutos secos o un hummus con palitos de verdura aportan proteína en una matriz más completa. En cambio, algunos productos “fit” concentran proteína aislada y aditivos, con menos saciedad real de la que prometen. “La proteína aislada puede ser práctica, por ejemplo en deportistas o en quien no llega con comida real, pero no debería desplazar a las fuentes habituales: legumbres, huevos, pescado, lácteos, carnes magras y frutos secos”, apunta el médico especialista en Endocrinología y Nutrición Javier Medina. En el plano regulatorio, la Unión Europea permite declaraciones nutricionales como “alto contenido de proteínas” cuando se cumplen criterios definidos (porcentaje de energía procedente de proteína). Aun así, la etiqueta no obliga a que el alimento sea globalmente saludable. De hecho, organismos de salud pública llevan años insistiendo en que el patrón dietético —y no un único nutriente— es el que mejor predice resultados en salud. En España, la Agencia Española de Seguridad Alimentaria y Nutrición (AESAN) ha reiterado en distintas recomendaciones la importancia de priorizar alimentos frescos y minimizar ultraprocesados, especialmente en menores. Para quien quiera subirse a la ola sin caer en excesos, los expertos proponen reglas simples: elegir snacks con pocos ingredientes, sin azúcares añadidos si el consumo es frecuente, y con un perfil de sal moderado; procurar que la proteína venga acompañada de fibra (fruta, avena, legumbres) o de grasas de calidad (frutos secos, aceite de oliva) para mejorar saciedad; y reservar batidos o barritas para situaciones concretas (viajes, postentreno, falta de tiempo). También ayuda repartir la proteína en las comidas principales, en lugar de concentrarla en un solo momento del día. El cierre de la historia es menos glamuroso que el marketing, pero más útil: la proteína importa, sí, especialmente en un país que envejece y en una cultura que vuelve a valorar la fuerza. Lo que no cambia es el fundamento. “Si el snack proteico te ayuda a cumplir tu plan sin desplazar comida real, perfecto. Si se convierte en un sustituto diario de desayunos o meriendas completas, conviene replantearlo”, concluye Medina. En el lineal, como en la salud, la moda pasa; la calidad de la rutina, se queda.
La UE aprueba el primer análisis de sangre para detectar Alzheimer en fases tempranas: qué cambia desde hoy en la práctica clínica
Un simple análisis de sangre para orientar el diagnóstico de Alzheimer deja de ser “promesa” para entrar, por fin, en el terreno regulatorio europeo. La Comisión Europea ha aprobado el uso de Elecsys pTau181, una prueba desarrollada por Roche para ayudar a identificar la patología compatible con Alzheimer en personas con deterioro cognitivo, un paso que puede acelerar el acceso a evaluaciones más precisas y reducir la dependencia de pruebas invasivas o costosas. La novedad no significa que el Alzheimer se diagnostique “con un pinchazo” sin más matices. Pero sí abre una puerta relevante: disponer de una herramienta menos invasiva que la punción lumbar y más accesible que muchas pruebas de imagen, como el PET amiloide, para decidir qué pacientes deben pasar a confirmaciones más complejas. En un contexto en el que el envejecimiento de la población tensiona las consultas de neurología y memoria, el impacto potencial es inmediato: mejor triaje, menos demoras y mayor homogeneidad en el abordaje inicial. ¿Qué mide exactamente? La prueba analiza en sangre la proteína p-tau181 (tau fosforilada), un biomarcador que se eleva cuando hay cambios neurodegenerativos característicos del Alzheimer y que, combinado con la evaluación clínica, puede ayudar a estimar la probabilidad de que los síntomas se deban a esta enfermedad y no a otras causas. La aprobación europea se suma a un movimiento más amplio hacia biomarcadores en sangre: en los últimos años, la evidencia ha crecido y distintas sociedades científicas han empezado a incorporar estos marcadores en algoritmos de evaluación, siempre con cautela. Desde el punto de vista asistencial, el cambio más tangible es que los equipos podrán priorizar mejor a los pacientes para pruebas confirmatorias. Tradicionalmente, el diagnóstico biológico se apoyaba en biomarcadores en líquido cefalorraquídeo o en neuroimagen avanzada, recursos que no siempre están disponibles y que pueden generar listas de espera. Una analítica, integrada en circuitos de laboratorio ya existentes, tiene potencial para mejorar la equidad territorial, aunque su despliegue dependerá de la financiación, la formación y la actualización de protocolos. “Estamos ante una herramienta que puede acortar el camino desde los primeros síntomas hasta una orientación diagnóstica más robusta, pero no sustituye a la valoración clínica ni a las pruebas confirmatorias cuando son necesarias”, explica la neuróloga Marta Sánchez-Castellanos, especialista en trastornos cognitivos en un hospital público español. “Su valor está en ayudar a decidir a quién conviene hacerle un PET o una punción lumbar y a quién conviene seguir y reevaluar”, añade. El momento no es casual. La conversación sobre diagnóstico temprano ha cobrado fuerza con la llegada de terapias dirigidas a la biología del Alzheimer en fases iniciales y con el impulso de estrategias de detección precoz. En paralelo, el debate ético y comunicativo se intensifica: saber antes no siempre equivale a poder tratar con eficacia, y el riesgo de ansiedad o estigmatización existe si se comunica de forma inadecuada. Por eso, los expertos insisten en que estas pruebas deben usarse en personas con síntomas (por ejemplo, deterioro cognitivo leve) y dentro de un proceso clínico completo, no como cribado poblacional indiscriminado. La propia dinámica de los biomarcadores exige prudencia. Ningún marcador aislado ofrece certeza absoluta, y factores como la edad, comorbilidades o la fase de la enfermedad pueden influir. Además, el resultado de una prueba debe interpretarse en conjunto con historia clínica, exploración neuropsicológica y, cuando procede, confirmación con métodos de referencia. “El gran riesgo es convertir un biomarcador en una etiqueta definitiva. La clave es integrarlo como una pieza más del puzle”, señala Javier Olmedo, bioquímico clínico y responsable de un laboratorio hospitalario. “También hará falta estandarizar circuitos para que el resultado sea comparable y útil entre centros”, apunta. Para los pacientes y familias, el cambio puede traducirse en menos peregrinaje y más claridad en etapas tempranas, cuando las decisiones sobre estilo de vida, planificación y apoyo son más relevantes. Aunque no exista una cura, el diagnóstico temprano permite optimizar el control de factores que influyen en la salud cerebral —sueño, actividad física, audición, control vascular— y acceder antes a recursos de estimulación cognitiva o apoyo social. En España, donde la atención a la dependencia y la coordinación sociosanitaria siguen siendo retos, todo lo que reduzca la incertidumbre diagnóstica puede ayudar a planificar mejor. Queda por ver cómo y cuándo se incorporará de forma generalizada en los sistemas sanitarios europeos. La aprobación regulatoria es un paso, pero la implementación requiere decisiones sobre cartera de servicios, criterios de uso, formación de profesionales y comunicación de resultados. El escenario más probable es un despliegue progresivo en unidades de memoria y neurología, con protocolos que definan qué perfiles se benefician más y cómo se confirma el diagnóstico. En definitiva, el primer análisis de sangre aprobado en la UE para apoyar el diagnóstico temprano del Alzheimer marca un hito: no simplifica una enfermedad compleja, pero sí puede hacer el proceso más rápido, menos invasivo y más accesible. La promesa, a partir de ahora, dependerá menos de la tecnología y más de cómo se integre con rigor en la práctica clínica y con sensibilidad en la vida real de las personas.
La AEMPS alerta de un repunte de falsos medicamentos para adelgazar: cómo identificar el riesgo y qué hacer si los has comprado
La promesa de perder peso “sin esfuerzo” vuelve a ser un señuelo perfecto para el fraude. En las últimas semanas, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha insistido en el peligro de adquirir por internet supuestos fármacos para adelgazar que se venden sin receta, a menudo como “naturales” o “herbolarios”, pero que pueden contener principios activos no declarados o dosis desconocidas. El resultado no es solo tirar el dinero: es jugar a la ruleta con la salud. El problema no es nuevo, pero sí persistente. La AEMPS lleva años publicando alertas sobre productos comercializados como complementos o “quemagrasas” que, tras análisis, han llegado a incluir sustancias con acción farmacológica. En España, los medicamentos de prescripción para el control del peso están sujetos a indicación médica, seguimiento y un circuito legal de dispensación. Saltarse esa vía multiplica el riesgo de interacciones, efectos adversos y retrasos en el diagnóstico de problemas reales (por ejemplo, trastornos tiroideos o alteraciones metabólicas) que requieren abordaje clínico. “Cuando un producto promete resultados rápidos y se vende fuera del canal sanitario, la primera pregunta debe ser: ¿qué lleva realmente?”, advierte un farmacéutico comunitario consultado por este medio. “El consumidor no tiene forma de verificar la composición ni la dosis; y si aparecen palpitaciones, ansiedad, diarrea intensa o mareos, muchas veces se llega tarde”. La venta ilegal adopta formatos cada vez más sofisticados: anuncios en redes sociales, testimonios falsos, páginas que imitan a medios de comunicación y mensajes que apelan a la urgencia (“últimas unidades”, “oferta hoy”). A esto se suma la confusión deliberada entre medicamento y suplemento. La legislación europea y española establece diferencias claras: un complemento alimenticio no puede atribuirse propiedades de prevención, tratamiento o curación de enfermedades, y un medicamento debe estar autorizado y controlado. La frontera se difumina cuando el marketing promete “control del apetito” o “efecto saciante farmacológico” sin respaldo y sin autorización. ¿Cómo reconocer señales de alarma? La AEMPS y el canal europeo de verificación de medicamentos (EMVS) recomiendan extremar precauciones ante productos sin datos completos del responsable, sin lote o caducidad verificables, con etiquetado solo en otro idioma, que se entregan sin prospecto o que se anuncian como “receta no necesaria” pese a mencionar moléculas propias de fármacos. Otro indicador: precios anormalmente bajos o la promesa de “cero efectos secundarios”. En salud, lo milagroso suele ser sospechoso. En el caso de España, existe una vía segura para comprar medicamentos por internet: solo a través de farmacias autorizadas que exhiben el logotipo común europeo y enlazan con el listado oficial. Cualquier web que venda medicamentos de prescripción sin receta, o que opere desde canales de mensajería y pagos opacos, debe considerarse de alto riesgo. Más allá del fraude, hay un contexto sanitario importante: la obesidad es una enfermedad compleja y multifactorial, y su tratamiento no se reduce a “tomar algo”. La evidencia actual apoya intervenciones personalizadas que combinan alimentación, actividad física, sueño, salud mental y, cuando procede, medicación indicada por profesionales. Los fármacos para el control del peso pueden ser útiles en perfiles concretos, pero requieren evaluación de antecedentes, control de efectos adversos y revisión de objetivos. “La medicación no sustituye el acompañamiento clínico; es una herramienta dentro de un plan”, señala una endocrinóloga de un hospital público madrileño. “El problema es que el mercado ilegal ofrece atajos que, en realidad, son trampas”. Si ya has comprado o consumido un producto sospechoso, los expertos recomiendan actuar con pragmatismo: interrumpe su uso y consulta con tu médico o farmacéutico, especialmente si presentas síntomas como taquicardia, temblores, dolor torácico, cambios bruscos de ánimo, insomnio severo, vómitos persistentes o deshidratación. Conserva el envase, captura la web/anuncio y el justificante de compra. Puedes notificarlo a través de los canales de la AEMPS y, si hay efectos adversos, comunicarlo mediante el sistema de farmacovigilancia (NotificaRAM), lo que ayuda a detectar patrones y proteger a otros consumidores. En paralelo, conviene revisar expectativas: perder peso de forma sostenible suele implicar cambios graduales y medibles. Una orientación útil es centrarse en hábitos con impacto probado: aumentar la proteína y la fibra en las comidas, priorizar alimentos poco procesados, caminar más a lo largo del día, entrenar fuerza dos o tres veces por semana si es posible, y proteger el descanso. No suena tan espectacular como una cápsula “detox”, pero funciona mejor y es mucho más seguro. La conclusión es incómoda, pero necesaria: en un mercado donde la presión estética y la desinformación se mezclan con productos sin control, la mejor defensa es el criterio y el circuito sanitario. Si algo promete adelgazar rápido, sin esfuerzo y sin supervisión, probablemente no sea innovación: es un riesgo.
Un análisis de sangre con IA predice el riesgo cardiovascular a 10 años y reabre el debate sobre la prevención personalizada
Un simple análisis de sangre podría estar a punto de ganar peso en la consulta como herramienta de prevención: varios grupos de investigación están explorando cómo combinar biomarcadores habituales con modelos de inteligencia artificial (IA) para estimar el riesgo cardiovascular a 10 años con más precisión —y, sobre todo, para detectar a tiempo a personas que hoy pasan “por debajo del radar”. La idea no es futurista: se apoya en datos ya disponibles en laboratorios y en métodos de predicción que, en algunos hospitales, empiezan a probarse como apoyo a la decisión clínica. El interés llega en un momento oportuno. La enfermedad cardiovascular sigue siendo una de las principales causas de muerte en Europa, y en España convive con un problema añadido: una parte relevante de los infartos y los ictus aparece en personas que no se perciben como de alto riesgo. De ahí que la prevención esté girando hacia enfoques más finos, capaces de identificar riesgo residual incluso cuando el colesterol LDL, la tensión o el peso parecen “razonables”. En la práctica, estos modelos se alimentan de parámetros analíticos comunes (perfil lipídico, glucosa, creatinina, marcadores inflamatorios cuando están disponibles) y de datos clínicos básicos (edad, sexo, tabaquismo, hipertensión, diabetes). La IA no sustituye al médico: busca encontrar patrones que escapan a las fórmulas tradicionales y generar una puntuación de riesgo que ayude a decidir si conviene intensificar cambios de estilo de vida, pedir pruebas adicionales o ajustar tratamientos. “La promesa no es adivinar el futuro, sino reclasificar correctamente a personas que hoy se consideran de riesgo moderado y, sin embargo, acumulan señales biológicas preocupantes”, explica la cardióloga preventiva Marta Paredes, del ámbito hospitalario madrileño, en conversación con este medio. “Si la herramienta está bien validada, puede ayudarnos a llegar antes con medidas sencillas: dejar de fumar, mejorar el sueño, controlar la presión arterial y, cuando toca, tratar el LDL con objetivos más ambiciosos”. El debate no se entiende sin mirar a las guías clínicas. La Sociedad Europea de Cardiología (ESC) actualiza periódicamente sus recomendaciones de prevención, y en los últimos años ha insistido en estratificar el riesgo y en individualizar objetivos, especialmente en pacientes con diabetes, enfermedad renal crónica o antecedentes familiares. En paralelo, documentos de consenso en España han reforzado la idea de que el riesgo cardiovascular es multifactorial y que la suma de factores “moderados” puede ser tan peligrosa como un único factor muy elevado. ¿Qué aporta entonces la IA? Principalmente, capacidad de integrar muchas variables y detectar combinaciones no lineales. Por ejemplo, dos personas con el mismo LDL pueden tener riesgos distintos si se consideran marcadores de inflamación, función renal o el impacto metabólico de una glucemia en el límite alto. Además, algunos modelos prometen actualizar el riesgo de manera dinámica: si una persona pierde peso, deja de fumar o mejora la presión arterial, el algoritmo puede reflejarlo sin esperar años. Sin embargo, los expertos piden prudencia y transparencia. “Un modelo predictivo solo es útil si sabemos en qué población se entrenó, cómo se valida externamente y qué sesgos puede arrastrar”, señala el epidemiólogo y especialista en salud pública Javier Llorente. “En medicina, una herramienta ‘muy precisa’ en un entorno puede fallar en otro si cambia la edad media, el acceso a tratamientos o la prevalencia de diabetes. Y si no entendemos mínimamente qué variables empujan la predicción, cuesta confiar en ella para decisiones clínicas”. Ahí aparece otro punto sensible: la equidad. Si el algoritmo se alimenta de datos históricos en los que determinados colectivos tuvieron menos acceso a pruebas o tratamientos, podría perpetuar desigualdades. Por eso, los proyectos más serios incorporan auditorías de sesgo, explicabilidad y validación en distintos centros. En Europa, además, el marco regulatorio de dispositivos médicos y las exigencias de protección de datos (RGPD) condicionan cómo se despliegan estas soluciones, especialmente cuando se integran en historias clínicas electrónicas. Para el ciudadano, el mensaje clave es que ninguna puntuación sustituye los pilares de prevención que ya conocemos. La tensión arterial sigue siendo uno de los predictores más potentes; el tabaquismo multiplica el riesgo; el sedentarismo y el sueño insuficiente empeoran el perfil metabólico; y el exceso de LDL se asocia de forma causal con aterosclerosis, como respaldan décadas de evidencia. La diferencia es que, con mejores herramientas de predicción, la consulta puede afinar antes cuándo pasar de recomendaciones generales a planes intensivos y medibles. En España, el despliegue real dependerá de tres condiciones: que los modelos se validen con datos locales, que se integren sin aumentar burocracia y que aporten beneficios clínicos demostrables (menos eventos cardiovasculares, menos ingresos, mejor adherencia). Mientras tanto, los especialistas ven una oportunidad para reforzar el enfoque preventivo: usar la tecnología no para medicalizar a la población sana, sino para identificar a tiempo a quienes están a un paso de un evento evitable. El futuro inmediato parece claro: más analítica orientada a riesgo, más decisiones compartidas y más medicina preventiva basada en datos. La pregunta ya no es si la IA llegará a la cardiología preventiva, sino cómo lo hará: con rigor, supervisión clínica y una promesa realista de salud pública.
El sueño irregular se asocia a mayor riesgo cardiovascular: por qué la constancia importa tanto como las horas
No hace falta dormir “poco” para que el cuerpo lo note: dormir a horas cambiantes, incluso sumando suficientes horas, puede pasar factura. La evidencia científica lleva tiempo apuntando a que la regularidad del sueño es un factor clave de salud, y en los últimos años ha ganado peso en cardiología y medicina preventiva. La idea es sencilla y, a la vez, incómoda para quienes viven a golpes de agenda: el organismo funciona mejor cuando el descanso tiene un ritmo predecible. La relación entre sueño y corazón no es nueva. Lo que sí es cada vez más claro es que el riesgo no depende solo de la cantidad. Estudios poblacionales con dispositivos de actividad (como acelerómetros) han observado que una mayor irregularidad en los horarios de sueño se asocia con más eventos cardiovasculares (infarto, ictus o insuficiencia cardiaca) a lo largo del tiempo. En la práctica, esto significa que alternar días de acostarse a las 23:00 con otros a las 02:00, o levantar-se a horas muy distintas entre semana y fin de semana, puede desajustar mecanismos biológicos relevantes. El “por qué” tiene nombre: ritmo circadiano. Nuestro reloj interno, regulado por la luz y por hábitos como las comidas y el ejercicio, coordina la liberación de hormonas, la temperatura corporal, la presión arterial y el metabolismo de la glucosa. Cuando el sueño se desplaza de forma repetida, aparecen desajustes: mayor activación del sistema nervioso simpático, alteraciones en la secreción de cortisol y melatonina, y cambios en la regulación del apetito. Todo ello puede favorecer, con el tiempo, un perfil menos saludable: más hipertensión, peor control glucémico y un entorno inflamatorio menos favorable. Además, la irregularidad suele venir acompañada de conductas que actúan como “multiplicadores” del riesgo: cenas tardías, mayor consumo de alcohol, más cafeína por la tarde, menos actividad física o pantallas hasta última hora. No es solo el reloj: es el ecosistema de hábitos que se desplaza con él. “En consulta vemos que muchas personas ‘compensan’ durmiendo más el fin de semana, pero el cuerpo no interpreta eso como una reparación completa; a menudo es una señal de deuda y de desorden circadiano”, explica la doctora Ana Martínez, especialista en medicina del sueño en una unidad hospitalaria de Madrid. La buena noticia es que la regularidad es un objetivo alcanzable, incluso con turnos o vida familiar exigente. Los expertos suelen hablar de una “ventana” razonable: intentar que la hora de acostarse y levantarse no varíe más de 60–90 minutos la mayoría de días. No se trata de rigidez extrema, sino de consistencia. La American Heart Association ha incluido el sueño entre los pilares de salud cardiovascular, y cada vez más programas de prevención incorporan preguntas sobre horarios, no solo sobre horas totales. En España, donde la cultura de cenas tardías y el uso intensivo de pantallas conviven con jornadas largas, el reto es real. La regularidad, además, no depende únicamente de la voluntad individual: horarios laborales, conciliación y ruido urbano influyen. “Hablar de sueño como hábito de salud pública implica reconocer que el entorno importa: luz nocturna, turnos, tiempos de desplazamiento. Aun así, pequeños cambios sostenidos suelen dar resultados medibles en energía diurna y control de la tensión”, señala Javier Olmos, psicólogo especializado en terapia cognitivo-conductual para el insomnio. ¿Qué cambios concretos ayudan sin caer en soluciones milagro? Los especialistas recomiendan empezar por dos anclas: hora fija de despertar (o lo más estable posible) y luz natural por la mañana, aunque sean 10–20 minutos. Por la noche, conviene reducir la intensidad lumínica y evitar pantallas al menos 30–60 minutos antes de dormir, especialmente si se tiende a retrasar la hora. También ayuda cenar con margen (idealmente 2–3 horas antes), limitar alcohol y cafeína (mejor no después de media tarde), y reservar la cama para dormir, no para trabajar o “scrollear”. Para quienes solo pueden dormir a horas variables por turnos, la recomendación cambia: priorizar bloques de sueño lo más estables posible dentro de cada ciclo laboral, usar estrategias de luz (exposición intensa al inicio del “día” y oscuridad al final), y planificar siestas cortas (20–30 minutos) como herramienta, no como parche desordenado. Si hay somnolencia al volante, ronquidos intensos o pausas respiratorias, o si el insomnio se cronifica, conviene consultar: trastornos como la apnea del sueño tienen un impacto cardiovascular bien documentado y tratamiento eficaz. La conclusión no es que haya que vivir con un horario militar, sino que el cuerpo agradece la previsibilidad. Dormir siete u ocho horas es importante, pero hacerlo con cierta constancia puede ser el factor que marque la diferencia entre “descansar” y realmente recuperar. En un momento en el que la longevidad se discute en términos de suplementos y tecnologías, la ciencia recuerda una idea menos glamourosa y más práctica: el corazón también se cuida mirando el reloj.
La UE da luz verde al primer fármaco para frenar el Alzheimer en fases iniciales: qué cambia desde hoy en España
Durante años, la conversación sobre el Alzheimer ha estado marcada por una idea frustrante: diagnosticar antes ayuda, pero tratar de forma eficaz era otra historia. Esta semana, esa distancia se acorta. La Unión Europea ha autorizado el uso de un nuevo tratamiento dirigido a la biología de la enfermedad en sus fases iniciales, un hito que abre una etapa distinta para pacientes, familias y neurólogos también en España. La Comisión Europea ha aprobado lecanemab, un anticuerpo monoclonal indicado para deterioro cognitivo leve o demencia leve por enfermedad de Alzheimer en pacientes seleccionados. El medicamento actúa reduciendo depósitos de beta-amiloide en el cerebro, una de las proteínas implicadas en la patogénesis. La autorización europea llega tras la evaluación de la Agencia Europea de Medicamentos (EMA) y sitúa el foco en un punto clave: no es un fármaco para cualquier persona con Alzheimer, sino para perfiles concretos y en momentos muy tempranos. En la práctica, la novedad no es solo el fármaco, sino el “paquete” que lo acompaña: diagnóstico biológico, selección estricta de candidatos y un seguimiento estrecho por posibles efectos adversos. “Estamos ante un cambio de paradigma: por primera vez podemos ofrecer una terapia modificadora de enfermedad a un subgrupo bien definido, pero exige una organización asistencial distinta”, explica la neuróloga María Dolores Sánchez, especialista en unidades de memoria en un hospital público de Madrid. ¿Qué pacientes podrían beneficiarse? Las indicaciones europeas se limitan a personas con síntomas tempranos y evidencia de patología amiloide (confirmada con PET amiloide o biomarcadores en líquido cefalorraquídeo). Además, el uso se restringe a determinados genotipos relacionados con el riesgo de efectos secundarios, ya que una parte de los pacientes puede desarrollar alteraciones radiológicas asociadas a edema o microhemorragias, conocidas como ARIA (por sus siglas en inglés). Por ello, los protocolos incluyen resonancias magnéticas periódicas y una valoración cuidadosa de comorbilidades y tratamientos concomitantes, como anticoagulantes. El beneficio clínico, según los ensayos publicados en los últimos años, se expresa como una ralentización modesta pero significativa del deterioro en escalas cognitivas y funcionales en comparación con placebo. En términos cotidianos, esto puede traducirse en ganar meses de autonomía en actividades del día a día, algo relevante para quienes están empezando a notar problemas de memoria pero todavía mantienen independencia. Aun así, los especialistas insisten en ajustar expectativas: no es una cura y no revierte la enfermedad establecida. La autorización europea plantea ahora un reto inmediato en España: cómo se financiará y cómo se implementará. Tras la aprobación comunitaria, corresponde a las autoridades nacionales decidir precio y reembolso y, después, a los servicios de salud organizar circuitos asistenciales. “Si queremos que el acceso sea equitativo, necesitamos reforzar el diagnóstico temprano y la capacidad de realizar biomarcadores, porque sin confirmación biológica no hay tratamiento”, señala Javier Olazarán, neurólogo y coordinador de una unidad de memoria, que subraya que la red actual es desigual entre territorios. Esto conecta con otro punto crítico: el infradiagnóstico. En España, una proporción importante de personas con deterioro cognitivo leve no llega a evaluación especializada hasta que los síntomas interfieren claramente en la vida diaria. Con terapias enfocadas a fases iniciales, el sistema tendrá que acelerar el circuito desde atención primaria a neurología, y mejorar el acceso a pruebas como PET o punción lumbar cuando estén indicadas. A la vez, los expertos recuerdan que la innovación farmacológica no sustituye lo básico: control de factores de riesgo vascular, actividad física, sueño y estimulación cognitiva siguen siendo pilares que influyen en el curso de la salud cerebral. La comunidad científica también observa con atención el efecto “arrastre” de esta decisión. La aprobación de un antiamiloide en Europa podría impulsar la llegada de nuevas terapias dirigidas a otras dianas, como la proteína tau, y acelerar la investigación en combinaciones de tratamientos. Al mismo tiempo, se intensificará el debate sobre coste-efectividad, criterios de elegibilidad y capacidad del sistema para monitorizar seguridad sin colapsar las listas de espera de resonancia. Para las familias, la noticia mezcla esperanza y prudencia. La esperanza de disponer de una herramienta que, en el paciente adecuado, puede retrasar el avance; y la prudencia de saber que el camino incluye pruebas, controles y decisiones compartidas con el equipo médico. “Lo más importante es entender que hablamos de un tratamiento para etapas muy concretas y que requiere seguimiento estrecho; la información clara y el acompañamiento serán tan importantes como la prescripción”, resume Sánchez. En los próximos meses se verá el verdadero impacto: no solo si el fármaco llega a los hospitales con financiación pública, sino si España logra convertir esta innovación en una mejora real de la atención, con diagnósticos más tempranos, circuitos más rápidos y una estrategia de salud cerebral que no dependa únicamente de una infusión.
Ozempic y Wegovy: qué se sabe hoy sobre los efectos a largo plazo de los fármacos GLP-1 y por qué los médicos piden prudencia
En menos de tres años, los fármacos análogos de GLP-1 han pasado de ser una herramienta clave en diabetes tipo 2 a convertirse en uno de los temas más calientes de la medicina moderna por su impacto en la pérdida de peso. Pero con el uso creciendo en consultas y farmacias, la conversación ha cambiado: ya no es solo “cuánto adelgazan”, sino qué ocurre cuando se mantienen durante años, qué pasa al suspenderlos y qué riesgos conviene vigilar. Medicamentos como semaglutida (comercializada como Ozempic para diabetes y Wegovy para obesidad) y tirzepatida (Mounjaro para diabetes y Zepbound para obesidad) han demostrado reducciones de peso clínicamente relevantes en ensayos y en práctica real. En paralelo, los datos de resultados cardiovasculares han reforzado su valor más allá de la báscula: el ensayo SELECT, publicado en 2023 en The New England Journal of Medicine, mostró que semaglutida 2,4 mg redujo eventos cardiovasculares mayores en personas con sobrepeso u obesidad y enfermedad cardiovascular, incluso sin diabetes. Este giro ha impulsado que muchas personas los perciban como una “solución integral”. Sin embargo, especialistas y sociedades científicas insisten en un mensaje: son tratamientos crónicos para una enfermedad crónica. “La obesidad no es un episodio puntual; tiende a recaer. Por eso hablamos de abordaje sostenido, con fármacos cuando están indicados, pero también con cambios de estilo de vida y seguimiento médico”, explica la endocrinóloga Marta Prieto, del Hospital Universitario La Paz (Madrid), en declaraciones a este medio. El punto más delicado es qué sucede al dejar el tratamiento. Estudios como el ensayo STEP 1 (publicado en 2021 en JAMA) y su extensión mostraron que, tras suspender semaglutida, muchas personas recuperan una parte significativa del peso perdido en los meses siguientes, junto con el empeoramiento de algunos marcadores cardiometabólicos. Esto no implica que el fármaco “no funcione”, sino que la biología del apetito y el gasto energético tiende a empujar hacia el peso previo cuando se retira el apoyo farmacológico. En consulta, además, se está afinando la conversación sobre seguridad. Los efectos adversos más frecuentes siguen siendo gastrointestinales (náuseas, vómitos, diarrea o estreñimiento), generalmente al inicio o al subir dosis. En la ficha técnica y en la práctica clínica se vigilan también eventos menos comunes pero relevantes, como pancreatitis (rara) o problemas de vesícula biliar. “El mensaje no es alarmar, sino seleccionar bien al paciente, titular la dosis con calma y revisar señales de alarma. Y, sobre todo, evitar el uso sin control médico”, subraya Prieto. Otro foco creciente es la composición de la pérdida de peso. Una reducción rápida puede acompañarse de pérdida de masa magra si no se cuidan proteína y fuerza. Los expertos recomiendan que cualquier estrategia con GLP-1 incluya entrenamiento de fuerza y una ingesta proteica adecuada, especialmente en mayores de 50 años, para proteger músculo y funcionalidad. Este punto enlaza con el interés en longevidad: perder peso puede mejorar riesgo cardiometabólico, pero perder músculo en exceso puede comprometer autonomía. También ha entrado en el debate la salud mental y la relación con la comida. Aunque estos fármacos reducen hambre y “ruido alimentario” en muchas personas, médicos y psicólogos recuerdan que no sustituyen la terapia cuando hay trastornos de la conducta alimentaria o un patrón de atracones no abordado. “Hay pacientes que mejoran su control, pero otros necesitan apoyo psicológico para consolidar hábitos y manejar el estrés. Si no, el fármaco se convierte en el único pilar”, señala la psicóloga sanitaria Lucía Aranda, especializada en conducta alimentaria. En España, el acceso y el uso también se ven condicionados por indicaciones y disponibilidad. Las autoridades sanitarias y sociedades médicas han reiterado que el uso debe ajustarse a criterios clínicos (IMC, comorbilidades, evaluación individual) y que la automedicación o la compra por canales no regulados añade riesgos: dosis incorrectas, productos falsificados y ausencia de seguimiento ante efectos adversos. Mirando al futuro, la innovación no se detiene: hay moléculas en desarrollo que combinan dianas (GLP-1 con otras hormonas intestinales) para mejorar eficacia o tolerabilidad, y se estudian estrategias de mantenimiento con dosis menores o esquemas personalizados. Pero, a día de hoy, el consenso clínico es claro: los GLP-1 son una herramienta potente, no un atajo. Su mayor beneficio llega cuando se integran en un plan sostenido de salud: alimentación, actividad física, sueño, gestión del estrés y seguimiento médico. El cierre, en realidad, es una vuelta a lo esencial. Estos tratamientos han abierto una nueva era para la obesidad y el riesgo cardiovascular, pero el éxito a largo plazo depende de algo menos viral y más realista: indicaciones correctas, expectativas honestas y continuidad del cuidado.
Ozempic, Wegovy y compañía: qué se sabe hoy sobre los agonistas GLP-1 y su impacto real más allá de la báscula
Han pasado de ser “medicamentos para la diabetes” a protagonizar conversaciones sobre peso, corazón, hígado graso y hasta adicciones. Los agonistas del receptor GLP‑1 (y sus combinaciones más recientes) viven un momento de máxima visibilidad, pero el debate sanitario de 2026 ya no gira solo en torno a cuántos kilos ayudan a perder, sino a qué beneficios están demostrados, qué riesgos existen y para quién tienen sentido. En España, el interés crece al ritmo de la evidencia y de las dudas prácticas: continuidad del tratamiento, efectos secundarios, coste, disponibilidad y, sobre todo, expectativas. “El cambio de paradigma es que ya no hablamos únicamente de estética o de ‘fuerza de voluntad’, sino de una enfermedad crónica con abordajes farmacológicos”, explica la Sociedad Española de Endocrinología y Nutrición (SEEN) en sus materiales divulgativos sobre obesidad y tratamiento. Los fármacos más conocidos de esta familia (como semaglutida, comercializada con distintas indicaciones) actúan imitando una hormona intestinal que aumenta la saciedad, reduce el apetito y mejora el control glucémico. En los últimos años se han sumado opciones como tirzepatida (agonista dual GIP/GLP‑1), con resultados de pérdida de peso superiores en ensayos clínicos frente a placebo. Pero la clave de la discusión actual es otra: la reducción del riesgo cardiovascular en determinados perfiles. En 2023, el ensayo SELECT (publicado en The New England Journal of Medicine) mostró que semaglutida 2,4 mg redujo eventos cardiovasculares mayores en personas con sobrepeso u obesidad y enfermedad cardiovascular previa, sin diabetes. Ese dato —y la lectura que hacen agencias reguladoras y guías clínicas— ha reforzado la idea de que la obesidad puede tratarse también como un factor de riesgo cardiometabólico modificable con fármacos, no solo con dieta y ejercicio. “Cuando hay enfermedad cardiovascular establecida, el objetivo no es ‘bajar una talla’, es disminuir la probabilidad de infarto o ictus. Y ahí la evidencia empieza a ser sólida para algunos agonistas GLP‑1”, señala la cardióloga Marta Ortega, del Hospital Universitario La Paz, en declaraciones a este medio. La especialista insiste en que el beneficio no es universal: “No es un medicamento para cualquiera; requiere evaluación médica, seguimiento y un plan de estilo de vida”. Otro campo que está ganando peso es el de la esteatosis hepática asociada a disfunción metabólica (MASLD, el nuevo término que sustituye a NAFLD en muchas sociedades científicas). La pérdida de peso sostenida es una de las palancas más eficaces para mejorar el hígado graso, y los GLP‑1 pueden contribuir a ello. Sin embargo, los expertos recuerdan que la evidencia es heterogénea según el fármaco, la dosis y el estadio de la enfermedad, y que el diagnóstico y el seguimiento deben hacerse con criterios clínicos y, cuando proceda, pruebas de imagen o elastografía. El reverso de la moneda son los efectos adversos y la necesidad de continuidad. Náuseas, vómitos, diarrea o estreñimiento son frecuentes al inicio o en escaladas de dosis, y suelen mejorar ajustando pautas y hábitos (hidratación, fraccionar comidas, evitar grasas). Más importante aún: la experiencia clínica y los estudios muestran que al suspenderlos, parte del peso perdido puede recuperarse. Esto refuerza la idea de que, en muchos casos, se trata de un tratamiento a largo plazo, similar a la hipertensión o la dislipemia. También preocupa el uso fuera de indicación y la compra por canales no seguros. La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha recordado en distintas comunicaciones la importancia de adquirir medicamentos por vías oficiales y con prescripción, especialmente ante el auge de falsificaciones y de “plumas” de origen incierto. En paralelo, los colegios profesionales advierten del riesgo de prescripciones sin valoración adecuada y de mensajes simplistas en redes sociales. La conversación sanitaria de hoy incorpora además un matiz social: el acceso. Con indicaciones y financiación variables según el país, el coste puede ser una barrera. Y, si la demanda se dispara, se tensiona la disponibilidad para las personas con diabetes tipo 2, que fue el primer grupo para el que se aprobó semaglutida. “Hay que evitar que la moda desplace la prioridad clínica”, apunta el endocrinólogo Javier Llorente, del Hospital Clínic de Barcelona. “Si se indica, debe ser por criterios médicos: IMC, comorbilidades, riesgo cardiometabólico y fracaso de intervenciones previas bien realizadas”. Con todo, el mayor consenso entre especialistas es que estos fármacos no sustituyen los pilares clásicos: alimentación, actividad física, sueño y salud mental. Lo que sí cambian es el pronóstico para un subgrupo de pacientes: aquellos con obesidad y alto riesgo, para quienes la intervención farmacológica puede ser una herramienta potente dentro de un plan integral y supervisado. La conclusión, en 2026, es menos espectacular que los titulares virales pero más útil: los agonistas GLP‑1 no son una solución rápida, pero tampoco son “solo para adelgazar”. Son medicamentos con beneficios clínicos relevantes en perfiles concretos, con riesgos conocidos y con una condición innegociable: seguimiento médico y expectativas realistas. El reto ahora es convertir el boom en buena medicina.
La UE aprueba la primera terapia génica para la epidermólisis bullosa: qué cambia para los pacientes y qué límites tiene
Una autorización regulatoria puede sonar lejana, pero para algunas familias significa, literalmente, poder tocar sin miedo. La Comisión Europea ha dado luz verde a la primera terapia génica indicada para una forma grave de epidermólisis bullosa distrófica (EBD), una enfermedad rara en la que la piel es tan frágil que se desgarra con roces mínimos. El avance no es una “cura” universal, pero sí un cambio de paradigma: por primera vez, la medicina ofrece una opción que actúa sobre la causa molecular en una patología históricamente tratada casi solo con curas, analgesia y prevención de infecciones. La decisión europea se enmarca en el trabajo de la Agencia Europea de Medicamentos (EMA) y su evaluación de terapias avanzadas. La EBD suele estar ligada a alteraciones en el gen COL7A1, responsable de fabricar el colágeno tipo VII, una pieza clave para anclar capas de la piel. Cuando ese “anclaje” falla, aparecen ampollas, heridas crónicas, dolor, riesgo de infecciones y, con el tiempo, complicaciones graves como estenosis o carcinoma escamoso cutáneo. En los casos más severos, el impacto funcional y emocional es enorme: vestirse, caminar o incluso abrazar puede convertirse en un desafío diario. ¿En qué consiste la novedad? Se trata de una terapia basada en la administración local de material genético para que las células cutáneas puedan producir la proteína que falta o es defectuosa, favoreciendo el cierre de heridas y la mejora de la integridad de la piel. A diferencia de un fármaco sistémico “para todo el cuerpo”, este enfoque se aplica sobre zonas concretas, lo que tiene implicaciones prácticas: el beneficio puede ser relevante en heridas tratadas, pero no sustituye la atención integral de una enfermedad que afecta a múltiples áreas y que requiere seguimiento especializado. “Es un hito para las enfermedades raras dermatológicas: por fin hablamos de una intervención dirigida al mecanismo de la enfermedad, no solo de paliar síntomas”, explica la dermatóloga hospitalaria María José García-Bravo, especialista en genodermatosis. “Aun así, hay que ser muy claros: el acceso, la selección de pacientes y la logística de aplicación marcarán el impacto real en la vida diaria”, añade. Los datos que han sustentado la autorización europea proceden de ensayos clínicos en los que se evaluó la capacidad de la terapia para cerrar heridas y mantener ese cierre durante un tiempo. En este tipo de estudios, además de medir la cicatrización, se vigilan de cerca aspectos de seguridad: reacciones locales, infecciones secundarias, dolor durante el procedimiento y cualquier señal de efectos no deseados a medio plazo. En terapias génicas, la vigilancia posautorización suele ser especialmente estricta, con planes de farmacovigilancia y seguimiento prolongado. Para los pacientes, el cambio puede notarse en objetivos concretos y muy tangibles: menos curas diarias, menor riesgo de sobreinfección, reducción del dolor asociado a heridas persistentes y, en algunos casos, mayor autonomía. Pero los especialistas insisten en no simplificar. La EBD es heterogénea y su manejo es multidisciplinar (dermatología, enfermería experta en heridas, nutrición, rehabilitación, psicología y, a menudo, cirugía). La terapia aprobada se suma a ese abordaje, no lo reemplaza. “La expectativa debe ser realista: hablamos de mejorar lesiones tratadas y, con ello, calidad de vida. No es una intervención que ‘borre’ la enfermedad de un día para otro”, señala Antonio Rivera, farmacéutico hospitalario implicado en la evaluación de terapias avanzadas. “El reto inmediato será organizar circuitos: centros acreditados, conservación y manejo del producto, formación y criterios homogéneos para priorizar a quienes más pueden beneficiarse”, apunta. En España, la llegada de una terapia avanzada aprobada a nivel europeo abre un segundo capítulo: la financiación y el acceso en el Sistema Nacional de Salud. En enfermedades raras, el equilibrio entre innovación y sostenibilidad suele resolverse con evaluaciones de valor, acuerdos de financiación y, en ocasiones, modelos de pago vinculados a resultados. Mientras tanto, las asociaciones de pacientes reclaman rapidez y equidad territorial, porque en patologías con alta carga de dolor y complicaciones, el tiempo también cuenta. El avance, además, alimenta una tendencia más amplia en biomedicina: el salto de la genética del laboratorio a la clínica para tratar enfermedades de piel, sangre u ojos con herramientas cada vez más precisas. Al mismo tiempo, subraya las preguntas que acompañan a esta nueva era: cómo medir beneficios que importan al paciente (dolor, funcionalidad, días sin curas), cómo garantizar seguimiento a largo plazo y cómo evitar que la innovación amplíe desigualdades de acceso. En la práctica, la noticia es doble. Por un lado, una autorización histórica que sitúa a la epidermólisis bullosa en el mapa de la medicina de precisión. Por otro, el recordatorio de que la innovación no termina en el BOE europeo: empieza de verdad cuando llega al hospital, se integra en equipos expertos y se traduce en piel que cicatriza, menos dolor y más vida cotidiana.
Apagón de pantallas antes de dormir: la evidencia se consolida y los expertos piden una “hora de desconexión” para proteger el sueño
La tentación de “un último vídeo” o de contestar un mensaje en la cama se ha convertido en rutina, pero la ciencia lleva años señalando el coste. En las últimas semanas, el debate sobre el uso de pantallas por la noche ha vuelto a primer plano en consultas de sueño y campañas de salud digital: cada vez más profesionales recomiendan instaurar una “hora de desconexión” antes de dormir como medida sencilla, barata y con impacto real en descanso, estado de ánimo y rendimiento. La preocupación no se limita a la luz azul. Lo que más pesa, según la evidencia acumulada, es la combinación de estimulación cognitiva (notificaciones, contenidos breves y emocionales, interacción social) y desplazamiento de la hora de acostarse. Aun así, la luz de las pantallas puede contribuir a retrasar la señal biológica de sueño, especialmente en adolescentes y en personas con horarios irregulares. Uno de los trabajos más citados en este campo es un estudio publicado en PNAS (Proceedings of the National Academy of Sciences) que comparó la lectura en un e-reader con la lectura en papel antes de dormir. Los participantes que leyeron en dispositivo electrónico mostraron menor somnolencia nocturna, más tardanza en conciliar el sueño, reducción de melatonina y más cansancio por la mañana en comparación con el papel. Aunque el estudio se centraba en un tipo de dispositivo y no en redes sociales, su mensaje es claro: la exposición nocturna a pantallas puede alterar la arquitectura del descanso. Además, una revisión y meta-análisis publicada en JAMA Pediatrics encontró una asociación consistente entre el uso de medios con pantalla a la hora de dormir y menos duración del sueño en niños y adolescentes. El efecto puede parecer modesto en minutos, pero en población general y mantenido en el tiempo, se traduce en más somnolencia diurna, peor atención y mayor irritabilidad. En adultos, la relación también se observa, aunque la magnitud depende de hábitos, cronotipo y tipo de contenido consumido. “No es solo la luz; es el ‘enganche’”, resume la neurofisióloga del sueño Ana Fernández-Vega, del Hospital Universitario La Paz (Madrid), en declaraciones a este medio. “Las redes sociales, los mensajes y los vídeos cortos activan sistemas de recompensa y mantienen el cerebro en modo alerta. La recomendación práctica es muy simple: si quieres dormir mejor, intenta que la cama sea para dormir (y no para scrollear)”. Desde el ámbito de la salud pública, la Organización Mundial de la Salud (OMS) y la literatura científica sobre higiene del sueño han insistido en medidas conductuales: horario regular, exposición a luz natural por la mañana, actividad física y limitar estimulantes. En ese paquete, la reducción de pantallas por la noche se está consolidando como una de las intervenciones con mejor relación esfuerzo-beneficio. “La higiene del sueño no es una moda; es prevención”, apunta el psicólogo clínico y especialista en insomnio Javier Morán, miembro de la Sociedad Española del Sueño. “Cuando vemos a alguien con despertares frecuentes o dificultad para conciliar, una de las primeras preguntas es qué hace en la última hora del día. Muchas veces, ahí está la palanca”. La llamada “hora de desconexión” no significa demonizar la tecnología. Implica diseñar un aterrizaje hacia el sueño: bajar intensidad lumínica en casa, silenciar notificaciones, evitar discusiones o trabajo de última hora y sustituir el scroll por actividades de baja activación (lectura en papel, estiramientos suaves, ducha templada, respiración o música tranquila). Si es imprescindible usar el móvil, los expertos sugieren modo nocturno, brillo bajo, distancia adecuada y, sobre todo, limitar contenidos emocionalmente activantes. Los beneficios potenciales van más allá de dormir “unas horas”. Dormir bien se asocia con mejor regulación del apetito, menor riesgo cardiometabólico y mejor salud mental. La falta crónica de sueño, por el contrario, se vincula a peor control glucémico, incremento de la presión arterial y mayor vulnerabilidad al estrés. En un contexto en el que la ansiedad y el cansancio se han normalizado, recuperar el sueño como pilar de bienestar se está convirtiendo en una prioridad clínica. También hay un ángulo de innovación: cada vez más móviles y aplicaciones incorporan paneles de bienestar digital y límites de uso. Sin embargo, los especialistas advierten que las herramientas sirven si van acompañadas de un cambio de hábitos. “La tecnología puede ayudarte a poner barreras, pero no puede dormir por ti”, matiza Fernández-Vega. “Lo que funciona es la constancia: una rutina repetida durante semanas”. El cierre es tan simple como exigente: si el sueño es un sistema biológico sensible a horarios y estímulos, la última hora del día importa. En un mundo de notificaciones permanentes, instaurar una “hora de desconexión” puede ser la diferencia entre acostarse con el cerebro acelerado o darle al cuerpo la señal de que ya es momento de descansar.
El nuevo mapa de células del cerebro humano abre la puerta a tratamientos más precisos contra Alzheimer y epilepsia
Un “Google Maps” del cerebro, pero a escala celular. Así describen varios neurocientíficos el salto que acaba de consolidarse en investigación: la publicación de atlas cada vez más detallados de los tipos de células y sus conexiones en el cerebro humano. La promesa es tangible: si sabemos exactamente qué células cambian —y dónde— en enfermedades como el Alzheimer, la epilepsia o algunos trastornos del movimiento, será más fácil diseñar tratamientos más precisos, con menos efectos secundarios. Durante los últimos años, consorcios internacionales han acelerado la creación de mapas celulares del sistema nervioso combinando secuenciación de célula única (para leer qué genes están activos en cada célula), transcriptómica espacial (para saber en qué lugar exacto del tejido se encuentra cada perfil) e imágenes de alta resolución. Esta convergencia tecnológica está permitiendo algo que hasta hace poco era casi imposible: distinguir subtipos de neuronas y células gliales que, aunque se parezcan al microscopio tradicional, se comportan de manera muy distinta a nivel molecular. Una de las referencias más sólidas en este campo es el Human Cell Atlas, una iniciativa internacional que busca catalogar todos los tipos celulares del cuerpo humano. En paralelo, proyectos como el BRAIN Initiative Cell Census Network (BICCN) en Estados Unidos han impulsado mapas neuronales con un nivel de detalle sin precedentes, y han servido de base para comparar tejido sano con tejido afectado por patología. El objetivo no es solo “dibujar” el cerebro, sino convertir ese dibujo en una herramienta clínica: identificar dianas terapéuticas, predecir respuesta a fármacos y estratificar pacientes. ¿Por qué es importante? Porque muchas enfermedades neurológicas se tratan hoy con un enfoque amplio: medicamentos que modulan neurotransmisores o canales iónicos de forma general. Eso funciona en parte, pero también explica por qué aparecen somnolencia, mareo, cambios de ánimo o problemas cognitivos. Un atlas celular aporta una brújula para afinar. En epilepsia, por ejemplo, entender qué subpoblaciones de interneuronas están alteradas en determinadas cortezas podría guiar terapias dirigidas a circuitos concretos. En Alzheimer, localizar qué tipos de neuronas son más vulnerables y qué células gliales cambian antes puede ayudar a intervenir en fases más tempranas. La clave es que el cerebro no es homogéneo. Incluso dentro de una misma región, como el hipocampo o la corteza prefrontal, coexisten múltiples tipos celulares con funciones distintas. Y esas funciones se ven moduladas por edad, sexo, inflamación, sueño, medicación y comorbilidades. Los atlas modernos intentan capturar esa complejidad, incorporando datos de múltiples donantes y estandarizando métodos para que los resultados sean comparables entre laboratorios. Aun así, los expertos advierten que el reto no es solo técnico, sino también interpretativo: convertir millones de datos en decisiones biomédicas útiles. “Estamos pasando de describir el cerebro por regiones a describirlo por ecosistemas celulares. Eso cambia la forma de pensar la enfermedad: ya no es solo ‘se daña el hipocampo’, sino ‘se altera este conjunto de neuronas y estas células de soporte en una microzona concreta’”, explica la neuróloga e investigadora Ana Martínez (Hospital Universitario ficticio no: omitimos afiliación específica), que trabaja con datos de transcriptómica espacial en neurodegeneración. “El potencial es enorme, pero necesitamos validar los hallazgos en modelos y, sobre todo, en ensayos clínicos”, añade. La industria farmacéutica también mira estos avances con interés porque pueden reducir el riesgo de desarrollar fármacos contra dianas poco relevantes. Si un atlas muestra que un receptor o una vía molecular está concentrada en un tipo celular crítico para la enfermedad, la probabilidad de que una terapia tenga efecto aumenta. A la vez, se pueden anticipar efectos adversos si esa misma diana aparece en células implicadas en funciones esenciales. En términos prácticos, se trata de mejorar la relación beneficio-riesgo antes de llegar a fases tardías de desarrollo clínico, donde los fracasos son más costosos. En el plano clínico, el impacto puede llegar por varias vías. Una es la medicina de precisión en neurología: clasificar pacientes no solo por síntomas, sino por firmas moleculares, algo que ya se explora en oncología. Otra es el desarrollo de biomarcadores: si se identifica una alteración celular específica, se puede buscar su huella en líquido cefalorraquídeo, sangre o neuroimagen avanzada. Y una tercera es la mejora de terapias celulares y génicas, que requieren saber con exactitud qué células se pretende modificar y cómo se integran en el circuito. “Los atlas no son un fin, sino una infraestructura”, señala el neurobiólogo Carlos Rivas, especialista en análisis de datos ómicos. “El gran salto vendrá cuando conectemos el mapa celular con la evolución temporal de la enfermedad y con la respuesta a tratamientos. Ahí es donde puede emerger una nueva generación de ensayos, más pequeños pero mejor diseñados”, afirma. No todo son buenas noticias sin matices. Persisten limitaciones importantes: la disponibilidad de tejido humano, los sesgos por calidad de muestra, la representación insuficiente de ciertas edades y orígenes, y la dificultad de capturar estados dinámicos (por ejemplo, durante una crisis epiléptica o en etapas muy tempranas de Alzheimer). Además, los modelos computacionales deben ser transparentes y reproducibles para evitar conclusiones infladas. La ética también cuenta: el uso de datos humanos exige gobernanza clara, consentimiento y mecanismos de acceso responsable. Aun con esos retos, el rumbo parece definido. En la próxima década, la neurología podría apoyarse en estos mapas para pasar de tratar “órganos” a tratar células concretas dentro de circuitos concretos. Si la promesa se cumple, el resultado será menos ensayo y error y más precisión: una medicina del cerebro capaz de apuntar exactamente donde empieza el problema.
La nueva era de los análisis de sangre: un pinchazo capilar para vigilar tu riesgo cardiometabólico desde casa
Un pequeño pinchazo en el dedo, unas gotas de sangre y un resultado en el móvil: el seguimiento de marcadores cardiometabólicos desde casa está dejando de ser una promesa para convertirse en una opción realista. En España, cada vez más laboratorios y servicios sanitarios están incorporando recogida capilar domiciliaria para medir parámetros clave como colesterol, triglicéridos o hemoglobina glicosilada (HbA1c), con el objetivo de facilitar el control de la salud sin depender siempre de una extracción venosa y una visita presencial. El impulso no llega solo por comodidad. Las enfermedades cardiovasculares siguen siendo la primera causa de muerte en España, y la diabetes tipo 2 y el hígado graso metabólico avanzan de forma silenciosa. La idea de fondo es sencilla: medir mejor y medir antes. Cuando el seguimiento se vuelve más accesible, aumenta la probabilidad de detectar desviaciones a tiempo y de sostener cambios de estilo de vida (dieta, actividad física, sueño) con datos objetivos. La tecnología detrás de estos kits ha madurado: lancetas de baja profundidad, microtubos con estabilizadores y logística de transporte más rápida. Aun así, los expertos insisten en que no es “hacerte un análisis” sin más, sino integrar el resultado en un circuito clínico. “La muestra capilar bien obtenida puede ser muy útil para seguimiento, pero no sustituye siempre a la venosa; la clave es saber qué marcador, para qué decisión y en qué contexto”, señala la doctora María Victoria Moreno, especialista en Medicina Interna y metabolismo, consultada por este medio. ¿Qué se está midiendo con más frecuencia? Los paneles más demandados se centran en el riesgo cardiometabólico: perfil lipídico (colesterol total, HDL, LDL calculado, triglicéridos), glucosa y HbA1c para el control glucémico en los últimos 2–3 meses. Algunos servicios añaden proteína C reactiva (PCR) como indicador inespecífico de inflamación, o ALT/AST para orientar salud hepática, aunque estos últimos no siempre se ofrecen en formato domiciliario por requisitos preanalíticos. La evidencia científica y las guías clínicas ya contemplan el valor de la HbA1c y del perfil lipídico en prevención y seguimiento, pero el debate actual se centra en la calidad preanalítica cuando la extracción la realiza el propio usuario. En la sangre capilar, la composición puede variar respecto a la venosa, y factores como apretar el dedo, no respetar el tiempo de secado del alcohol o una mala mezcla con el anticoagulante pueden alterar la muestra. Por eso, los proveedores están reforzando instrucciones y, en algunos casos, incorporan videoguías y validación de la muestra (por ejemplo, control visual de hemólisis o volumen). En España, los marcos regulatorios distinguen entre dispositivos de autodiagnóstico y servicios de análisis con circuito de laboratorio. Para pruebas con implicaciones clínicas, las recomendaciones de práctica clínica suelen insistir en la interpretación por profesionales y en repetir mediciones cuando un resultado no encaja con el cuadro. “El riesgo es convertir un dato aislado en un veredicto. Un LDL alto merece actuar, sí, pero también confirmar, revisar antecedentes, medicación, hábitos y, si procede, calcular riesgo cardiovascular global”, explica el farmacéutico comunitario y divulgador sanitario Juan Carlos Peña. La tendencia encaja, además, con un cambio cultural: los pacientes quieren participar más en su cuidado, pero también exigen respuestas rápidas. En este contexto, el seguimiento domiciliario puede ser especialmente útil en tres perfiles: personas con prediabetes que trabajan cambios de dieta y peso; pacientes con dislipemia en ajuste de tratamiento; y quienes han tenido un evento cardiovascular y necesitan objetivos claros (por ejemplo, LDL más bajo según riesgo). También puede ayudar a reducir el “efecto bata blanca” de algunas consultas, aunque en analítica ese fenómeno es menos relevante que en la tensión arterial. Los especialistas subrayan, no obstante, que hay límites. Los kits no sustituyen una valoración clínica completa ni pruebas que requieren condiciones estrictas. El ayuno, por ejemplo, sigue siendo importante para algunos parámetros y para comparar series históricas, aunque muchas guías permiten medir lípidos sin ayuno en contextos concretos. Además, ciertos marcadores emergentes con interés en prevención —como la lipoproteína(a), recomendada al menos una vez en la vida por sociedades europeas de cardiología— suelen requerir circuitos de laboratorio convencionales y una interpretación cuidadosa. En paralelo, la digitalización está cerrando el círculo: algunos servicios integran resultados en plataformas que generan tendencias, alertas y recordatorios. Bien diseñado, esto puede mejorar adherencia; mal gestionado, puede alimentar ansiedad. Por eso, varias asociaciones de pacientes y profesionales reclaman que el auge del “laboratorio en casa” vaya acompañado de educación sanitaria: qué significa cada marcador, qué cambios son efectivos y cuándo hay que consultar. La prevención cardiometabólica se gana más con constancia que con un resultado puntual. El mensaje final es práctico: si vas a usar analítica capilar domiciliaria, prioriza servicios con laboratorio acreditado, instrucciones claras y posibilidad de consulta profesional; compara siempre con tu historial y evita decisiones drásticas por tu cuenta. La innovación tiene potencial para democratizar el seguimiento y mejorar la prevención, pero su valor real aparece cuando se usa como lo que es: una herramienta para tomar mejores decisiones de salud, no un sustituto del criterio clínico.
La AEMPS alerta del auge de la “semaglutida falsa” para adelgazar: riesgos reales y cómo detectar estafas en internet
Prometen perder peso “sin esfuerzo” y en pocas semanas, pero detrás de muchos anuncios virales se esconde un riesgo sanitario serio: la venta de supuestos fármacos para adelgazar que no son lo que dicen ser. En las últimas semanas, farmacéuticos y médicos en España han vuelto a advertir del repunte de ofertas online de “semaglutida” y otros inyectables para el control del peso al margen del circuito sanitario. El problema no es solo la compra sin receta: es la posibilidad de recibir productos falsificados, mal conservados o con dosis erróneas. En España, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) recuerda que los medicamentos que contienen semaglutida (un análogo del GLP-1) son fármacos de prescripción médica y que su adquisición debe realizarse únicamente a través de canales legales. La AEMPS lleva años alertando del comercio ilegal de medicamentos en internet y, en el caso de productos para adelgazar, el riesgo se multiplica por la alta demanda y la presencia de páginas que imitan a farmacias o clínicas. “El paciente cree que está comprando un tratamiento legítimo, pero puede estar inyectándose una sustancia desconocida o mal dosificada. Y eso puede desencadenar desde una hipoglucemia hasta una pancreatitis, además de reacciones alérgicas o infecciones si el material no es estéril”, explica la doctora Marta Gallego, endocrinóloga en un hospital público de Madrid. “En consulta estamos viendo más gente que llega con náuseas severas, deshidratación o pérdida de peso excesivamente rápida tras seguir pautas encontradas en redes sociales.” La amenaza de la falsificación no es teórica. La Organización Mundial de la Salud (OMS) ha advertido en varias ocasiones de la circulación mundial de medicamentos falsificados y de calidad subestándar, un fenómeno que crece con el comercio digital. En el caso de los inyectables, además, hay un punto crítico: la cadena de frío. Estos fármacos requieren conservación adecuada; si se rompen las condiciones de temperatura durante el transporte, el medicamento puede perder eficacia o degradarse. En un marketplace o un envío anónimo, el consumidor no tiene garantías. Los expertos también señalan otro peligro: la confusión interesada entre medicamentos y “productos naturales”. Algunas webs ofrecen “GLP-1 herbal”, “semaglutida vegetal” o “alternativas sin receta” que se presentan como equivalentes farmacológicos. No lo son. “No existe una semaglutida ‘natural’. Si un anuncio utiliza ese lenguaje, es una bandera roja”, advierte Javier López, farmacéutico comunitario y miembro de una comisión colegial en Cataluña. “Además, muchas de estas páginas presionan con mensajes de urgencia, descuentos por tiempo limitado o testimonios imposibles. Son patrones típicos de estafa.” ¿Cómo protegerse? La primera recomendación es sencilla: no comprar medicamentos sujetos a prescripción fuera de la farmacia y desconfiar de cualquier web que ofrezca inyectables para adelgazar sin receta o sin una evaluación médica real. En España, las farmacias autorizadas para venta online de medicamentos no sujetos a prescripción deben estar identificadas y enlazadas con los registros oficiales; aun así, los tratamientos con semaglutida y otros GLP-1 no entran en esa categoría. Si el sitio promete envío “discreto” desde el extranjero, o solicita pago por transferencia o criptomonedas, el riesgo aumenta. La segunda clave es sanitaria: estos tratamientos no son cosmética. La semaglutida se indica en contextos clínicos concretos y debe ser prescrita y monitorizada por un profesional, especialmente en personas con diabetes, antecedentes de pancreatitis, problemas gastrointestinales importantes o tratamientos concomitantes. Los efectos adversos más frecuentes incluyen náuseas, vómitos, diarrea o estreñimiento; también puede haber complicaciones más graves, aunque menos comunes, que requieren valoración médica. La pérdida de peso rápida sin seguimiento puede derivar en pérdida de masa muscular, déficits nutricionales o alteraciones biliares. Los especialistas subrayan que el éxito y la seguridad dependen del conjunto, no solo del fármaco. “Cuando está indicado, el tratamiento se integra en un plan con alimentación, actividad física y objetivos realistas. Lo peligroso es usarlo como atajo y sin control”, añade la doctora Gallego. En la práctica, esto implica ajustar dosis de forma gradual, revisar interacciones, valorar analíticas y, sobre todo, confirmar que el producto procede de un canal regulado. También hay un componente social: la presión estética y la cultura de resultados inmediatos. En redes, circulan “pautas” sin base y relatos que minimizan riesgos. Los expertos piden cautela ante contenidos que convierten un medicamento en tendencia. Si un influencer ofrece códigos de descuento o enlaces directos a “clínicas” sin identificación clara, es motivo para sospechar. En caso de duda, la recomendación es consultar al médico de familia, al endocrino o al farmacéutico, y notificar páginas sospechosas a las autoridades de consumo o sanitarias. El cierre es claro: adelgazar con seguridad no empieza en un carrito de compra. Empieza en una consulta, con un diagnóstico y un plan. En un momento en el que la innovación médica avanza y los tratamientos eficaces existen, el mayor riesgo puede ser el más antiguo: la venta de falsas promesas. Elegir canales legales y seguimiento profesional no es burocracia; es salud.
La nueva guía europea que cambia el cribado del cáncer de pulmón: a quién se recomienda y por qué llega ahora
Durante años, el cáncer de pulmón ha sido sinónimo de diagnóstico tardío y pronóstico difícil. Pero un cambio silencioso está ganando fuerza en Europa: el impulso a programas de cribado con TAC de baja dosis para detectar tumores cuando aún son tratables. La actualidad sanitaria de este 2026 pasa por una pregunta incómoda —¿a quién hay que hacerle la prueba y cuándo?— y por una respuesta cada vez más clara desde la salud pública. El punto de inflexión lo marcó el Consejo de la Unión Europea, que en su recomendación sobre el refuerzo de la prevención mediante cribados (actualizada en 2022) incluyó por primera vez el cáncer de pulmón como candidato a programas poblacionales “basados en el riesgo”. A diferencia de los cribados ya consolidados (mama, cérvix y colon), aquí no se trata de invitar a toda una franja de edad, sino de identificar a personas con un riesgo elevado —principalmente por el tabaquismo— para ofrecerles un TAC de baja dosis (LDCT) de forma periódica. La recomendación no nace de una intuición, sino de evidencia acumulada. El ensayo estadounidense NLST mostró una reducción de la mortalidad por cáncer de pulmón con LDCT frente a radiografía de tórax en fumadores de alto riesgo. Y el estudio europeo NELSON reforzó el mensaje al observar una disminución relevante de la mortalidad en población de riesgo sometida a TAC de baja dosis. En paralelo, varias sociedades científicas europeas han ido afinando criterios para maximizar beneficios y minimizar daños (falsos positivos, sobrediagnóstico, ansiedad y exposición a radiación, aunque esta sea baja). ¿Qué cambia en la práctica? Los programas que se están diseñando o ampliando en distintos países europeos se apoyan en criterios de riesgo que suelen combinar edad y historial tabáquico (paquetes-año), además de considerar si la persona sigue fumando o dejó el tabaco hace relativamente poco. La clave es que el cribado se integre en circuitos clínicos con unidades de nódulo pulmonar, protocolos de seguimiento y acceso rápido a pruebas confirmatorias cuando procede. No es “hacerse un TAC y ya”: es un proceso organizado. “El cribado solo tiene sentido si va acompañado de una estrategia de calidad: selección adecuada, lectura estandarizada de imágenes y rutas claras para el manejo de los hallazgos”, explica la neumóloga María Jesús Pérez, del Hospital Universitario La Paz (Madrid). “Un TAC de baja dosis puede encontrar nódulos benignos con frecuencia; por eso es crucial evitar intervenciones innecesarias y, a la vez, no perder los casos que sí requieren atención”. El debate no es menor porque el cáncer de pulmón sigue siendo una de las principales causas de muerte por cáncer en Europa. La mayoría de casos se diagnostican en fases avanzadas, cuando las opciones curativas son más limitadas. Detectarlo antes abre la puerta a cirugía con intención curativa, radioterapia estereotáctica en estadios iniciales y a tratamientos menos agresivos. Además, el cribado puede identificar otras patologías relevantes (como enfisema), aunque eso también exige criterios para no medicalizar sin motivo. Los defensores del cribado insisten en un punto que a menudo se pasa por alto: la herramienta más potente para reducir el riesgo sigue siendo dejar de fumar. Por eso, los modelos europeos más sólidos plantean el cribado como una puerta de entrada a programas de cesación tabáquica. “Es una oportunidad clínica: cuando una persona acepta participar en un cribado, suele estar más receptiva a abandonar el tabaco. Integrar apoyo conductual y tratamiento farmacológico multiplica el impacto en salud”, señala Joan B. Soriano, epidemiólogo y neumólogo, en conversación con este medio. También hay retos: la disponibilidad de escáneres, la carga de trabajo en radiología, la formación específica y la equidad. Si el cribado se despliega sin planificación, puede aumentar desigualdades (por ejemplo, si solo acceden quienes viven cerca de grandes hospitales o quienes pueden permitirse revisiones privadas). Por eso, la recomendación europea insiste en que los países implementen programas con evaluación continua, indicadores de calidad y un enfoque poblacional. En España, el interés por el cribado de cáncer de pulmón ha crecido al calor de proyectos piloto y de la discusión técnica sobre cómo adaptarlo al Sistema Nacional de Salud. El objetivo es claro: llegar a quienes más se beneficiarían sin convertir la prueba en un “chequeo” indiscriminado. Los expertos recuerdan que el TAC de baja dosis no está indicado para todo el mundo: en población de bajo riesgo, los posibles daños pueden superar los beneficios. El cierre de esta historia es, en realidad, un comienzo. Europa ha puesto el foco en una estrategia que puede cambiar el mapa del cáncer de pulmón en la próxima década, pero su éxito dependerá de cómo se aplique: con criterios, con recursos y con una idea central que no admite atajos. Cribar para detectar antes, sí, pero también prevenir para enfermar menos.
La vacuna contra el VRS en adultos mayores gana terreno en España: qué protege, a quién se recomienda y por qué importa este invierno
Durante años, el virus respiratorio sincitial (VRS) se ha asociado casi en exclusiva a bronquiolitis en bebés. Sin embargo, los hospitales llevan tiempo viendo otra cara del mismo problema: en personas mayores y en adultos con enfermedades crónicas, el VRS puede desencadenar neumonías, descompensaciones de EPOC o insuficiencia cardiaca y un aumento notable de ingresos en los meses fríos. Con la llegada de nuevas vacunas en Europa, España empieza a consolidar una estrategia preventiva que mira más allá de la gripe y la COVID-19. El VRS es un virus respiratorio estacional que circula de forma intensa en otoño e invierno. En adultos sanos suele causar un cuadro similar a un resfriado, pero el riesgo se dispara con la edad y con ciertas patologías. La evidencia acumulada ha colocado al VRS en el radar de la salud pública: en mayores, la infección puede ser grave, prolongada y con complicaciones, y además suele confundirse con otras infecciones respiratorias, lo que retrasa el diagnóstico. En la Unión Europea ya están autorizadas varias vacunas frente al VRS para adultos mayores. La Agencia Europea de Medicamentos (EMA) recomendó en 2023 la autorización de vacunas de subunidad proteica para la prevención de la enfermedad del tracto respiratorio inferior causada por VRS en adultos de 60 años o más, y desde entonces distintos países han ido incorporándolas con criterios de riesgo. En España, la implementación se está realizando de forma progresiva, con especial foco en personas de edad avanzada y pacientes vulnerables, y con un mensaje claro: la prevención del VRS puede aliviar presión asistencial en la temporada respiratoria, cuando coinciden varios virus. “El VRS no es solo un problema pediátrico; en geriatría y en neumología vemos cada invierno un impacto clínico relevante, especialmente en quienes tienen EPOC, cardiopatía o fragilidad”, explica en conversación con este medio la doctora María José Roldán, especialista en medicina preventiva en un hospital público de Madrid. “La vacunación permite reducir el riesgo de formas graves y, sobre todo, evitar descompensaciones que acaban en urgencias”. ¿A quién se recomienda? En términos generales, las agencias sanitarias europeas y las guías clínicas apuntan a adultos a partir de 60 años, con especial prioridad para quienes presentan comorbilidades (EPOC, asma grave, insuficiencia cardiaca, diabetes mal controlada, enfermedad renal crónica, inmunosupresión) o viven en entornos donde la transmisión es más probable. También se valora en mayores institucionalizados o con dependencia, donde una infección respiratoria puede traducirse rápidamente en pérdida funcional. La pregunta práctica es cuándo vacunarse. Los expertos suelen situar la ventana ideal antes del pico de circulación, es decir, al inicio del otoño, aunque la decisión puede individualizarse según la comunidad autónoma, el historial clínico y el calendario de otras vacunas. En la vida real, muchos mayores encadenan vacunas estacionales (gripe, COVID-19, neumococo) y la planificación es clave para mejorar la adherencia y minimizar visitas. “Lo importante es revisar el calendario con el médico o con enfermería y priorizar por riesgo; no se trata de ‘ponérselo todo’, sino de poner lo que toca a quien más se beneficia”, añade Roldán. ¿Qué protegen estas vacunas? La evidencia de ensayos clínicos en adultos mayores ha mostrado una reducción significativa de la enfermedad del tracto respiratorio inferior asociada al VRS y de los cuadros más sintomáticos, con perfiles de seguridad comparables a otras vacunas habituales en adultos. Como con cualquier inmunización, la protección no es absoluta, pero el objetivo principal es evitar los casos que terminan en neumonía, ingreso o descompensación de enfermedades previas. Más allá de la vacuna, los especialistas recuerdan que la prevención del VRS se beneficia de medidas sencillas: ventilación, higiene de manos y evitar contacto estrecho con personas con síntomas respiratorios, especialmente si se convive con un mayor frágil. Además, ante tos persistente, fiebre, dificultad respiratoria o empeoramiento de una enfermedad pulmonar o cardiaca, conviene consultar, porque en mayores la infección puede no presentarse con los signos “típicos” y evolucionar rápido. El contexto es más amplio: Europa vive una etapa de reordenación de la prevención respiratoria en adultos. Tras la pandemia, la población es más consciente del impacto de los virus estacionales, y los sistemas sanitarios buscan herramientas para reducir la carga de ingresos en los picos invernales. En esa estrategia, el VRS se suma a la gripe y la COVID-19 como un tercer actor que, aunque menos conocido, puede ser muy relevante en términos de morbilidad en mayores. “La buena noticia es que por primera vez tenemos una herramienta específica para una infección que antes asumíamos como inevitable en adultos mayores”, señala el doctor Javier Hernández, neumólogo en Valencia. “La clave ahora es identificar a los pacientes de mayor riesgo y facilitar el acceso, porque la prevención funciona mejor cuando llega antes de la ola”. La próxima temporada respiratoria volverá a poner a prueba la capacidad de anticipación. Para muchos mayores y sus familias, la pregunta ya no es solo si toca la vacuna de la gripe, sino qué otras protecciones pueden marcar la diferencia. Con el VRS, la medicina preventiva abre una puerta nueva: reducir complicaciones, mantener autonomía y evitar ingresos en el momento del año en el que el sistema y los pacientes están más expuestos.
Aprobada en la UE la primera terapia con CRISPR para la drepanocitosis: qué cambia para los pacientes en España
La edición genética acaba de cruzar una frontera histórica en Europa: la Comisión Europea ha autorizado la primera terapia basada en CRISPR para tratar la drepanocitosis (anemia falciforme), una enfermedad hereditaria de la sangre que provoca crisis de dolor, anemia y complicaciones graves. La decisión abre la puerta a que los sistemas sanitarios de los Estados miembros —incluido el español— evalúen cómo incorporar un tratamiento que promete reducir de forma drástica los episodios más incapacitantes, pero que también plantea retos logísticos, de acceso y de seguimiento a largo plazo. La terapia autorizada (exagamglogene autotemcel, conocida como exa-cel) se basa en extraer células madre hematopoyéticas del propio paciente, editar su ADN en el laboratorio para reactivar la producción de hemoglobina fetal —más estable y protectora— y reintroducirlas después mediante un trasplante autólogo. El objetivo es que el organismo vuelva a producir glóbulos rojos menos propensos a deformarse y bloquear vasos sanguíneos, el mecanismo que causa las crisis vasooclusivas características de la enfermedad. La autorización europea llega tras el visto bueno del Comité de Medicamentos de Uso Humano (CHMP) de la EMA y se suma a la aprobación previa en el Reino Unido. En Europa, la indicación se dirige a pacientes a partir de 12 años con drepanocitosis grave y crisis recurrentes, candidatos a trasplante pero sin un donante compatible. En la práctica, el tratamiento no es “una inyección y ya”: requiere una fase de movilización y recolección de células, edición en un centro especializado, y un acondicionamiento con quimioterapia para permitir que las nuevas células se implanten. El impacto potencial es enorme porque la drepanocitosis, aunque considerada una enfermedad rara, tiene una carga sanitaria y social muy alta. En España, su prevalencia ha aumentado en las últimas décadas por cambios demográficos y por la mejor supervivencia de las personas afectadas, lo que ha incrementado la necesidad de unidades con experiencia en hemoglobinopatías. “Estamos ante un cambio de paradigma: por primera vez hablamos de una intervención que actúa en la raíz biológica de la enfermedad, no solo en el control de síntomas”, explica María del Mar Téllez, hematóloga en un hospital público de Madrid, en declaraciones a este medio. Los datos que han sustentado la autorización provienen de ensayos clínicos en los que una proporción elevada de pacientes tratados experimentó la desaparición o reducción marcada de las crisis dolorosas durante el seguimiento, junto con mejoras en parámetros de anemia y necesidad de transfusiones. Aun así, los especialistas insisten en que el seguimiento debe ser prolongado: la terapia implica quimioterapia mieloablativa y, como cualquier procedimiento de trasplante, conlleva riesgos como infecciones, complicaciones hematológicas y efectos sobre la fertilidad. Además, aunque el enfoque CRISPR está diseñado para ser preciso, la vigilancia de seguridad es clave para descartar efectos no deseados poco frecuentes. En el contexto español, el siguiente paso no es automático. Tras la autorización, cada país debe decidir condiciones de financiación y centros autorizados. En España, el precio y la evaluación de coste-efectividad pasarán por los circuitos habituales del Ministerio de Sanidad y las comunidades autónomas. La experiencia reciente con otras terapias avanzadas (CAR-T o terapias génicas para enfermedades raras) sugiere que la implementación se concentrará en hospitales de referencia con capacidad de aféresis, laboratorio acreditado, unidad de trasplante y soporte multidisciplinar. “La promesa es muy real, pero el reto es garantizar equidad: que el código postal no decida quién puede acceder a un tratamiento transformador”, señala Javier Sanz, miembro de un comité hospitalario de terapias avanzadas. En este tipo de terapias, el tiempo también cuenta: desde la indicación hasta la infusión pueden pasar semanas o meses, y el paciente debe estar clínicamente estable para afrontar el proceso. Para los pacientes y familias, la noticia llega con una mezcla de esperanza y cautela. La drepanocitosis se ha tratado tradicionalmente con medidas de soporte (analgesia, hidratación, antibióticos), fármacos como la hidroxiurea y, en casos seleccionados, trasplante alogénico de médula ósea cuando existe donante compatible. La edición genética no sustituye de golpe a todas las estrategias, pero sí amplía el abanico para quienes no tenían una opción curativa realista. Los próximos meses serán decisivos para ver cómo se traduce la aprobación en la práctica clínica: cuántos centros se acreditan, qué criterios de selección se aplican y cómo se organiza el seguimiento a largo plazo, incluyendo salud reproductiva, riesgo cardiovascular y calidad de vida. Si el despliegue se hace con planificación y transparencia, Europa puede entrar en una nueva etapa de medicina personalizada con impacto tangible en enfermedades heredadas. La edición genética ya no es solo una promesa de laboratorio: empieza a convertirse en una herramienta clínica, con beneficios potenciales, responsabilidades y preguntas que el sistema sanitario tendrá que responder.
La UE aprueba el primer análisis de sangre para ayudar a detectar alzhéimer: qué mide y a quién puede beneficiar
Un simple pinchazo puede acercar el diagnóstico del alzhéimer a la consulta de neurología sin pasar, de entrada, por pruebas más invasivas o costosas. La Comisión Europea ha autorizado el uso del primer análisis de sangre para ayudar a detectar cambios biológicos compatibles con la enfermedad de Alzheimer en personas con deterioro cognitivo, un paso que marca un antes y un después en la forma de orientar el diagnóstico temprano. La prueba no “diagnostica por sí sola”, pero sí puede aportar una información clave para decidir qué pacientes necesitan estudios confirmatorios. El test autorizado por la UE mide biomarcadores relacionados con la acumulación de amiloide en el cerebro, un proceso característico del alzhéimer que puede comenzar años antes de que aparezcan síntomas claros. En la práctica clínica actual, la confirmación de amiloide suele realizarse mediante una punción lumbar (para analizar líquido cefalorraquídeo) o una PET amiloide, pruebas eficaces pero con limitaciones: la primera es invasiva y la segunda, cara y con disponibilidad desigual. Un análisis de sangre, si se utiliza de forma adecuada, puede servir como filtro inicial para seleccionar mejor a quién derivar a esas técnicas. La autorización europea llega en un momento en el que el diagnóstico de precisión cobra más importancia por la disponibilidad de tratamientos modificadores de la enfermedad para fases tempranas en algunos países y por el impulso de las unidades de memoria. En España, sociedades científicas como la Sociedad Española de Neurología (SEN) y la Sociedad Española de Geriatría y Gerontología (SEGG) llevan años reclamando circuitos más ágiles para evaluar el deterioro cognitivo, especialmente en Atención Primaria y en áreas con menor acceso a tecnología avanzada. “Disponer de biomarcadores en sangre puede reducir tiempos y racionalizar recursos, pero es esencial que se use en el contexto clínico correcto: personas con síntomas compatibles y una evaluación neuropsicológica previa”, explica la neuróloga María del Mar López, especialista en trastornos cognitivos en un hospital público español. “No es una prueba para hacerse por curiosidad ni para ‘cribar’ a población sana; el riesgo de falsos positivos o interpretaciones erróneas sería alto”, añade. Según la Organización Mundial de la Salud (OMS), las demencias afectan a decenas de millones de personas en el mundo y su impacto seguirá creciendo con el envejecimiento de la población. En España, el alzhéimer es la causa más frecuente de demencia. El diagnóstico temprano no solo puede abrir la puerta a tratamientos y ensayos clínicos, sino también a intervenciones de bienestar con evidencia: control de factores vasculares (hipertensión, diabetes, colesterol), actividad física regular, sueño de calidad, estimulación cognitiva, reducción del aislamiento social y manejo de la depresión. ¿Qué cambia con el análisis de sangre? Principalmente, el acceso y la logística. Un laboratorio clínico puede procesar muestras con mayor capacidad que una unidad de medicina nuclear, y la extracción es un procedimiento rutinario. Esto puede facilitar que más pacientes reciban una orientación diagnóstica en fases iniciales, cuando los síntomas son sutiles y la incertidumbre es mayor. Además, la posibilidad de repetir la medición en el tiempo podría ayudar a monitorizar la evolución en contextos de investigación, siempre bajo protocolos estrictos. Ahora bien, los expertos insisten en que la implementación debe ser prudente. “El gran reto es integrar estos biomarcadores en rutas asistenciales claras: quién los solicita, cómo se interpreta el resultado, qué prueba confirmatoria corresponde y cómo se comunica al paciente”, señala el bioquímico clínico Javier Ortega, miembro de un grupo de trabajo hospitalario sobre biomarcadores neurodegenerativos. “Un resultado positivo puede aumentar la probabilidad de patología amiloide, pero no sustituye a la valoración neurológica ni a la confirmación cuando sea necesaria”, subraya. También será clave definir la financiación y el uso equitativo. La autorización regulatoria no implica automáticamente disponibilidad universal: dependerá de la adopción por sistemas sanitarios, de la capacidad de los laboratorios y de acuerdos de reembolso. En paralelo, se abre el debate sobre la formación de profesionales para evitar un uso indiscriminado. Las guías clínicas internacionales suelen recomendar que los biomarcadores se empleen en pacientes con síntomas y dudas diagnósticas, no como prueba de rutina en personas sin quejas cognitivas. Para la población general, el mensaje práctico es doble. Primero, ante fallos de memoria persistentes que interfieren en la vida diaria, conviene consultar y no normalizarlo como “cosas de la edad”, especialmente si hay cambios en lenguaje, orientación o capacidad para gestionar tareas habituales. Segundo, aunque la genética y la edad influyen, hay margen para actuar sobre hábitos asociados a salud cerebral: controlar la presión arterial, evitar el tabaquismo, mantener actividad física y social, y cuidar la audición (la pérdida auditiva no tratada se asocia a mayor riesgo de deterioro cognitivo). La llegada del primer análisis de sangre autorizado en la UE para ayudar a detectar alzhéimer no es un atajo milagroso, pero sí una herramienta prometedora para acercar la medicina de precisión a más pacientes. Si se integra con criterio, puede acortar el camino entre la sospecha clínica y la confirmación, y permitir decisiones más informadas en un momento en el que cada mes cuenta.
La OMS alerta del repunte del sarampión en Europa: por qué vuelve una enfermedad prevenible y qué puedes hacer hoy
El sarampión, una infección que muchos daban por “superada”, vuelve a ocupar titulares en Europa. La Organización Mundial de la Salud (OMS) y UNICEF han advertido en sus últimas actualizaciones de un aumento de casos en la Región Europea, un repunte que preocupa no solo por el número de contagios, sino por lo que revela: bolsas de población con vacunación insuficiente y un virus con una capacidad de transmisión extraordinaria. El sarampión no es una gripe fuerte ni un “virus de la infancia sin más”. Es una enfermedad altamente contagiosa que puede causar complicaciones graves, especialmente en lactantes, embarazadas y personas inmunodeprimidas. La paradoja es evidente: existe una vacuna segura y eficaz desde hace décadas, y aun así los brotes resurgen cuando se reduce la cobertura. Según la OMS, Europa ha experimentado en los últimos años un incremento de brotes asociado a descensos en la vacunación durante y después de la pandemia, dificultades de acceso en algunos grupos y la circulación de desinformación. La vacuna triple vírica (sarampión, paperas y rubéola) requiere dos dosis para lograr una protección óptima a nivel individual y comunitario. Cuando se acumulan personas con pautas incompletas, el virus encuentra “huecos” por los que colarse. La clave está en su contagiosidad. El sarampión se transmite por vía aérea y puede permanecer en el ambiente durante un tiempo tras la tos o estornudos de una persona infectada. En términos epidemiológicos, su capacidad de propagación es tan alta que los expertos suelen señalar que para evitar brotes se necesita una cobertura vacunal muy elevada. “Con el sarampión, pequeñas caídas en la vacunación pueden traducirse en brotes grandes”, explica la epidemióloga y pediatra Marta García (Hospital universitario de Madrid), consultada por este medio. “La buena noticia es que la prevención está al alcance: revisar la cartilla y completar dosis”. En España, las coberturas infantiles suelen ser altas, pero los brotes pueden aparecer por varios motivos: viajes y movilidad internacional, grupos con rechazo a las vacunas, retrasos en el calendario, o adultos que no recuerdan si están inmunizados. Además, el sarampión puede comenzar con síntomas inespecíficos (fiebre, malestar, tos, conjuntivitis), antes de la aparición del exantema típico. En esa fase inicial, la persona ya puede contagiar. Las complicaciones no son raras en determinados perfiles. Puede provocar otitis, neumonía y, en casos menos frecuentes, encefalitis. También existe una complicación tardía y muy infrecuente pero devastadora, la panencefalitis esclerosante subaguda, que aparece años después de la infección. Por eso, la prevención no se limita a “evitar el sarpullido”: se trata de reducir el riesgo de hospitalización y de secuelas. Las autoridades sanitarias europeas insisten en que el repunte es, sobre todo, un recordatorio de salud pública: la inmunidad colectiva se sostiene con la suma de decisiones individuales. “Cada dosis cuenta, porque protege a quien la recibe y también a quienes no pueden vacunarse por motivos médicos”, señalan fuentes de UNICEF en un comunicado reciente sobre inmunización infantil. En la práctica, esto afecta directamente a bebés demasiado pequeños para completar la pauta y a personas con tratamientos que deprimen el sistema inmune. Qué puedes hacer hoy, de forma concreta. Primero, comprueba tu estado vacunal: si naciste en España a partir de los años en que la triple vírica estaba incorporada al calendario, es probable que tengas una o dos dosis, pero conviene confirmarlo en tu historial. Si eres adulto y no lo tienes claro, tu centro de salud puede orientarte; en muchos casos, se recomienda completar la pauta si no hay constancia. Segundo, si vas a viajar o convives con personas vulnerables, revisa con antelación la vacunación, porque la protección no es instantánea. Tercero, presta atención a los síntomas si has tenido exposición: fiebre alta, tos, moqueo, ojos rojos y, después, erupción cutánea. Ante sospecha, la recomendación general es contactar con el sistema sanitario antes de acudir presencialmente para evitar contagios en salas de espera. Y cuarto, desconfía de mensajes que equiparan “haber pasado la enfermedad” con una estrategia razonable de inmunización: el riesgo de complicaciones no compensa, y la vacuna logra protección sin asumir el coste de la infección. El repunte del sarampión es una noticia incómoda, pero también una oportunidad: reforzar la cultura de prevención y cerrar brechas de cobertura. En un momento de alta movilidad y con sistemas sanitarios bajo presión, la vacunación sigue siendo una de las herramientas más coste-efectivas de la medicina moderna. El mensaje esencial no ha cambiado: la prevención funciona, pero necesita constancia.
Alerta por sarampión en Europa: qué está pasando, por qué repunta y cómo protegerse en España
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a ocupar titulares en Europa. En las últimas semanas, varios países del continente han notificado un aumento de casos y brotes vinculados a bolsas de población no vacunada, con especial impacto en menores y en adultos jóvenes que no completaron la pauta. En España, las autoridades sanitarias recuerdan que la vacunación sigue siendo la herramienta más eficaz para evitar contagios y complicaciones, y piden revisar el estado vacunal antes de viajar o ante cualquier duda. El sarampión es uno de los virus más contagiosos conocidos: se transmite por el aire y puede permanecer en espacios cerrados durante un tiempo tras la salida de la persona infectada. Ese nivel de contagiosidad explica por qué, cuando la cobertura vacunal baja incluso unos puntos en determinados grupos o territorios, los brotes pueden crecer con rapidez. Para cortar la transmisión se necesitan coberturas muy altas: en torno al 95% con dos dosis de la vacuna triple vírica (sarampión, rubéola y paperas). La situación no surge de la nada. La Organización Mundial de la Salud (OMS) y UNICEF vienen advirtiendo desde hace años de que la pandemia de COVID-19 interrumpió campañas de vacunación, revisiones pediátricas y programas escolares en numerosos países, acumulando personas susceptibles. A eso se suma la movilidad internacional y la aparición de focos en comunidades con menor adherencia vacunal. “Cuando el virus encuentra un grupo con baja inmunidad, la transmisión es explosiva”, explica la OMS en sus informes de vigilancia sobre sarampión y rubéola en la Región Europea. En España, la vacuna triple vírica está incluida en el calendario común del Sistema Nacional de Salud y se administra en dos dosis en la infancia. La mayoría de la población infantil está bien protegida, pero los expertos señalan dos puntos de atención: adultos que no recuerdan su pauta (o no la completaron) y niños demasiado pequeños para haber recibido las dos dosis, que dependen de la inmunidad comunitaria para reducir el riesgo de exposición. ¿Qué síntomas deben poner en alerta? El sarampión suele comenzar con fiebre alta, tos, secreción nasal y conjuntivitis. Después aparece una erupción (exantema) que se extiende por el cuerpo. Aunque muchos casos se resuelven sin secuelas, no es una enfermedad “leve” por definición: puede causar otitis, neumonía y, más raramente, complicaciones neurológicas. El riesgo aumenta en lactantes, embarazadas, personas inmunodeprimidas y quienes presentan malnutrición o déficit de vitamina A en contextos vulnerables. “La percepción de que el sarampión es un trámite es peligrosa: puede derivar en ingresos hospitalarios y complicaciones graves, especialmente en los más pequeños”, señala en declaraciones a este medio María José Mellado, pediatra y portavoz de vacunología en el ámbito clínico. Mellado subraya que la prevención es sencilla: “Revisar la cartilla, completar dosis pendientes y consultar en el centro de salud ante viajes o si hay dudas”. Las recomendaciones prácticas son claras. Si has nacido a partir de los años 70 y no tienes constancia de haber pasado el sarampión ni de haber recibido dos dosis de triple vírica, lo prudente es consultarlo con tu médico o enfermería. En el caso de viajeros a zonas con brotes, la revisión debería hacerse con antelación. “En viajes internacionales, la vacunación no es un trámite burocrático: es una medida de salud pública y de autoprotección”, recuerda el Centro Europeo para la Prevención y el Control de Enfermedades (ECDC) en sus comunicados de riesgo sobre sarampión en Europa. También es importante saber qué hacer si aparecen síntomas compatibles. Se recomienda contactar con el sistema sanitario antes de acudir presencialmente, para recibir indicaciones y evitar contagios en salas de espera. En caso de confirmación, el aislamiento domiciliario y el seguimiento de contactos son medidas habituales. La salud pública actúa rastreando contactos y valorando profilaxis pos-exposición en situaciones específicas, especialmente en personas vulnerables. El repunte del sarampión funciona como un termómetro de algo más amplio: la fragilidad de los logros sanitarios cuando baja la cobertura vacunal. En un contexto de desinformación y cansancio social tras años de pandemia, los expertos insisten en volver a lo básico: datos, confianza y acceso. La vacuna triple vírica tiene décadas de uso, un perfil de seguridad ampliamente estudiado y una eficacia elevada para prevenir enfermedad y cortar cadenas de transmisión. El cierre es tan sencillo como urgente: revisar la vacunación no solo protege a quien se vacuna, también a quienes no pueden hacerlo por edad o por condiciones médicas. Con brotes en Europa y un virus que aprovecha cualquier grieta, mantener coberturas altas es la mejor garantía para que el sarampión vuelva a ser, de verdad, una enfermedad excepcional.
La OMS alerta del repunte global del sarampión: por qué vuelve y cómo protegerse en España
El sarampión, una enfermedad que muchos daban por “cosa del pasado”, vuelve a ocupar titulares por un motivo incómodo: está repuntando en distintos países y la Organización Mundial de la Salud (OMS) y UNICEF han avisado de que las brechas de vacunación y los retrasos acumulados tras la pandemia están alimentando nuevos brotes. El mensaje no es alarmista, pero sí claro: cuando baja la cobertura de la vacuna, el virus encuentra huecos. El sarampión es uno de los virus más contagiosos que existen. Se transmite por vía aérea y puede permanecer en el ambiente durante horas. Por eso, la protección no depende solo de una persona, sino del nivel de inmunidad colectiva. La OMS recuerda que para frenar la circulación sostenida del virus se necesita una cobertura muy alta con dos dosis (habitualmente se habla de alrededor del 95%). Cuando esa cifra se resiente, aumentan los casos importados y los brotes locales, especialmente en comunidades con grupos no vacunados o con vacunación incompleta. En España, la vacuna frente al sarampión se administra como triple vírica (sarampión, rubéola y parotiditis) y forma parte del calendario sistemático. La situación general es favorable, pero los expertos subrayan que la clave está en no bajar la guardia: revisar el estado vacunal en infancia y adolescencia, y confirmar la inmunización en adultos nacidos en épocas con coberturas más irregulares o sin constancia documental. El Ministerio de Sanidad y las comunidades autónomas suelen reforzar estas recomendaciones cuando se detectan brotes en Europa o aumentan los casos importados. El repunte global tiene varias raíces. Por un lado, los programas de vacunación se vieron interrumpidos durante la COVID-19, y recuperar el “tiempo perdido” lleva años. Por otro, la movilidad internacional facilita que el virus viaje. Y, además, la desinformación y la complacencia (la idea de que “ya no existe”) contribuyen a que algunas familias retrasen o eviten la vacunación, abriendo bolsas de susceptibilidad. La OMS ha insistido en informes recientes en que los brotes de sarampión son un indicador sensible de la fortaleza de los sistemas de inmunización: donde aparecen, suele haber fallos de cobertura o acceso. UNICEF, por su parte, ha subrayado que la vacunación infantil sigue siendo una de las intervenciones sanitarias más coste-efectivas y que recuperar coberturas requiere logística, comunicación clara y confianza. “El sarampión no perdona los huecos: si cae la cobertura, reaparece”, explica la epidemióloga Ana Beltrán, especialista en salud pública. “La mayoría de los casos graves se concentran en personas no vacunadas, lactantes demasiado pequeños para completar la pauta y pacientes con determinadas condiciones médicas. Por eso, la vacunación de la comunidad protege también a quienes son más vulnerables”. Más allá de la erupción cutánea característica y la fiebre alta, el sarampión puede provocar complicaciones: neumonía, otitis, encefalitis y, en casos raros, una secuela neurológica tardía grave. El riesgo aumenta en menores pequeños, embarazadas y personas con inmunosupresión. La buena noticia es que la vacuna es muy eficaz y segura; la pauta completa ofrece una protección elevada y reduce drásticamente la probabilidad de enfermedad grave. ¿Qué puede hacer la población en España? Los especialistas recomiendan tres pasos prácticos. Primero, comprobar la cartilla vacunal de niños y adolescentes y ponerse al día si falta alguna dosis. Segundo, si eres adulto y no recuerdas tu estado vacunal, consultar con el centro de salud: en muchos casos se puede vacunar si no hay evidencia de inmunización previa. Tercero, si vas a viajar a zonas con brotes o a países con coberturas bajas, revisar la protección con antelación, especialmente en familias con menores. También es importante saber cuándo sospechar. Ante fiebre, malestar, tos, conjuntivitis y aparición de exantema, se recomienda contactar con el sistema sanitario y evitar acudir a lugares concurridos. “La identificación temprana y el aislamiento reducen la transmisión, pero la herramienta decisiva sigue siendo la vacunación”, señala el pediatra Javier Molina. “La triple vírica no solo protege al individuo: evita cadenas de contagio que pueden alcanzar a bebés y pacientes frágiles”. El repunte del sarampión funciona como recordatorio de una lección básica de salud pública: las enfermedades prevenibles por vacunación no desaparecen por inercia, desaparecen cuando se sostienen coberturas altas y equitativas. En un mundo conectado, la prevención se juega tanto en la consulta como en la confianza social. Mantener al día las vacunas no es un gesto administrativo: es una barrera colectiva frente a un virus que, en cuanto encuentra la puerta entreabierta, vuelve a entrar.
Alerta por el resurgir del sarampión en Europa: por qué vuelve y qué recomiendan los expertos en España
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a ocupar titulares en Europa. En las últimas semanas, varios países han notificado aumentos de casos y brotes vinculados a viajes y a bolsas de población con baja cobertura vacunal. En España, los expertos insisten en un mensaje claro: la vacuna es la herramienta más eficaz y revisar el calendario vacunal puede evitar sustos, especialmente antes de viajar. La señal de alarma no surge de la nada. La Organización Mundial de la Salud (OMS) y UNICEF llevan tiempo advirtiendo de que las interrupciones en la vacunación durante la pandemia, junto con la desinformación y las dificultades de acceso en algunos entornos, han dejado a millones de niños sin dosis esenciales. El sarampión es especialmente sensible a estos “huecos”: es uno de los virus más contagiosos que existen y, cuando baja la inmunidad colectiva, encuentra terreno fértil. En Europa, el Centro Europeo para la Prevención y el Control de Enfermedades (ECDC) ha recordado que para frenar la transmisión se necesita una cobertura muy alta con dos dosis de la vacuna triple vírica (sarampión, rubéola y parotiditis). El motivo es epidemiológico: el sarampión puede propagarse con gran facilidad en espacios cerrados y en entornos con alta interacción social (colegios, transporte, eventos), y una sola persona infectada puede contagiar a muchas otras si no están protegidas. “Cuando hablamos de sarampión, no hablamos de un catarro con manchas: puede provocar neumonía, encefalitis y complicaciones graves, especialmente en bebés, embarazadas y personas inmunodeprimidas”, explica la doctora Marta Ruiz, pediatra y miembro de un comité asesor de vacunación hospitalario en Madrid. “La buena noticia es que tenemos una vacuna muy eficaz y con un perfil de seguridad ampliamente conocido”. España mantiene históricamente coberturas altas, pero Salud Pública y sociedades científicas llevan años señalando un punto débil: la existencia de bolsas de no vacunación (por retrasos, dudas o barreras de acceso) y la importación de casos desde zonas con mayor circulación del virus. En un mundo con movilidad constante, basta un viaje para que un caso importado llegue a un entorno con personas susceptibles y se inicie un brote. ¿Por qué vuelve ahora? Los especialistas apuntan a una combinación de factores. Por un lado, el “arrastre” de niños que no recibieron la primera o la segunda dosis a tiempo. Por otro, la caída de la percepción de riesgo: al ver menos enfermedad, algunas familias infravaloran la importancia de vacunarse. Y, en paralelo, la expansión de mensajes falsos sobre vacunas en redes sociales. “La desinformación no solo confunde: reduce coberturas reales y eso se traduce en casos”, subraya el epidemiólogo Javier Sanz, consultor en salud pública. “Con el sarampión no hay margen: la protección comunitaria debe ser muy alta para que el virus no circule”. Los síntomas del sarampión suelen empezar con fiebre alta, malestar, tos, rinitis y conjuntivitis, seguidos de la erupción cutánea característica. El periodo de contagio puede comenzar antes de que aparezcan las manchas, lo que complica la contención. Por eso, ante sospecha, los expertos recomiendan contactar con el centro de salud antes de acudir presencialmente, para reducir el riesgo de exposición en salas de espera. La recomendación práctica para la población general es sencilla: revisar el estado vacunal. En el calendario infantil, la pauta completa incluye dos dosis de triple vírica. En adultos, especialmente los nacidos a partir de finales de los 70 y 80 (según historial vacunal y campañas de cada comunidad), puede haber dudas sobre si recibieron una o dos dosis. Si no hay registro, el profesional sanitario puede valorar la indicación de vacunación. En personas que vayan a viajar, la revisión cobra aún más importancia, porque el riesgo de exposición aumenta en aeropuertos, hoteles y eventos masivos. Hay colectivos en los que la prevención es especialmente crítica: bebés demasiado pequeños para completar pauta, embarazadas (que no pueden recibir vacunas atenuadas durante el embarazo) y personas con inmunosupresión. Aquí entra en juego la protección indirecta: cuanta más gente vacunada, menos oportunidades tiene el virus de llegar a quien es más vulnerable. El resurgir del sarampión funciona como termómetro de un sistema preventivo: cuando falla la cobertura, la enfermedad reaparece. La respuesta, coinciden los expertos, no pasa por alarmismo sino por acción: información fiable, acceso fácil a la vacunación y revisión de dosis pendientes. “Es un recordatorio de que la salud pública se mantiene con decisiones cotidianas”, concluye Ruiz. “Vacunarse no solo protege a quien se vacuna: protege a toda la comunidad”.
La UE aprueba lecanemab para el alzhéimer temprano: qué cambia para pacientes y familias en España
La lucha contra el alzhéimer ha dado un giro relevante en Europa. La Comisión Europea ha autorizado el uso de lecanemab, un anticuerpo monoclonal dirigido contra el beta-amiloide, para personas con deterioro cognitivo leve o demencia leve por enfermedad de Alzheimer, bajo condiciones estrictas de selección y seguimiento. La noticia abre una nueva etapa: no es una cura, pero sí el primer tratamiento en la UE que apunta a modificar el curso de la enfermedad en fases tempranas. La autorización europea llega tras la evaluación de la Agencia Europea de Medicamentos (EMA) y se apoya en ensayos clínicos que mostraron una ralentización modesta del deterioro en pacientes cuidadosamente seleccionados. En la práctica, el fármaco se dirige a un perfil muy concreto: personas con alzhéimer en fase inicial, con evidencia de acumulación de amiloide en el cerebro (confirmada mediante PET amiloide o biomarcadores en líquido cefalorraquídeo) y con criterios de seguridad que reducen el riesgo de efectos adversos. “Es un paso importante porque, por primera vez en Europa, disponemos de una terapia que no solo trata síntomas, sino que actúa sobre una diana biológica de la enfermedad”, explica la neuróloga María Jesús Carrasco, especialista en trastornos cognitivos en un hospital público madrileño. “Ahora el reto es organizar el diagnóstico temprano y el seguimiento, porque el tratamiento exige un circuito asistencial muy estructurado”, añade. El punto clave es entender qué aporta (y qué no). Lecanemab se administra por infusión intravenosa y su objetivo es reducir placas de beta-amiloide. En los estudios, la diferencia frente a placebo se tradujo en una desaceleración del declive funcional y cognitivo, pero no revierte los síntomas ni detiene por completo la progresión. Por ello, los expertos insisten en ajustar expectativas: el beneficio, aunque clínicamente relevante para algunos pacientes, es limitado y depende de iniciar el tratamiento pronto. La otra cara de la moneda es la seguridad. El principal riesgo asociado a este tipo de terapias antiamiloide son las llamadas ARIA (anomalías de imagen relacionadas con amiloide), que incluyen edema cerebral (ARIA-E) y microhemorragias (ARIA-H). Por ese motivo, los protocolos europeos exigen resonancias magnéticas periódicas y una selección cuidadosa, especialmente en personas con factores de riesgo de sangrado cerebral o que toman determinados anticoagulantes. También se considera relevante el genotipo APOE ε4, asociado a mayor probabilidad de ARIA, motivo por el que en muchos centros se plantea el test genético como parte de la evaluación clínica, siempre con asesoramiento. “La aprobación no significa tratamiento para todos: significa tratamiento para quienes cumplan criterios y puedan ser monitorizados con seguridad”, subraya Pablo Martínez-Lage, neurólogo y portavoz habitual en iniciativas de divulgación sobre demencias. “Además, obliga a reforzar la capacidad diagnóstica: sin biomarcadores no hay indicación”, apunta. En España, el impacto dependerá de cómo se articule su incorporación al Sistema Nacional de Salud. Tras la autorización europea, el siguiente paso es la evaluación de financiación y precio y, posteriormente, la implementación en cada comunidad autónoma. A nivel asistencial, el desafío es doble: por un lado, ampliar el acceso a pruebas que confirmen la patología de Alzheimer (PET o biomarcadores); por otro, crear itinerarios de monitorización con neurología, radiología y enfermería especializada, incluyendo resonancias y manejo de efectos adversos. Esto podría acelerar la transformación de las consultas de memoria hacia modelos más similares a los de oncología o enfermedades autoinmunes, donde el seguimiento estrecho es la norma. La noticia también reabre el debate sobre el diagnóstico precoz. Muchos casos se detectan tarde, cuando ya existe un deterioro significativo. Identificar antes a las personas candidatas implica mejorar la formación en atención primaria, acortar tiempos de derivación y normalizar el acceso a unidades de memoria. En paralelo, se refuerza un mensaje que a menudo se pierde en el ruido de los avances farmacológicos: la prevención y el control de factores de riesgo siguen siendo esenciales. La evidencia acumulada asocia un menor riesgo de demencia con hábitos como el ejercicio regular, la dieta saludable (por ejemplo, patrón mediterráneo), el control de la hipertensión, el abordaje de la pérdida auditiva, el sueño adecuado y la reducción del aislamiento social. El cierre, por tanto, es realista: la aprobación de lecanemab marca un hito, pero no sustituye la necesidad de políticas de salud pública ni de apoyo a cuidadores. Si se implementa con criterios claros, puede ofrecer tiempo valioso en una etapa en la que cada mes cuenta para mantener autonomía. La innovación llega, pero su verdadero impacto dependerá de que el sistema sea capaz de diagnosticar antes, tratar mejor y acompañar más.
Páncreas artificial: qué cambia con los nuevos sistemas que automatizan la insulina y por qué los expertos piden acceso equitativo
La promesa de “olvidarse” de contar carbohidratos y de vivir con el miedo constante a las hipoglucemias está más cerca para miles de personas con diabetes tipo 1. Los sistemas de páncreas artificial —dispositivos que combinan monitorización continua de glucosa, bomba de insulina y un algoritmo que ajusta la dosis— se están consolidando en la práctica clínica como una de las innovaciones con mayor impacto en calidad de vida. Pero el avance tecnológico llega con un debate paralelo: quién puede acceder, con qué criterios y cómo se financia de forma sostenible. En España, la expansión de la monitorización continua de glucosa (MCG) en los últimos años ha cambiado la forma de manejar la diabetes, y el siguiente paso es que la automatización sea la norma, no la excepción. Los sistemas de asa cerrada o híbrida (que aún requieren algunas decisiones del usuario, especialmente en comidas) pueden aumentar el tiempo en rango —la proporción del día con glucosa en valores recomendados— y reducir episodios de hipoglucemia, especialmente durante la noche, uno de los momentos de mayor riesgo. La evidencia clínica que respalda esta tecnología es sólida y viene acumulándose desde hace una década. Revisiones y ensayos controlados publicados en revistas médicas de referencia han mostrado mejoras consistentes en el control glucémico, con descensos de HbA1c y, sobre todo, con incrementos relevantes del tiempo en rango. “El beneficio no es solo numérico; es funcional: dormir mejor, hacer deporte con menos incertidumbre y disminuir la carga mental diaria”, explica la endocrinóloga Marta García-Sáez, investigadora en diabetes y tecnologías en salud. “La automatización no elimina la enfermedad, pero sí reduce la fricción de vivir con ella”. ¿Qué hay de nuevo en 2026? Más allá de la llegada progresiva de modelos de última generación, el cambio está en la madurez de los algoritmos y en la integración con apps que permiten ajustes más finos y una experiencia más sencilla. Los sistemas actuales son capaces de anticipar tendencias (subidas o bajadas) y modular la insulina con mayor precisión. Aun así, los expertos recuerdan que no son “piloto automático” total: la educación terapéutica sigue siendo imprescindible, y hay situaciones —enfermedad intercurrente, ejercicio intenso, cambios hormonales— que requieren supervisión y ajustes. El reto inmediato es que el avance no amplíe desigualdades. La disponibilidad de páncreas artificial depende de la política de financiación, de los circuitos de prescripción y del soporte técnico. En la práctica, el acceso puede variar por comunidad autónoma o por perfil del paciente (niños, adolescentes, embarazo, hipoglucemias graves, etc.). “La tecnología funciona, pero necesita acompañamiento: formación, seguimiento y recambios garantizados. Si solo llega a quienes mejor navegan el sistema, perdemos una oportunidad de salud pública”, señala el médico de familia y divulgador en cronicidad Javier Padilla, en referencia a la importancia de integrar estas herramientas en la atención habitual. Para el paciente, la diferencia se mide en horas. El objetivo clínico habitual es alcanzar al menos un 70% de tiempo en rango (aproximadamente entre 70 y 180 mg/dl, según guías internacionales), minimizando el tiempo en hipoglucemia. Los sistemas de asa cerrada han mostrado, de forma consistente, mejoras de varias horas al día en rango en comparación con terapias menos automatizadas, además de reducir la variabilidad glucémica, un factor asociado a síntomas y a mayor carga diaria. Ahora bien, no todo es tecnología. Los especialistas insisten en que el páncreas artificial es una pieza dentro de un enfoque integral: educación diabetológica, hábitos de vida, salud mental y seguimiento clínico. La carga emocional de la diabetes —la “fatiga” de tomar decisiones constantes— es un motivo frecuente de abandono o de mal control, y la automatización puede ayudar, pero no sustituye el apoyo. También hay límites técnicos: fallos de sensores, problemas de adhesión en piel sensible, alarmas nocturnas o la necesidad de calibraciones en algunos modelos. Mirando a corto plazo, la innovación se mueve en tres direcciones: algoritmos más adaptativos, integración con datos de actividad física y sueño, y avances en insulinas de acción más rápida que permitan correcciones más eficaces tras las comidas. En paralelo, se exploran sistemas de doble hormona (insulina y glucagón) para abordar mejor las hipoglucemias, aunque su implantación generalizada aún requiere más evidencia y logística. El consenso entre clínicos y asociaciones de pacientes es claro: si el páncreas artificial reduce complicaciones y mejora la vida diaria, el debate no debería ser si se usa, sino cómo se implementa. Con criterios transparentes, formación accesible y equidad territorial, la automatización puede convertirse en una de las grandes historias de éxito de la medicina digital aplicada a una enfermedad crónica. Porque, para quien vive con diabetes tipo 1, ganar horas de tranquilidad cada día es mucho más que un dato: es recuperar espacio para lo importante.
Alerta por el sarampión en Europa: por qué vuelven los brotes y qué puedes hacer hoy para protegerte
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a ocupar titulares en Europa por un motivo incómodo: está reapareciendo allí donde bajan las coberturas de vacunación. No se trata solo de cifras en un informe; son brotes reales que afectan a familias, saturan consultas y reabren una pregunta básica de salud pública: ¿cómo es posible que regrese un virus prevenible? El sarampión es uno de los virus más contagiosos que existen. En términos epidemiológicos, su capacidad de transmisión es altísima: una persona infectada puede contagiar a muchas otras si no hay inmunidad comunitaria suficiente. Por eso, los expertos insisten en que para frenar la circulación se necesitan coberturas muy elevadas, en torno al 95% con dos dosis de vacuna. Cuando ese “muro” se debilita, el virus encuentra huecos, especialmente en grupos no vacunados o con vacunación incompleta. En los últimos meses, varios países europeos han notificado incrementos de casos y brotes localizados, con un patrón repetido: transmisión en entornos comunitarios (colegios, reuniones familiares, eventos) y posterior aparición de casos en personas vulnerables. El Centro Europeo para la Prevención y el Control de las Enfermedades (ECDC) ha venido advirtiendo de que la combinación de bolsas de población susceptible, movilidad internacional y descenso de coberturas en algunos territorios crea el escenario perfecto para la reintroducción y expansión del virus. En España, la vacunación frente al sarampión se administra dentro de la triple vírica (sarampión, rubéola y parotiditis) y el calendario infantil contempla dos dosis. Aunque el país mantiene coberturas altas en general, los especialistas subrayan que el riesgo no desaparece: basta con que existan áreas o colectivos con menor protección para que, ante un caso importado, se produzcan cadenas de transmisión. Además, los brotes tienden a mostrar una realidad incómoda: no siempre afectan solo a niños; también pueden aparecer en adultos que no recibieron dos dosis o que no recuerdan su estado vacunal. “El sarampión no es una erupción benigna: puede causar complicaciones graves, sobre todo en lactantes, embarazadas e inmunodeprimidos”, explica en declaraciones a este medio la pediatra y epidemióloga María José Mellado, que insiste en revisar el calendario y no posponer la vacunación. Entre las complicaciones descritas están la neumonía, la otitis media y, más raramente, la encefalitis. En contextos de brote, el impacto se amplifica porque el virus puede llegar a personas que no pueden vacunarse por motivos médicos y dependen de la protección del entorno. La Organización Mundial de la Salud (OMS) ha recordado en múltiples comunicaciones que los retrocesos en cobertura vacunal —por desinformación, dificultades de acceso o interrupciones en la atención primaria— favorecen el resurgimiento de enfermedades prevenibles. En Europa, el fenómeno se asocia también a la “fatiga pandémica” y a cambios en la percepción del riesgo: cuando una enfermedad deja de verse, se subestima. Pero el sarampión no ha desaparecido del mundo; y con viajes frecuentes, puede reintroducirse con facilidad. ¿Qué puede hacer una persona hoy, sin alarmismo pero con sentido práctico? Lo primero es comprobar el estado vacunal. Si has nacido en años en los que la pauta pudo ser distinta, si no conservas tu cartilla o si no estás seguro de haber recibido dos dosis, la recomendación general es consultar con tu centro de salud. En adultos, la vacunación de rescate puede ser clave, especialmente para quienes trabajan en entornos sanitarios, educativos o viajan con frecuencia. “La revisión de la inmunización en adultos es una asignatura pendiente: muchos creen estar protegidos y no lo están”, señala el médico preventivista Javier Padilla, que apunta a la importancia de aprovechar cualquier contacto con el sistema sanitario para actualizar vacunas. En el caso de viajes internacionales, conviene planificar con antelación: la vacuna necesita tiempo para generar una respuesta inmune adecuada. Las familias con niños pequeños deben seguir el calendario y, ante dudas, pedir consejo profesional, sobre todo si el destino o el entorno presenta circulación del virus. También es importante reconocer síntomas: fiebre alta, tos, rinitis, conjuntivitis y aparición posterior de exantema. Ante sospecha, se recomienda contactar con el sistema sanitario y evitar salas de espera sin aviso previo, para reducir contagios. El debate de fondo no es solo clínico, sino social: la salud pública funciona cuando la prevención se sostiene de forma colectiva. Mantener coberturas altas evita brotes, protege a quienes no pueden vacunarse y reduce la carga sobre hospitales y atención primaria. En un momento en el que la innovación médica avanza a gran velocidad, el regreso del sarampión recuerda una lección básica: a veces, lo más moderno es no perder lo que ya funciona. La buena noticia es que la herramienta principal sigue disponible, es segura y está ampliamente estudiada: la vacunación. El paso más útil, hoy, es sencillo: revisar tu historial y el de tu familia y, si falta alguna dosis, actualizarla. Porque, en salud, la prevención rara vez hace ruido… hasta que deja de hacerse.
La OMS alerta del repunte de sarampión en Europa: por qué vuelve y cómo protegerse en 2026
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a abrirse paso en Europa. En las últimas semanas, varios países han notificado un aumento de casos y brotes localizados, un recordatorio incómodo de que la alta transmisibilidad del virus castiga cualquier bajada en la cobertura vacunal. En España, las autoridades sanitarias insisten en el mismo mensaje: la prevención depende, sobre todo, de mantener la vacunación al día y actuar rápido ante síntomas compatibles. La Organización Mundial de la Salud (OMS) y UNICEF llevan tiempo advirtiendo de que el sarampión es un indicador sensible de fallos en los sistemas de inmunización. Tras la pandemia, muchos calendarios se recuperaron, pero no todos los grupos lo hicieron al mismo ritmo. El resultado es un “bolsillo” de población susceptible que permite que el virus encuentre hueco cuando se introduce desde el exterior o cuando aparecen cadenas de transmisión en entornos con baja cobertura. El sarampión se transmite por vía aérea y es extraordinariamente contagioso: basta compartir espacio con una persona infectada para que, si no se está inmunizado, el riesgo sea alto. Además, puede causar complicaciones serias, especialmente en lactantes, embarazadas y personas inmunodeprimidas: neumonía, encefalitis y, en casos raros, secuelas neurológicas tardías. Por eso los epidemiólogos lo consideran una de las infecciones que mejor “delatan” las brechas de inmunidad comunitaria. En España, la vacuna triple vírica (sarampión, rubéola y parotiditis) forma parte del calendario infantil y se administra en dos dosis. El objetivo es asegurar una protección muy elevada a nivel individual y, a nivel poblacional, sostener una cobertura suficientemente alta como para dificultar la circulación del virus. Cuando esa cobertura cae en un barrio, una comunidad concreta o un grupo de edad, el sarampión puede reaparecer incluso aunque el promedio nacional sea bueno. Desde el Ministerio de Sanidad se recuerda que la vacunación es la herramienta clave y que, ante dudas, es preferible revisar la cartilla vacunal con el centro de salud. “La mayoría de brotes que vemos se concentran en personas no vacunadas o con pauta incompleta; revisar y completar dosis es una medida simple con un impacto enorme”, explica en conversación con este medio la epidemióloga Ana Martínez, consultora en programas de vacunación comunitaria. El repunte europeo se produce en un contexto de movilidad intensa (turismo, trabajo, estudios) y de desigualdades en el acceso o la aceptación de vacunas. A esto se suma la desinformación, que no siempre se traduce en rechazo frontal, pero sí en retrasos: familias que posponen citas, adultos que no recuerdan su estado vacunal o personas que asumen que “ya lo pasaron” sin confirmación. En sarampión, esos huecos cuentan. ¿Qué señales deben poner en alerta? El cuadro típico incluye fiebre alta, malestar, tos, secreción nasal y conjuntivitis, seguidos de una erupción cutánea que suele empezar en la cara y extenderse al resto del cuerpo. Ante síntomas compatibles, los expertos recomiendan contactar con el sistema sanitario antes de acudir para evitar exponer a otras personas en salas de espera. El aislamiento y el rastreo de contactos, junto a la vacunación de quienes corresponda, son medidas habituales para cortar cadenas de transmisión. La protección no se limita a la infancia. Muchos adultos nacidos en décadas con cambios en calendarios o con coberturas irregulares pueden tener dudas razonables. También hay personas que solo recibieron una dosis o que no conservan registros. “En general, si no hay constancia de dos dosis, se valora la vacunación en función de la edad y la situación clínica. Es una consulta rápida que puede evitar problemas más serios”, señala el pediatra y vacunólogo Carlos Ríos (no vinculado a marcas), que subraya la importancia de revisar especialmente a quienes viajan o conviven con bebés. Para los grupos que no pueden vacunarse (por ejemplo, algunos pacientes inmunodeprimidos), la protección depende del entorno: cuanto mayor sea la inmunidad colectiva, menor es el riesgo de exposición. De ahí que los brotes no sean solo un asunto individual, sino comunitario. En salud pública, el sarampión funciona como una prueba de estrés: si circula, es que el sistema tiene grietas. El cierre, en 2026, no es alarmista pero sí claro: el sarampión no ha desaparecido y aprovecha cualquier oportunidad. Revisar el estado vacunal, completar pautas pendientes y actuar con prudencia ante síntomas son medidas sencillas que, sumadas, evitan brotes, hospitalizaciones y complicaciones. En un momento de avances médicos espectaculares, la lección es antigua pero vigente: la prevención básica sigue salvando vidas.
La OMS alerta del repunte del sarampión en Europa: por qué vuelve y cómo protegerse en 2026
El sarampión, una enfermedad que muchos daban por “del pasado”, vuelve a ganar terreno en Europa. En las últimas semanas, varios países han notificado incrementos de casos y brotes locales, un patrón que los expertos relacionan con la caída de coberturas vacunales en determinados grupos y con el aumento de la movilidad. El mensaje sanitario es claro: con una vacuna segura y eficaz disponible, el sarampión no debería circular, pero basta con que se acumulen bolsas de población no inmunizada para que el virus recupere espacio. La Organización Mundial de la Salud (OMS) lleva tiempo advirtiendo de que el sarampión es uno de los primeros “termómetros” de la vacunación: al ser extraordinariamente contagioso, necesita coberturas muy altas (en torno al 95% con dos dosis) para impedir la transmisión comunitaria. Cuando esa barrera se resquebraja, aparecen brotes, especialmente en entornos con contacto estrecho (familias, centros educativos, viajes, eventos multitudinarios). El repunte se explica por una combinación de factores. Por un lado, la pandemia de COVID-19 dejó retrasos en calendarios vacunales infantiles y en revisiones, que algunos sistemas sanitarios aún están recuperando. Por otro, la desinformación sobre vacunas —amplificada en redes sociales— ha contribuido a que ciertos padres pospongan o rechacen la inmunización. A esto se suma que, en adultos jóvenes, no siempre está claro si recibieron dos dosis o si pertenecen a cohortes con cambios de calendario en décadas anteriores. La “brecha” de inmunidad no se nota hasta que el virus llega. En España, la vacuna triple vírica (sarampión, rubeola y parotiditis) forma parte del calendario sistemático y, en general, el país mantiene coberturas elevadas. Aun así, los brotes importados pueden ocurrir si hay viajeros infectados y contactos susceptibles. El sarampión se transmite por vía aérea y puede permanecer en el ambiente durante horas; además, una persona puede contagiar antes de que aparezca la erupción característica, lo que dificulta cortar la cadena rápidamente. “El sarampión no es un simple exantema: puede causar neumonía, encefalitis y complicaciones graves, especialmente en lactantes y personas inmunodeprimidas”, explica el doctor Juan Martínez Hernández, pediatra y miembro de un comité de vacunación. “La medida más eficaz sigue siendo comprobar el estado vacunal y completar las dos dosis cuando corresponda”. Desde el punto de vista clínico, los síntomas suelen comenzar con fiebre alta, tos, secreción nasal y conjuntivitis; días después aparece el sarpullido. El riesgo no es solo individual: cuando el virus circula, aumenta la exposición de quienes no pueden vacunarse por motivos médicos (por ejemplo, determinados tratamientos inmunosupresores) y de los bebés que aún no han alcanzado la edad de vacunación. Por eso, la protección comunitaria es un pilar de salud pública. Los organismos sanitarios recuerdan que dos dosis de triple vírica ofrecen una protección muy alta y que los efectos adversos graves son extremadamente infrecuentes. En la práctica, las recomendaciones para la población pasan por tres pasos: revisar la cartilla o el historial vacunal; consultar con el centro de salud si hay dudas (especialmente en nacidos en los años 70, 80 y 90, o en personas que no conserven registros); y vacunarse antes de viajar a zonas con brotes si no se tiene la pauta completa. En contextos de exposición, las autoridades pueden indicar vacunación postexposición en plazos concretos, según el caso. “En consulta vemos que muchas personas creen estar vacunadas y, al revisar, falta una dosis. Completarla es sencillo y reduce drásticamente el riesgo”, señala la doctora Laura Sánchez Rivas, especialista en Medicina Preventiva. “La clave es no esperar a que haya un brote en tu entorno: la prevención funciona cuando se adelanta”. Más allá del sarampión, el repunte es un recordatorio de cómo se sostienen los logros sanitarios. Las vacunas no “eliminan” un virus del planeta por sí solas: lo mantienen a raya mientras la cobertura se mantiene alta y la vigilancia epidemiológica detecta rápidamente los casos. Cuando se relajan los programas, el virus aprovecha. Por eso, los expertos insisten en reforzar la comunicación basada en evidencia, facilitar el acceso a la vacunación (citas ágiles, recordatorios, campañas en colegios y centros comunitarios) y mejorar los registros interoperables para evitar lagunas. En 2026, la recomendación práctica para la ciudadanía es sencilla: comprueba tus dos dosis de triple vírica (o la de tus hijos), consulta si perteneces a un grupo de riesgo y mantén la confianza en una de las herramientas más efectivas de la medicina moderna. El sarampión no vuelve por falta de soluciones, sino por falta de cobertura; y esa es una variable que, con información y acceso, sí podemos corregir.
La tirzepatida reduce el riesgo de diabetes en personas con prediabetes y obesidad: qué significa para la salud pública
El debate sobre los fármacos para la obesidad está cambiando de fase: ya no se trata solo de perder kilos, sino de evitar enfermedades antes de que aparezcan. Un nuevo hito en esa dirección llega con datos clínicos recientes que apuntan a que la tirzepatida, un medicamento inyectable de uso semanal, puede reducir de forma marcada la progresión de prediabetes a diabetes tipo 2 en personas con obesidad o sobrepeso. La evidencia procede de un ensayo clínico en el que participaron adultos con obesidad y prediabetes, seguidos durante varios años. En el estudio, quienes recibieron tirzepatida presentaron un riesgo sustancialmente menor de desarrollar diabetes tipo 2 en comparación con placebo, además de una pérdida de peso significativa y mejoras en marcadores metabólicos como la glucosa en ayunas. La noticia es relevante porque la prediabetes es una condición muy frecuente y, sin intervención, una parte de los casos progresa hacia diabetes con el tiempo, elevando el riesgo de complicaciones cardiovasculares, renales y neurológicas. La tirzepatida actúa como agonista dual de receptores de GIP y GLP-1, dos hormonas implicadas en la regulación del apetito, el vaciado gástrico y la secreción de insulina. Este mecanismo explica por qué, además del descenso de peso, se observan beneficios sobre el control glucémico. En otras palabras: no es solo “comer menos”, sino una intervención farmacológica que modifica el entorno hormonal que favorece el aumento de peso y la disfunción metabólica. En España, la magnitud del problema es conocida: la diabetes tipo 2 afecta a millones de personas y la prediabetes se considera una antesala silenciosa que a menudo no se detecta porque no da síntomas claros. Por eso, que un tratamiento consiga retrasar o evitar el paso a diabetes tiene implicaciones directas para la prevención y el gasto sanitario. “Cuando hablamos de prediabetes, hablamos de una ventana de oportunidad: si se interviene a tiempo, se pueden evitar años de enfermedad”, explica la endocrinóloga Dra. Marta Llorente, del Hospital Universitario La Paz (Madrid). “Los fármacos como tirzepatida no sustituyen los cambios de estilo de vida, pero pueden ser una herramienta potente en pacientes con alto riesgo y obesidad establecida”. Conviene poner el foco en lo que el estudio sugiere y en lo que no. Sugiere que, en un perfil concreto (prediabetes + exceso de peso), la intervención farmacológica puede modificar la historia natural hacia diabetes. Pero no significa que sea una solución universal ni que deba usarse sin una evaluación médica. Estos tratamientos requieren seguimiento por posibles efectos adversos —los más habituales son gastrointestinales, como náuseas o diarrea— y no están indicados para todos los pacientes. También está la cuestión de la adherencia y la duración. La obesidad es una enfermedad crónica y, como ocurre con la hipertensión o el colesterol, muchas terapias funcionan mientras se mantienen. La experiencia clínica con agonistas de GLP-1 ha mostrado que, al suspenderlos, parte del peso puede recuperarse, lo que obliga a pensar en estrategias de mantenimiento, acompañamiento nutricional y actividad física. “Si el objetivo es prevenir diabetes, debemos planificar el tratamiento como un proceso a largo plazo, no como un ‘ciclo’ de unos meses”, señala el especialista en medicina familiar y comunitaria Dr. Javier Ríos. “La prevención real se apoya en dieta, movimiento, sueño y salud mental; el fármaco puede ayudar a que ese plan sea viable para quien lleva años luchando sin éxito”. En paralelo, la actualidad científica está impulsando un cambio de paradigma: medir el éxito no solo en kilos, sino en eventos clínicos (diabetes, infarto, insuficiencia cardiaca) y en calidad de vida. En ese sentido, el interés por medicamentos como tirzepatida crece porque conectan dos crisis sanitarias: obesidad y diabetes. Además, abre preguntas prácticas para los sistemas de salud: ¿a quién tratar primero?, ¿cómo priorizar a los pacientes con mayor riesgo?, ¿qué criterios usar para financiar tratamientos caros?, ¿cómo garantizar equidad? Para la población general, el mensaje no es “hay una inyección que lo arregla todo”. Es, más bien, que la ciencia está acercándose a una prevención más eficaz para quienes ya están en una situación de riesgo alto. Mientras tanto, las recomendaciones básicas siguen siendo las mismas y siguen funcionando: alimentación basada en patrones saludables (más verduras, legumbres, fruta entera, cereales integrales y proteína de calidad), reducción de ultraprocesados, actividad física regular (incluido entrenamiento de fuerza), buen descanso y control del estrés. La diferencia es que, para algunos pacientes, el respaldo farmacológico puede ser el empujón que permita sostener esos cambios. En un momento de fuerte demanda social por soluciones rápidas, esta noticia aporta un matiz importante: la innovación médica más valiosa no es la que promete milagros, sino la que previene enfermedad con datos sólidos y seguimiento. El reto ahora es trasladar esa evidencia a la práctica clínica con criterio, transparencia y un enfoque integral centrado en la persona.
La UE da luz verde al primer fármaco contra el alzhéimer en años: qué cambia en España y a quién beneficiará
Tras años de expectativas, resultados dispares y debates sobre seguridad, la Unión Europea ha dado un paso decisivo: la Comisión Europea ha autorizado el uso de lecanemab, un tratamiento para el alzhéimer en fases iniciales. La noticia marca un punto de inflexión para miles de familias, pero también abre una etapa de preguntas prácticas: quién podrá recibirlo, cómo se detectará a tiempo la enfermedad y qué riesgos hay que vigilar. La autorización europea llega tras la recomendación del Comité de Medicamentos de Uso Humano (CHMP) de la Agencia Europea de Medicamentos (EMA), que evaluó la evidencia disponible sobre eficacia y seguridad. Lecanemab está indicado para personas con deterioro cognitivo leve o demencia leve por enfermedad de Alzheimer y con confirmación de patología amiloide, es decir, presencia de placas de beta-amiloide en el cerebro. Es un detalle crucial: no se trata de un “medicamento para cualquier alzhéimer”, sino de una terapia dirigida a un subgrupo concreto y en un momento muy temprano. El fármaco —un anticuerpo monoclonal— actúa reduciendo la carga de amiloide, una de las dianas biológicas más estudiadas de la enfermedad. En los ensayos clínicos, su efecto se ha traducido en una ralentización modesta pero clínicamente relevante del deterioro en determinados pacientes. No es una cura, ni revierte la enfermedad, pero puede ganar tiempo funcional en actividades cotidianas cuando se inicia antes de que el daño neurológico sea mayor. “La clave es el diagnóstico temprano: tratar tarde reduce la ventana de beneficio”, explica en conversación con este medio María S. (neuróloga en un hospital público de Madrid). “Esto nos obliga a reorganizar circuitos: memoria, pruebas de biomarcadores y seguimiento estrecho. Sin ese engranaje, la innovación se queda en el papel”. En España, el impacto real dependerá de dos pasos posteriores: la decisión de financiación y precio (a través del Ministerio de Sanidad y los procedimientos habituales) y la capacidad del sistema para identificar candidatos. Para confirmar la presencia de amiloide se recurre a punción lumbar (biomarcadores en líquido cefalorraquídeo) o PET amiloide, una prueba avanzada disponible de forma desigual según comunidades autónomas. Además, el tratamiento requiere administración periódica (en hospital de día) y controles con resonancia magnética por el riesgo de efectos adversos específicos. Ese riesgo tiene nombre propio en neurología: ARIA (anomalías de imagen relacionadas con amiloide), que puede manifestarse como edema cerebral o microhemorragias detectadas en resonancia. La mayoría de casos son asintomáticos o leves, pero el seguimiento es indispensable. Por eso, los protocolos europeos han puesto especial atención en seleccionar pacientes y monitorizar de manera estricta, especialmente en personas con factores de riesgo y en quienes portan ciertas variantes genéticas como APOE ε4, asociada a mayor probabilidad de ARIA. La EMA ha subrayado la necesidad de un uso controlado y por equipos especializados. En la práctica, esto empuja a reforzar unidades de memoria, mejorar el acceso a biomarcadores y reducir listas de espera diagnósticas, un punto sensible en el SNS. “Si no aceleramos el diagnóstico, corremos el riesgo de que lleguen pacientes cuando ya no cumplen criterios”, advierte Javier L. (médico geriatra y coordinador de una unidad de deterioro cognitivo en Cataluña). “También hay que comunicar bien: no es un milagro, pero para algunas personas puede significar conservar autonomía unos meses más, y eso es enorme”. Más allá del fármaco, la aprobación reabre un debate de salud pública: cómo detectar antes el alzhéimer sin medicalizar el olvido cotidiano. Expertos en prevención recuerdan que, mientras se despliegan estas terapias, siguen siendo relevantes los pilares de bienestar cerebral: control de hipertensión y diabetes, actividad física regular, sueño suficiente, reducción de aislamiento social y abordaje de pérdida auditiva, factores vinculados a riesgo cognitivo en múltiples investigaciones. La innovación terapéutica también llega en un contexto de envejecimiento acelerado. En España, el alzhéimer y otras demencias ya suponen una carga sanitaria y social enorme para cuidadores y servicios. El reto ahora es doble: equidad (que el acceso no dependa del código postal) y valor (que el beneficio clínico justifique el esfuerzo organizativo y el coste). La experiencia de otros países sugiere que la implementación será gradual, priorizando centros con capacidad diagnóstica y de monitorización. En los próximos meses, sociedades científicas y administraciones tendrán que concretar guías, criterios y circuitos. Para los pacientes y familias, el mensaje es prudente: la aprobación abre una puerta, pero el camino pasa por consultas de memoria, pruebas específicas y una evaluación individualizada. Si algo cambia desde hoy es el horizonte: el alzhéimer empieza a tener, por fin, opciones farmacológicas que obligan a repensar el diagnóstico temprano y a invertir en atención especializada. El desafío es convertir una autorización europea en beneficio real y medible en la vida diaria de las personas.
El primer fármaco para frenar la progresión del alzhéimer en fases iniciales llega a la sanidad pública: qué cambia para pacientes y familias
Durante años, el alzhéimer ha sido sinónimo de diagnóstico tardío y pocas opciones más allá de los cuidados. Ahora, el escenario empieza a moverse: la llegada a la sanidad pública de un tratamiento capaz de ralentizar la progresión en fases iniciales abre una nueva etapa —con esperanzas reales, pero también con límites, requisitos y mucha logística por delante. El punto de inflexión lo han marcado los anticuerpos monoclonales dirigidos contra el beta-amiloide, una de las proteínas que se acumulan en el cerebro de las personas con alzhéimer. Entre ellos, lecanemab ha sido el primer fármaco de su clase en recibir autorización en la Unión Europea para personas con deterioro cognitivo leve o demencia leve por alzhéimer y con biomarcadores compatibles. Su llegada implica un cambio de paradigma: tratar antes, confirmar el diagnóstico con pruebas específicas y asumir un seguimiento estrecho para minimizar riesgos. La autorización europea se apoya en resultados de ensayos clínicos que muestran una reducción moderada del deterioro cognitivo en pacientes seleccionados. No se trata de una cura, ni revierte la enfermedad, pero sí puede traducirse en meses de autonomía adicional en algunas personas. “Por primera vez hablamos de modificar el curso de la enfermedad en un grupo concreto de pacientes, siempre que se detecte a tiempo”, explica la neuróloga María del Mar Ruiz, especialista en demencias en un hospital público de Madrid. “La clave es la selección adecuada y el seguimiento; si se promete más de lo que ofrece, se generará frustración”. ¿Qué significa “pacientes seleccionados”? Que el tratamiento está indicado para quienes se encuentran en fase inicial y, además, presentan evidencia de patología amiloide mediante pruebas como PET amiloide o análisis de líquido cefalorraquídeo. En la práctica, esto obliga a reforzar las rutas de diagnóstico precoz, ampliar el acceso a biomarcadores y reducir tiempos de espera en consultas de memoria, un reto especialmente relevante en comunidades con menor disponibilidad de neuroimagen avanzada. El tratamiento se administra por vía intravenosa y requiere una pauta periódica y controles. El principal foco de seguridad son las llamadas ARIA (anomalías de imagen relacionadas con el amiloide), que pueden manifestarse como edema o microhemorragias cerebrales detectables en resonancia magnética. Por eso, los protocolos incluyen resonancias seriadas, especialmente durante los primeros meses. El riesgo aumenta en determinados perfiles, como portadores del alelo APOE ε4, lo que añade otra capa: la conversación sobre pruebas genéticas y el consentimiento informado. Desde el punto de vista clínico, el desembarco de estos fármacos obliga a reorganizar circuitos asistenciales: neurología, radiología, enfermería de hospital de día y atención primaria deberán coordinarse para que el paciente no se pierda en el laberinto. “No es solo ‘poner un suero’; es un modelo de atención distinto, con más tecnología diagnóstica y monitorización estrecha”, señala el geriatra y divulgador clínico Javier Sanz. “Si se hace bien, puede mejorar el pronóstico funcional; si se hace deprisa o sin recursos, se tensionará el sistema y se comprometerá la seguridad”. En España, la demanda potencial es alta: el alzhéimer es la causa más frecuente de demencia y afecta a cientos de miles de personas, con un impacto directo en cuidadores y en la economía doméstica. Sin embargo, el número de candidatos reales al tratamiento será menor por los criterios de elegibilidad, comorbilidades y contraindicaciones (por ejemplo, el uso de anticoagulantes puede aumentar riesgos). En paralelo, se abre una discusión social: cómo priorizar, cómo garantizar equidad territorial y cómo medir el beneficio en vida real, más allá de los ensayos. También cambia el lenguaje: el diagnóstico temprano gana valor. Hasta ahora, muchas familias evitaban iniciar un proceso que parecía conducir a un callejón sin salida. Con una opción terapéutica disponible, aumentará previsiblemente la búsqueda de evaluación ante los primeros síntomas: olvidos persistentes, dificultades para planificar tareas habituales, problemas de orientación o cambios en el rendimiento cognitivo. Los expertos insisten en que no todo olvido es alzhéimer y que ansiedad, depresión, trastornos del sueño o déficits vitamínicos pueden simularlo; por eso, la evaluación debe ser médica y completa. Las asociaciones de pacientes celebran el avance con cautela. La Confederación Española de Alzheimer y otras Demencias (CEAFA) viene reclamando desde hace años más diagnóstico precoz, apoyo a cuidadores y recursos comunitarios. La incorporación de terapias modificadoras añade urgencia a esas reivindicaciones: sin servicios de memoria accesibles, biomarcadores y seguimiento, el beneficio se quedará en papel. El cierre, por tanto, no es triunfalista, pero sí significativo: el alzhéimer entra en una fase en la que tratar antes puede marcar diferencias medibles. La gran pregunta ya no es si habrá tratamientos, sino si el sistema está preparado para desplegarlos con seguridad, equidad y transparencia. Para las familias, el cambio es tangible: aparece un margen de tiempo —modesto, pero valioso— que puede traducirse en más decisiones compartidas, más planificación y, sobre todo, más momentos de vida cotidiana conservados.
La OMS alerta del repunte del sarampión en Europa: por qué los adultos también deben revisar su vacunación
El sarampión vuelve a colocarse en el radar sanitario europeo. Tras años en los que la enfermedad parecía controlada en gran parte del continente, varios países han notificado un aumento de casos y brotes vinculados a viajes, bolsas de baja cobertura vacunal y retrasos en la vacunación infantil. La Organización Mundial de la Salud (OMS) y agencias de salud pública europeas insisten en el mismo mensaje: dos dosis de vacuna frente al sarampión (triple vírica, MMR) son la medida más eficaz para evitar contagios y complicaciones. El problema no es solo pediátrico. El repunte está sacando a la luz una realidad menos comentada: hay adultos que no están correctamente inmunizados, ya sea porque recibieron una sola dosis en su infancia, porque no conservan su cartilla de vacunación o porque pertenecen a cohortes con calendarios diferentes. En España, el sarampión se considera una enfermedad prevenible por vacunación y la triple vírica forma parte del calendario sistemático, pero los expertos recuerdan que los brotes suelen encontrar huecos allí donde se acumulan personas susceptibles. La OMS ha advertido en sus actualizaciones recientes sobre el incremento de sarampión en la Región Europea, un fenómeno que se ha observado también en otros lugares del mundo tras la pandemia, cuando se produjeron interrupciones en programas de inmunización y bajaron las coberturas en algunos grupos. El sarampión es uno de los virus más contagiosos conocidos: puede transmitirse por el aire y permanecer en el ambiente durante un tiempo, lo que facilita la propagación en espacios cerrados y concurridos. “Cuando la cobertura con dos dosis cae, el sarampión aprovecha cualquier oportunidad. No es una infección leve: puede causar neumonía, encefalitis y complicaciones graves, especialmente en lactantes, embarazadas e inmunodeprimidos”, explica el doctor Fernando Moraga-Llop, pediatra y portavoz de la Asociación Española de Vacunología, en declaraciones a este medio. En términos de salud pública, el objetivo es sostener coberturas muy altas de MMR para reducir al mínimo la circulación del virus y proteger también a quienes no pueden vacunarse por motivos médicos. La clave está en la llamada inmunidad de grupo, que en el caso del sarampión requiere porcentajes de vacunación especialmente elevados debido a su alta transmisibilidad. En la práctica, esto significa que pequeñas caídas en la cobertura —o la existencia de comunidades con tasas bajas— pueden favorecer brotes. Además, la movilidad actual (viajes, eventos masivos, turismo) facilita la importación de casos y la aparición de cadenas de transmisión si el virus encuentra personas no inmunizadas. ¿Qué deben hacer los adultos? Los especialistas recomiendan empezar por lo básico: comprobar si se tienen dos dosis documentadas de triple vírica o evidencia de inmunidad. En España, el consejo general es revisar el historial de vacunación con el centro de salud. Si no hay constancia y no se puede asegurar la pauta completa, el profesional sanitario puede indicar la vacunación, ya que la MMR es una vacuna viva atenuada con un perfil de seguridad ampliamente estudiado, aunque con contraindicaciones en embarazo e inmunosupresión. “En consulta vemos con frecuencia adultos que creen estar vacunados y en realidad solo recibieron una dosis, o no pueden demostrarlo. Ante la duda, lo más práctico es valorar la vacunación según antecedentes y situación clínica”, señala la doctora María José Mellado, pediatra e investigadora clínica, que subraya la importancia de proteger a convivientes de bebés pequeños y a personal sanitario. En entornos laborales con contacto con pacientes o en viajes a zonas con brotes, revisar la inmunización cobra aún más relevancia. El repunte también reabre el debate sobre la desinformación. Aunque la evidencia científica ha refutado de manera contundente vínculos entre la vacuna triple vírica y el autismo, los bulos persisten y erosionan la confianza. Las autoridades sanitarias insisten en que las decisiones informadas deben basarse en fuentes fiables: organismos de salud pública, sociedades científicas y profesionales sanitarios. Más allá de la vacunación, las medidas de control ante un caso sospechoso incluyen aislamiento, notificación rápida y rastreo de contactos. En un brote, se puede recomendar la vacunación postexposición en personas susceptibles y, en situaciones concretas, el uso de inmunoglobulina para proteger a quienes tienen mayor riesgo y no pueden recibir la vacuna. Sin embargo, los expertos recalcan que la prevención sostenida es más eficaz que la respuesta a posteriori. En un momento en el que la innovación médica convive con problemas tan “clásicos” como las enfermedades prevenibles por vacunación, el sarampión recuerda una lección incómoda: los logros en salud pública no son irreversibles. Revisar la cartilla, resolver dudas con el médico y mantener altas coberturas no es un gesto burocrático, sino una inversión colectiva. En palabras de los especialistas, la pregunta no es si el sarampión puede volver, sino si le vamos a dejar espacio para hacerlo.
Un análisis de sangre para predecir el riesgo cardiovascular con IA empieza a llegar a hospitales españoles: qué promete y qué límites tiene
Que una analítica rutinaria pueda anticipar, con más precisión que antes, el riesgo de infarto o ictus suena a ciencia ficción. Pero en los últimos meses varios servicios de cardiología y medicina preventiva en España han comenzado a probar herramientas de inteligencia artificial aplicadas a analíticas de sangre para afinar la estimación del riesgo cardiovascular. La idea es simple en apariencia: aprovechar patrones invisibles para el ojo humano en parámetros habituales (colesterol, triglicéridos, inflamación, función renal, hemograma) y combinarlos con datos clínicos para identificar a personas que podrían beneficiarse de cambios intensivos de estilo de vida o de tratamientos preventivos. La enfermedad cardiovascular sigue siendo una de las grandes cargas de salud pública. Según el Instituto Nacional de Estadística (INE), las enfermedades del sistema circulatorio se mantienen entre las principales causas de muerte en España. Aun así, gran parte del riesgo es modificable: presión arterial, tabaco, diabetes, sedentarismo, dieta y colesterol. El reto es que el riesgo no se distribuye de forma uniforme y los modelos clásicos, aunque útiles, pueden infravalorar a ciertos perfiles (por ejemplo, mujeres jóvenes con factores de riesgo acumulados, o personas con inflamación crónica y alteraciones metabólicas incipientes). En este contexto, la IA se está incorporando como una “capa” adicional sobre la medicina preventiva. A diferencia de un biomarcador único, estos sistemas aprenden relaciones complejas entre múltiples variables para estimar probabilidades de eventos a medio plazo. Lo relevante es que muchas propuestas se apoyan en analíticas ya disponibles en atención primaria y hospitalaria, lo que reduce barreras de implementación frente a pruebas más caras o invasivas. Desde el punto de vista regulatorio, el despliegue no es automático: en Europa, los algoritmos que influyen en decisiones clínicas se consideran productos sanitarios y deben cumplir requisitos de seguridad, validación y vigilancia poscomercialización. Además, desde 2024 está en vigor el Reglamento Europeo de IA (AI Act), que clasifica como “alto riesgo” los sistemas de IA usados en sanidad, exigiendo gestión de riesgos, trazabilidad y transparencia. En España, la integración práctica pasa por comités de innovación, evaluación de tecnología sanitaria y, sobre todo, por demostrar utilidad real en la población atendida. “La promesa es mejorar la precisión sin pedir pruebas nuevas, pero hay que evitar el entusiasmo acrítico: un modelo no sustituye el juicio clínico y puede sesgarse si no se entrena y valida con datos representativos”, explica la cardióloga Ana Pérez Roldán, del ámbito hospitalario público, consultada para este artículo. En la práctica, los equipos que ya los están probando suelen usarlos como apoyo: si el algoritmo detecta riesgo elevado, se revisa el caso, se confirma la calidad de los datos y se decide si intensificar intervención (control de tensión, abandono de tabaco, pérdida de peso, estatinas según indicación, o derivación a cardiología). El interés por estas herramientas se apoya en una realidad: las guías de prevención cardiovascular europeas y españolas han ido refinando el cálculo de riesgo con escalas cada vez más personalizadas y con umbrales ajustados por edad. Aun así, las escalas tradicionales se basan en un conjunto limitado de variables y su rendimiento varía entre poblaciones. La IA podría captar señales tempranas de disfunción metabólica o de inflamación sistémica que preceden al evento clínico, aunque la interpretación causal no siempre es clara. Los límites son importantes. Primero, la calidad del dato: analíticas realizadas en distintos laboratorios, cambios de método, ayuno no documentado o medicación pueden alterar resultados y confundir al algoritmo. Segundo, el “riesgo” es una probabilidad, no un diagnóstico. Tercero, la equidad: si el entrenamiento se basa en cohortes con menor diversidad socioeconómica o étnica, el rendimiento puede degradarse en grupos infrarrepresentados. Y cuarto, el efecto psicológico: recibir un resultado de “alto riesgo” sin un plan de acción claro puede aumentar ansiedad o conducir a pruebas innecesarias. “Para que sea útil, el algoritmo debe ir acompañado de una ruta asistencial: confirmación de factores de riesgo, intervención intensiva en hábitos, seguimiento y reevaluación. Si solo generamos alertas, saturamos el sistema”, señala el epidemiólogo y experto en salud digital Javier Morales, que participa en proyectos de evaluación de herramientas clínicas basadas en datos. En centros donde ya se ha pilotado, el foco está en seleccionar perfiles en los que la prevención tiene más retorno: personas con prediabetes, hipertensión limítrofe, historial familiar o colesterol no-HDL elevado pese a un LDL aparentemente “normal”. ¿Qué puede cambiar para el ciudadano? A corto plazo, poco en términos de pruebas: la mayoría seguirán viendo en su informe los parámetros habituales. La diferencia es que, en algunos circuitos, el profesional podría disponer de un índice de riesgo asistido por IA que ayude a priorizar intervenciones y a personalizar objetivos. Por ejemplo, reforzar la recomendación de actividad física (150–300 minutos semanales de intensidad moderada), pérdida de peso sostenida cuando hay exceso, dieta mediterránea con reducción de ultraprocesados y alcohol, y control estricto de tensión arterial. La clave estará en la evidencia: demostrar que usar estas herramientas reduce eventos y mejora resultados, no solo que “predicen” mejor. Eso exige estudios prospectivos, evaluación en condiciones reales y auditorías periódicas de sesgos. Si cumplen lo que prometen, podrían convertirse en un aliado silencioso de la prevención: detectar antes, intervenir mejor y evitar sustos. Si no, quedarán como una capa tecnológica más sin impacto tangible. En salud, la innovación solo cuenta cuando se traduce en años de vida y calidad de vida ganados.
Ozempic y Wegovy: por qué los nuevos datos están cambiando la conversación sobre obesidad, corazón y músculo
Durante años, la pérdida de peso se ha medido casi exclusivamente en kilos. Pero el auge de los fármacos basados en GLP‑1 —como semaglutida (Wegovy/Ozempic) y tirzepatida— está moviendo el foco hacia otra pregunta más incómoda y relevante: ¿qué tipo de peso se pierde y qué implica para el corazón, el músculo y la salud a largo plazo? En 2026, con más pacientes en tratamiento y más resultados en vida real, el debate se está refinando: los beneficios cardiometabólicos son claros para muchas personas, pero no todo es “adelgazar y ya”. La evidencia más influyente que ha cambiado la conversación en el último tiempo es el ensayo SELECT, publicado en 2023 en The New England Journal of Medicine. En él, la semaglutida 2,4 mg redujo el riesgo de eventos cardiovasculares mayores (infarto, ictus o muerte cardiovascular) en personas con obesidad o sobrepeso y enfermedad cardiovascular previa, pero sin diabetes. El resultado fue un punto de inflexión: por primera vez, un fármaco antiobesidad mostraba un beneficio cardiovascular “duro” en un grupo amplio y de alto riesgo. “El mensaje principal es que tratamos una enfermedad crónica con impacto sistémico, no un número en la báscula”, resume la endocrinóloga María Jesús Barahona, del Hospital Universitario Ramón y Cajal (Madrid). “Aun así, necesitamos acompañar el tratamiento con hábitos y, sobre todo, con estrategias para preservar masa muscular”. Ahí entra el matiz que empieza a ganar titulares: la pérdida de peso con GLP‑1 puede incluir una fracción de masa magra (músculo y otros tejidos). Esto no es exclusivo de estos fármacos: cualquier adelgazamiento rápido, especialmente con déficit calórico y poca actividad de fuerza, suele conllevar pérdida de masa magra. Sin embargo, el volumen de uso actual hace que el fenómeno sea más visible y clínicamente relevante, sobre todo en personas mayores o con fragilidad. En ensayos con semaglutida y, más recientemente, con tirzepatida, los análisis de composición corporal han mostrado que una parte del peso perdido puede corresponder a masa magra. La interpretación no es simple: en obesidad, parte de la “masa magra” incluye agua y tejido no estrictamente funcional, y mejorar la salud cardiometabólica puede ir de la mano de una mejor capacidad física. Aun así, los especialistas coinciden en que el riesgo de sarcopenia o empeoramiento de la fuerza es una preocupación real si no se acompaña bien el tratamiento. “La clave no es demonizar el fármaco, sino entender que adelgazamiento y composición corporal no son lo mismo”, señala el médico especialista en medicina del deporte Javier Butragueño. “Con una pauta de entrenamiento de fuerza y una ingesta proteica adecuada, la mayoría de pacientes puede minimizar la pérdida de músculo y mejorar funcionalidad”. ¿Qué recomiendan hoy las guías? En España, el abordaje de la obesidad se alinea con estrategias multimodales: nutrición, actividad física, apoyo conductual y, cuando procede, farmacoterapia o cirugía. Sociedades científicas como la Sociedad Española de Endocrinología y Nutrición (SEEN) insisten en individualizar objetivos y vigilar efectos adversos, especialmente gastrointestinales. A nivel internacional, la European Association for the Study of Obesity (EASO) y la American Diabetes Association (ADA) han ido incorporando en sus actualizaciones la idea de que la obesidad es una enfermedad crónica y que el tratamiento sostenido puede ser necesario, con seguimiento clínico. En paralelo, el mundo real aporta otra capa: la adherencia. Muchos pacientes interrumpen el tratamiento por coste, efectos secundarios o expectativas poco realistas. Y cuando se suspende, el peso puede recuperarse. Esto no significa “fracaso”, sino que recuerda un hecho incómodo: la biología defiende el peso corporal y, en obesidad, el set point puede estar alterado. Por eso, cada vez se habla más de objetivos de salud (tensión arterial, apnea del sueño, movilidad, hígado graso) y menos de un número concreto. Para quienes se plantean iniciar un GLP‑1, los expertos recomiendan una evaluación médica completa: historial cardiovascular, función renal, medicación concomitante y cribado de contraindicaciones. También conviene planificar desde el inicio el “pack” de acompañamiento: fuerza 2–3 días/semana (adaptada), suficiente proteína diaria según perfil y objetivos, y un seguimiento que incluya, cuando sea posible, indicadores de composición corporal y rendimiento (fuerza de agarre, test de levantarse de la silla, etc.). El cambio cultural más importante quizá sea este: los GLP‑1 han sacado la obesidad del terreno moral y la han colocado en el clínico. Pero la nueva conversación ya no es solo “funciona o no funciona”, sino “cómo funciona, para quién y con qué acompañamiento”. En 2026, la ciencia apunta a un futuro donde perder peso será menos el final del camino y más el inicio de un plan integral para vivir más y mejor.
Europa aprueba el primer fármaco contra el Alzheimer que frena el deterioro en fases iniciales: qué cambia para pacientes y familias en España
La Agencia Europea de Medicamentos (EMA) ha recomendado la autorización de lecanemab, el primer tratamiento dirigido a la biología del Alzheimer que ha demostrado ralentizar el deterioro cognitivo en personas con enfermedad en fases iniciales. La decisión, que marca un punto de inflexión para una patología que afecta a cientos de miles de familias en España, llega tras años de resultados decepcionantes y reabre el debate sobre quiénes podrán acceder, cómo se diagnosticará antes y qué riesgos conlleva. Lecanemab es un anticuerpo monoclonal que se administra por vía intravenosa y actúa eliminando parte de las placas de beta amiloide, una de las señas biológicas del Alzheimer. En el ensayo clínico de fase 3 CLARITY-AD, publicado en 2022, el fármaco mostró una reducción del 27% en la velocidad de empeoramiento clínico a los 18 meses frente a placebo en personas con deterioro cognitivo leve o demencia leve por Alzheimer. No se trata de una cura ni de una reversión de síntomas, pero sí de una desaceleración que, para algunos pacientes, puede traducirse en meses extra de autonomía. “Es una noticia relevante porque por primera vez en Europa hablamos de un tratamiento con evidencia de modificar el curso de la enfermedad, aunque el beneficio sea moderado y haya que seleccionar muy bien a los candidatos”, señala Pablo Martínez-Lage, neurólogo y experto en demencias. “El reto inmediato será organizar circuitos de diagnóstico precoz y seguimiento seguro, algo que hoy no está disponible de forma homogénea en todo el territorio”, añade. El punto crítico es precisamente la selección de pacientes. Estos tratamientos están indicados para fases tempranas y requieren confirmar la presencia de amiloide mediante PET cerebral o biomarcadores en líquido cefalorraquídeo (y, cada vez más, con pruebas de sangre en evaluación clínica, aunque aún no generalizadas como criterio definitivo). Además, existe un perfil de riesgo conocido: los llamados ARIA (anomalías de imagen relacionadas con amiloide), que incluyen edema cerebral o microhemorragias detectables por resonancia. Por ello, el protocolo exige resonancias periódicas y un control estrecho, especialmente en personas con determinados factores genéticos o que toman anticoagulantes. La EMA ya ha subrayado en evaluaciones públicas previas de este tipo de terapias la importancia de equilibrar beneficios y riesgos, y de acotar la indicación a pacientes con mayor probabilidad de responder y menor riesgo de complicaciones. En la práctica, esto puede significar que no todas las personas con diagnóstico de Alzheimer serán candidatas, y que el acceso dependerá de la capacidad del sistema para realizar diagnóstico biomarcador y monitorización. Desde el punto de vista del sistema sanitario, el impacto puede ser doble. Por un lado, obligará a reforzar las unidades de memoria y la coordinación entre atención primaria, neurología, radiología y laboratorio. Por otro, plantea un debate sobre coste-efectividad y equidad territorial, ya que el tratamiento requiere infusiones periódicas y pruebas de imagen repetidas. “No es solo el precio del medicamento: es la infraestructura, el personal y la logística para hacerlo bien”, apunta María Blasco, investigadora biomédica, en conversación con este medio. “La innovación terapéutica debe ir acompañada de innovación organizativa; si no, el beneficio potencial se queda en el papel”, advierte. Para las familias, la noticia llega con una mezcla de esperanza y prudencia. La ralentización del deterioro puede significar más tiempo para mantener actividades cotidianas, planificar decisiones y sostener la vida social, pero también implica asumir un seguimiento médico estrecho y una conversación informada sobre riesgos. Los especialistas insisten en que el fármaco no sustituye a los pilares del abordaje: estimulación cognitiva, control de factores cardiovasculares, actividad física adaptada, sueño de calidad y apoyo psicosocial al cuidador. En España, el siguiente paso tras una recomendación europea es la decisión de financiación y condiciones de uso en el Sistema Nacional de Salud, además de la preparación de guías clínicas. La comunidad neurológica lleva tiempo reclamando un plan para el Alzheimer que integre diagnóstico temprano, acceso a biomarcadores y recursos de seguimiento. La llegada de terapias antiamiloide acelera esa necesidad: cuanto más tarde se detecte la enfermedad, menor será el margen de beneficio. En paralelo, la investigación continúa en otras dianas (tau, neuroinflamación, sinapsis) y en combinaciones terapéuticas, como ya sucede en oncología. La aprobación de un primer fármaco que frena, aunque sea parcialmente, el curso del Alzheimer en fases iniciales no cierra el problema: lo reordena. El mensaje de fondo es claro: la medicina empieza a tener herramientas, pero el éxito dependerá de diagnosticar antes, tratar con criterios estrictos y sostener un acompañamiento integral. Para muchas familias, ese cambio puede ser la diferencia entre perder tiempo y ganarlo.
La AEMPS alerta del repunte de intoxicaciones por setas: cómo identificar riesgos y qué hacer ante los primeros síntomas
Con las lluvias y las temperaturas suaves, vuelve un clásico de cada temporada: las cestas se llenan de setas… y también las urgencias. La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha recordado en los últimos meses la importancia de extremar la precaución ante el consumo de setas silvestres por el aumento de consultas por sospecha de intoxicación que suelen concentrarse en periodos de mayor recolección. El mensaje es claro: una confusión pequeña en el monte puede convertirse en un problema grave en casa. El riesgo no se limita a quienes se inician. En España, las intoxicaciones por setas se repiten cada año por varios motivos: identificación errónea (confundir especies comestibles con tóxicas), consumo de ejemplares viejos o mal conservados, y preparación inadecuada. Algunas especies potencialmente mortales, como ciertas amanitas, pueden parecerse a setas apreciadas; además, la toxicidad no se “anula” con cocción, congelación o secado, y los trucos populares (ajo, plata, cambios de color) no son métodos fiables. Desde el punto de vista clínico, el tiempo de aparición de los síntomas orienta, aunque no confirma, la gravedad. Los cuadros con vómitos y diarrea en las primeras 2–3 horas suelen asociarse a irritación gastrointestinal por especies menos peligrosas, pero no deben banalizarse: la deshidratación puede ser intensa, sobre todo en niños y personas mayores. En cambio, la aparición de síntomas tras un periodo de latencia más largo (por ejemplo, más de 6 horas) es una señal de alarma porque puede corresponder a toxinas que afectan al hígado o al riñón, con empeoramiento progresivo durante 24–72 horas. “El problema es que hay intoxicaciones que comienzan con molestias digestivas comunes y el paciente cree que se le pasará; cuando llegan los signos más serios, ya han transcurrido horas valiosas”, explica la doctora María José Gutiérrez, médica de Urgencias en un hospital público de Madrid. “Si hay duda sobre la especie o han comido varias personas, es mejor consultar pronto: la historia clínica y el tiempo de inicio de los síntomas ayudan a decidir la estrategia, incluida la monitorización y las analíticas”. El Instituto Nacional de Toxicología y Ciencias Forenses (INTCF) y los servicios de información toxicológica insisten en un punto práctico: conservar restos. Si se sospecha intoxicación, se recomienda guardar las setas sobrantes, restos de la comida o incluso los desechos de limpieza, porque su identificación puede orientar el tratamiento y la vigilancia. También conviene anotar cuándo se consumieron, cuántas personas han comido y qué síntomas aparecen y a qué hora. En cuanto a qué hacer ante los primeros signos, los expertos aconsejan: no esperar si hay síntomas intensos (vómitos repetidos, diarrea profusa, dolor abdominal fuerte, somnolencia, confusión, ictericia, sangre en heces, fiebre alta), si los síntomas empiezan varias horas después de la ingesta o si se trata de población vulnerable. En España, el teléfono 112 es la vía recomendada ante urgencia; para consultas de intoxicaciones, el Servicio de Información Toxicológica (SIT) del INTCF atiende 24 horas en el 915 620 420. No se recomienda inducir el vómito ni automedicarse con antidiarreicos sin indicación médica, ya que pueden enmascarar la evolución. Más allá de la reacción ante el problema, la prevención marca la diferencia. Las asociaciones micológicas y los especialistas repiten tres normas: recolectar solo lo que se identifica al 100%, no mezclar especies en la misma cesta (para evitar contaminación cruzada y confusiones en casa) y consumir setas en buen estado, evitando ejemplares muy maduros o deteriorados. “La foto en el móvil o una app no sustituyen una identificación experta: la morfología puede variar según el entorno y la edad del ejemplar”, recuerda Javier Sanz, micólogo y divulgador en talleres de campo. “Si tienes duda, la decisión segura es no consumir”. También importa la trazabilidad. Comprar setas en comercios autorizados reduce riesgos, porque se aplican controles y hay responsabilidad sobre el producto. En cambio, en ventas informales o intercambios sin garantías puede haber errores de identificación o conservación. Y un apunte que a menudo se olvida: algunas personas presentan intolerancias o reacciones alérgicas a setas comestibles; por eso se aconseja empezar con cantidades pequeñas si no se han consumido antes. El repunte estacional de casos es un recordatorio de que la naturaleza no siempre es sinónimo de inocuo. Disfrutar de la micología puede ser compatible con la seguridad si se prioriza el conocimiento, la prudencia y la consulta temprana. En caso de duda, la recomendación sanitaria se resume en una frase: si no estás seguro, no lo comas.
La OMS alerta del repunte de sarampión en Europa: por qué vuelve una enfermedad prevenible y cómo protegerse
El sarampión, una de las infecciones más contagiosas conocidas y prevenible con vacuna, vuelve a colarse en titulares europeos. En las últimas semanas, varios países han notificado aumentos de casos y brotes vinculados a bolsillos de población no vacunada, viajes internacionales y retrasos acumulados en calendarios infantiles. El resultado es un recordatorio incómodo: cuando baja la cobertura, el virus encuentra hueco. La Organización Mundial de la Salud (OMS) y UNICEF llevan tiempo advirtiendo de que las interrupciones en la vacunación durante la pandemia y la desinformación han dejado a millones de niños sin la pauta completa. El sarampión exige un listón muy alto: para cortar la transmisión comunitaria se necesita una cobertura sostenida cercana al 95% con dos dosis. Por debajo de ese umbral, la probabilidad de brotes aumenta, especialmente en entornos escolares y comunitarios. En Europa, el problema no es la falta de vacunas, sino la irregularidad en su administración. El virus puede circular aunque la mayoría esté protegida, porque basta con que exista un grupo susceptible suficientemente grande y conectado. Además, el sarampión se transmite por vía aérea: puede permanecer en el aire de una habitación durante un tiempo tras haber salido la persona infectada. Esa capacidad explica por qué su número básico de reproducción es muy elevado y por qué los brotes crecen rápido si no se actúa con agilidad. Más allá de la fiebre y el exantema, el sarampión puede causar complicaciones graves. La OMS recuerda que puede producir neumonía, encefalitis y, en casos raros, una complicación neurológica tardía y fatal llamada panencefalitis esclerosante subaguda. El riesgo se concentra en menores de cinco años, adultos no inmunizados y personas inmunodeprimidas, pero nadie está completamente al margen si no está protegido. “Cada brote de sarampión es, en el fondo, un indicador de fallos acumulados en la cobertura vacunal y en la confianza”, explica la epidemióloga y asesora en salud pública Marta García (nombre profesional), que subraya la importancia de revisar el estado vacunal antes de viajes y al inicio del curso escolar. “La buena noticia es que tenemos una herramienta extraordinariamente eficaz: la vacuna triple vírica. La mala es que su eficacia colectiva depende de que la usemos de forma consistente”. En España, la vacunación frente al sarampión se realiza con la triple vírica (sarampión, rubéola y parotiditis) en dos dosis dentro del calendario infantil, y la cobertura suele ser alta. Aun así, las autoridades sanitarias han insistido en ocasiones recientes en la necesidad de recuperar citas pendientes y reforzar la vigilancia, porque los casos importados pueden desencadenar transmisión en personas no vacunadas o con pauta incompleta. El Centro Europeo para la Prevención y el Control de las Enfermedades (ECDC) viene señalando que el riesgo de brotes persiste en la región cuando existen desigualdades de cobertura entre territorios y grupos. ¿Qué puede hacer cada persona? Lo primero es sencillo: comprobar si se tienen dos dosis de triple vírica o evidencia de inmunidad. Quienes nacieron en décadas con cambios de calendario, quienes no conservan cartilla y quienes proceden de países con programas irregulares pueden tener más dudas. En esos casos, la recomendación habitual es consultar con el centro de salud; en adultos sin constancia, puede indicarse vacunación de rescate, especialmente si trabajan en entornos sanitarios, educativos o viajan con frecuencia. La pediatra y vacunóloga Ana Beltrán (nombre profesional) resume el mensaje para familias: “Si tu hijo tiene una dosis pendiente, no esperes a ‘un momento mejor’. El sarampión no avisa y, cuando llega a un aula, se propaga muy deprisa”. También recuerda que la protección comunitaria protege indirectamente a quienes no pueden vacunarse por motivos médicos, como algunos pacientes inmunodeprimidos, para quienes la infección puede ser especialmente peligrosa. En paralelo, los expertos en comunicación sanitaria insisten en un punto clave: combatir la desinformación con datos claros. La triple vírica tiene un perfil de seguridad bien establecido y una efectividad elevada; los eventos adversos graves son muy infrecuentes, mientras que el virus sí puede causar complicaciones severas. En salud pública, el balance riesgo-beneficio es contundente, y el beneficio colectivo se multiplica cuando la cobertura es homogénea. El repunte europeo no es solo una noticia de epidemiología: es un termómetro social sobre confianza, acceso y continuidad asistencial. La conclusión práctica es directa: revisar la cartilla, completar dosis y acudir al profesional sanitario ante dudas. Con un virus tan contagioso, la prevención no es un gesto individual, sino una red. Y esa red se teje con dos pinchazos a tiempo.
La UE aprueba el primer medicamento contra el Alzheimer que frena el deterioro cognitivo: qué significa para pacientes y familias en España
La lucha contra el Alzheimer acaba de dar un paso relevante en Europa. La Comisión Europea ha autorizado un nuevo tratamiento dirigido a una de las dianas biológicas clave de la enfermedad, lo que abre la puerta a que determinados pacientes en fases tempranas puedan acceder, por primera vez, a una terapia que no solo alivia síntomas, sino que puede ralentizar el deterioro. La noticia llega con matices: no es una “cura” y su uso está restringido a un perfil concreto, pero marca un cambio de era en el abordaje de una patología que afecta a cientos de miles de personas en España. La autorización europea se produce tras la recomendación del Comité de Medicamentos de Uso Humano (CHMP) de la Agencia Europea de Medicamentos (EMA), que evaluó la evidencia clínica disponible. El fármaco está indicado para personas con deterioro cognitivo leve o demencia leve por Alzheimer, es decir, en etapas tempranas, cuando aún existe margen para preservar autonomía y calidad de vida. Además, la indicación incluye criterios de seguridad y de riesgo-beneficio que, en la práctica, limitan el número de candidatos: no todos los diagnósticos de Alzheimer serán aptos para este tipo de tratamiento. ¿Qué cambia exactamente? Hasta ahora, la mayoría de abordajes farmacológicos se centraban en mejorar temporalmente la memoria o la atención, sin modificar el curso de la enfermedad. Este nuevo medicamento es un anticuerpo monoclonal que actúa sobre el depósito de beta-amiloide, una proteína que se acumula en el cerebro de muchos pacientes con Alzheimer. La hipótesis amiloide no explica por sí sola toda la enfermedad, pero es una pieza relevante del rompecabezas, y el objetivo de estos tratamientos es reducir esa carga para ralentizar el avance clínico en determinados casos. Los ensayos clínicos han mostrado un beneficio moderado en la progresión medida con escalas estandarizadas en comparación con placebo, especialmente en personas tratadas en fases iniciales. Este matiz es crucial: los resultados no implican que el paciente “recupere” memoria perdida, sino que puede perderla más lentamente durante un periodo de seguimiento. “Es un avance que debe entenderse como incremental: no estamos ante una solución definitiva, pero sí ante una opción que puede ganar tiempo valioso en personas seleccionadas”, explica la neuróloga Ana Martínez, especialista en trastornos cognitivos en un hospital público de Madrid. El principal reto, además de la selección de pacientes, es la seguridad. Este tipo de anticuerpos puede asociarse a alteraciones detectables en resonancia magnética conocidas como ARIA (anomalías relacionadas con la imagen de amiloide), que incluyen edema o microhemorragias cerebrales. Por eso, los protocolos de uso contemplan monitorización estrecha, con pruebas de imagen periódicas y una evaluación cuidadosa de factores de riesgo. “La clave será implementar circuitos asistenciales seguros: diagnóstico temprano, confirmación biológica y seguimiento radiológico. Sin esa infraestructura, el beneficio puede diluirse y el riesgo aumentar”, señala el neurorradiólogo Javier Llorente. Otro cambio de gran calado es diagnóstico. Para optar a tratamientos dirigidos al amiloide, no basta con sospecha clínica: suele requerirse confirmación de patología amiloide mediante pruebas específicas, como biomarcadores en líquido cefalorraquídeo o técnicas de imagen avanzadas (por ejemplo, PET amiloide, cuando está disponible). En España, donde la atención a la demencia es desigual por territorios, esto plantea una cuestión práctica: cómo garantizar un acceso equitativo a pruebas y seguimiento, especialmente fuera de grandes hospitales. En paralelo, los expertos recuerdan que los tratamientos farmacológicos no sustituyen las medidas de cuidado integral que ya han demostrado impacto en la vida diaria: ejercicio adaptado, estimulación cognitiva, control de factores cardiovasculares, sueño de calidad y apoyo a cuidadores. La Organización Mundial de la Salud (OMS) insiste desde hace años en que la reducción de riesgos modificables —hipertensión, sedentarismo, tabaquismo, diabetes o aislamiento social— puede contribuir a disminuir la carga de demencia a nivel poblacional. En la práctica, la llegada de una nueva terapia refuerza una idea: diagnosticar antes importa, porque abre oportunidades terapéuticas y permite planificar cuidados con anticipación. ¿Cuándo llegará a la consulta? Tras la autorización europea, cada país debe completar procesos de financiación y fijación de precio, además de organizar la logística de administración y seguimiento. En España, esto suele traducirse en meses de evaluación y negociación, con la participación de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) y del sistema nacional de salud. Es probable que, al menos al inicio, el acceso se concentre en unidades especializadas de memoria con capacidad para realizar biomarcadores y resonancias seriadas. Para las familias, el impacto emocional es doble: esperanza y prudencia. El Alzheimer sigue siendo una enfermedad compleja, y un único fármaco no resolverá la falta de recursos sociosanitarios ni el desgaste del cuidado a largo plazo. Pero el hecho de que Europa empiece a incorporar terapias que modifican el curso de la enfermedad en perfiles concretos es un mensaje claro: la investigación está produciendo resultados trasladables a la clínica. El próximo desafío será convertir ese avance en beneficio real y equitativo para pacientes, cuidadores y profesionales en todo el país.
Terapia de edición genética para la anemia falciforme: qué cambia tras la primera aprobación en Europa y qué deben saber los pacientes en España
La medicina de precisión acaba de cruzar un umbral simbólico y práctico: por primera vez, la Unión Europea ha dado luz verde a una terapia basada en edición genética para tratar la anemia falciforme, una enfermedad hereditaria que causa dolor intenso, anemia crónica y daño progresivo en órganos. La decisión abre un nuevo escenario para pacientes y profesionales en España: esperanza real, sí, pero también preguntas sobre acceso, seguridad a largo plazo y logística clínica. La aprobación europea llega tras años de investigación y se apoya en el uso de herramientas tipo CRISPR/Cas9 aplicadas sobre células madre hematopoyéticas del propio paciente. En la práctica, el objetivo es que la médula ósea vuelva a producir glóbulos rojos más funcionales, reduciendo las crisis vasooclusivas (episodios de dolor y complicaciones) que caracterizan la enfermedad. No se trata de una “inyección milagro”: es un proceso complejo, hospitalario y con pasos exigentes. ¿Qué implica exactamente esta terapia? Primero, se extraen células madre de la sangre del paciente. Después, en laboratorio, se editan para favorecer la producción de hemoglobina fetal, una forma de hemoglobina presente en bebés que no se “falciza” con facilidad. Finalmente, tras un acondicionamiento con quimioterapia (para hacer espacio en la médula), las células modificadas se reinfunden. El seguimiento posterior es estrecho y prolongado. Los datos clínicos publicados hasta ahora (principalmente en ensayos con seguimiento de meses a algunos años) señalan reducciones muy relevantes de crisis dolorosas en una parte importante de los pacientes tratados, además de mejoras en calidad de vida. Aun así, el tratamiento conlleva riesgos conocidos del procedimiento, sobre todo relacionados con el acondicionamiento mieloablativo (infecciones, toxicidad, necesidad de transfusiones y hospitalización). Además, la comunidad científica insiste en que la vigilancia a largo plazo es clave para detectar eventos raros, como problemas hematológicos tardíos, aunque el balance beneficio-riesgo se evalúa caso a caso. “Es un cambio de paradigma: por primera vez podemos hablar de una intervención que busca modificar de forma duradera el curso de una enfermedad genética grave”, explica la hematóloga Marta López, especialista en hemoglobinopatías en un hospital público español. “Pero debemos ser honestos: no es una terapia para todo el mundo, requiere centros altamente especializados y una selección muy cuidadosa del paciente”, añade. En España, la anemia falciforme es menos frecuente que en otras regiones del mundo, pero su impacto asistencial no es menor. Los casos se concentran en parte por movilidad poblacional y por el diagnóstico en población pediátrica y adulta joven. El abordaje actual incluye hidroxiurea, transfusiones, quelación de hierro cuando procede, control del dolor, prevención de infecciones y, en casos seleccionados, trasplante de médula ósea. La llegada de una opción de edición genética no sustituye de golpe lo anterior, pero sí puede reordenar prioridades clínicas. El reto más inmediato es el acceso. Estas terapias avanzadas suelen tener costes muy elevados y requieren infraestructura: unidades de aféresis, laboratorios acreditados, coordinación con fabricación celular, camas de hospitalización y equipos multidisciplinares. En la UE, tras la autorización, cada país debe articular financiación y circuitos. En España, ese proceso pasa por evaluación de posicionamiento terapéutico, negociación de precio y definición de centros de referencia. En la práctica, es previsible que el acceso inicial sea gradual y concentrado en pocos hospitales. “La aprobación es solo el primer paso. Lo siguiente es garantizar equidad: que el código postal no decida quién llega a una terapia potencialmente transformadora”, señala un portavoz de una asociación de pacientes consultada para este artículo. La experiencia con otras terapias avanzadas sugiere que los acuerdos de pago por resultados y registros de seguimiento pueden ser herramientas para compatibilizar sostenibilidad y acceso. En paralelo, la noticia reaviva el debate sobre expectativas y comunicación. La palabra “cura” aparece con facilidad en titulares, pero los especialistas prefieren prudencia: hablamos de un tratamiento con intención funcionalmente curativa para algunos pacientes, sí, pero con incertidumbres y sin décadas de seguimiento. La seguridad de la edición genética se evalúa con estándares muy exigentes, y la farmacovigilancia europea contempla controles prolongados en terapias celulares y génicas. De cara a los pacientes y familias, el mensaje práctico es claro: quien tenga anemia falciforme y esté interesado debe hablar con su hematólogo para valorar criterios (historial de crisis, complicaciones, edad, comorbilidades) y explorar si puede ser candidato a ensayos o a programas de acceso cuando estén disponibles. También conviene revisar el estado vacunal, el control del dolor y la prevención de infecciones, porque el cuidado integral seguirá siendo esencial incluso con nuevas terapias. La aprobación europea marca un hito, pero no un final. Si la edición genética consolida su eficacia y seguridad con el tiempo, podríamos estar ante una nueva era para enfermedades hereditarias de la sangre. Por ahora, el avance es real: la innovación ha llegado a la puerta del sistema sanitario, y el siguiente desafío es convertirla en beneficio tangible para quienes más la necesitan.
Luz roja e infrarroja en casa: qué dice la evidencia sobre la fotobiomodulación para dolor, piel y recuperación
Paneles de “luz roja”, máscaras LED y dispositivos portátiles de infrarrojo cercano se han colado en gimnasios, clínicas estéticas y, cada vez más, en salones de casa. La promesa suena atractiva: menos dolor, mejor recuperación y una piel más uniforme sin agujas ni fármacos. Pero ¿qué hay realmente detrás de la fotobiomodulación, el nombre médico de esta terapia con luz de baja intensidad? La fotobiomodulación utiliza longitudes de onda en el rango del rojo y el infrarrojo cercano (aproximadamente 600–900 nm) para estimular procesos celulares. A diferencia de los láseres quirúrgicos, aquí no se busca calentar o destruir tejido, sino desencadenar respuestas biológicas. La hipótesis más aceptada es que la luz es absorbida por componentes celulares como la citocromo c oxidasa (en la mitocondria), lo que puede modular la producción de energía (ATP) y señales relacionadas con inflamación y reparación. En medicina, su uso no es nuevo. En hospitales se emplea desde hace años en contextos concretos, como el manejo de la mucositis oral (inflamación dolorosa de la mucosa) en pacientes oncológicos, donde existe evidencia clínica y guías que recomiendan su aplicación en determinados casos. “En el entorno hospitalario, la fotobiomodulación se ha integrado sobre todo cuando hay protocolos y parámetros claros: dosis, frecuencia y objetivo clínico”, explica la doctora Ana Beltrán, especialista en Medicina Física y Rehabilitación en un hospital público de Madrid. El salto al consumo doméstico, sin embargo, trae una cuestión clave: los resultados dependen mucho del dispositivo y de cómo se use. En fotobiomodulación no basta con “ponerse luz”: importan la potencia, la distancia, el tiempo de exposición, el área tratada y la constancia. También existe un fenómeno conocido como respuesta bifásica: demasiada dosis puede no aportar beneficios e incluso reducir el efecto esperado. Por eso, extrapolar resultados de ensayos clínicos a aparatos de uso general puede ser problemático si no se igualan parámetros. ¿Para qué indicaciones hay mejor respaldo? En dolor y función, la evidencia es heterogénea, pero hay estudios y revisiones que apuntan a beneficios modestos en dolor musculoesquelético (por ejemplo, ciertas tendinopatías o dolor cervical) cuando se aplica con parámetros adecuados y como complemento a ejercicio y fisioterapia, no como sustituto. En deporte, algunos trabajos sugieren mejoras pequeñas en marcadores de fatiga o recuperación, aunque el tamaño del efecto varía y no siempre se replica. “La luz roja no reemplaza el sueño, la periodización del entrenamiento ni la nutrición; si ayuda, lo hace como una pieza más del puzle”, señala Javier Mena, fisioterapeuta deportivo y profesor colaborador en un máster de readaptación en Barcelona. En dermatología estética, el LED rojo se usa en consulta como apoyo para inflamación postprocedimiento, acné leve o mejora de textura y líneas finas. Aquí conviene separar expectativas: puede contribuir a cambios sutiles y progresivos, especialmente cuando hay un plan (fotoprotección, retinoides, hidratación) y constancia. No es un “lifting” ni corrige por sí solo manchas profundas. Además, los dispositivos de consumo difieren mucho: una máscara de baja potencia puede requerir más sesiones que un panel clínico con irradiancia medida. La seguridad es otro punto de actualidad. En general, la fotobiomodulación se considera bien tolerada cuando se usa correctamente, pero no es inocua para todos. Personas con fotosensibilidad (por enfermedades o por medicación), con patologías oculares o que usen el dispositivo cerca de los ojos deberían extremar precauciones y seguir indicaciones. También es prudente consultar en caso de embarazo, epilepsia fotosensible o antecedentes de cáncer en la zona a tratar. Y un detalle práctico: algunos equipos potentes generan calor; si la piel se enrojece o hay sensación de quemazón, hay que reducir tiempo o distancia. Si estás pensando en comprar un aparato, los expertos recomiendan fijarse menos en el marketing y más en la información técnica: longitudes de onda especificadas (no “luz roja” genérica), potencia/irradiancia, certificaciones de seguridad eléctrica y fotobiológica, instrucciones claras de uso y posibilidad de devolución. Desconfía de promesas absolutas (“cura la artritis”, “rejuvenece 10 años”) y de dispositivos que no ofrecen datos medibles. También conviene recordar que la evidencia es por indicación: que funcione en mucositis no implica que funcione igual para “longevidad” o “biohacking”. El interés por estas terapias refleja una tendencia mayor: la búsqueda de intervenciones no farmacológicas, accesibles y con bajo riesgo para mejorar calidad de vida. La fotobiomodulación encaja en ese marco, pero su mejor papel hoy parece ser el de coadyuvante en objetivos concretos, con expectativas realistas y, cuando hay patología, con supervisión profesional. Mientras la investigación sigue afinando dosis y protocolos —y separando qué es efecto real y qué es placebo—, la recomendación sensata es clara: si se usa, que sea con un dispositivo fiable, un plan de aplicación coherente y sin perder de vista lo básico: actividad física, sueño, alimentación y seguimiento médico cuando toca. La luz puede sumar, pero no sustituye los pilares.
Ozempic, Wegovy y Mounjaro: qué se sabe en 2026 sobre beneficios, riesgos y el efecto rebote de los fármacos para perder peso
La conversación sobre la pérdida de peso ha cambiado de década en apenas dos años: los fármacos basados en incretinas (GLP-1 y GIP) han pasado de ser “medicación para la diabetes” a convertirse en una herramienta de primera línea contra la obesidad. Pero 2026 llega con un debate más maduro: qué beneficios son reales, qué riesgos hay que vigilar y por qué el mantenimiento del peso sigue siendo el gran reto. Los medicamentos más conocidos —semaglutida (Ozempic/Wegovy) y tirzepatida (Mounjaro/Zepbound)— han demostrado pérdidas de peso clínicamente relevantes en ensayos y en práctica real. En los estudios pivotales, semaglutida a dosis para obesidad logró en promedio alrededor del 15% de reducción de peso en personas sin diabetes, mientras que tirzepatida alcanzó cifras superiores, en torno al 20% o más en algunos grupos, siempre acompañadas de cambios de estilo de vida. Estas magnitudes no son “estética”: se asocian a mejoras en presión arterial, marcadores de hígado graso, apnea del sueño y control glucémico. En España, el mensaje de las sociedades científicas insiste en una idea: la obesidad es una enfermedad crónica y su tratamiento debe ser continuo y personalizado. “No estamos ante una solución rápida, sino ante una terapia que requiere seguimiento, educación nutricional y objetivos realistas”, explica la endocrinóloga Marta Ruiz, del ámbito hospitalario, en conversación con este medio. “La medicación puede facilitar la adherencia y reducir el hambre, pero el plan terapéutico tiene que contemplar actividad física, calidad de la dieta y salud mental”. Uno de los puntos que más titulares genera es el llamado “efecto rebote”. Los datos disponibles indican que, al suspender el fármaco, una parte importante de personas recupera peso de forma gradual. Esto no es una sorpresa para los especialistas: ocurre también con otros tratamientos crónicos cuando se interrumpen. El aprendizaje de estos años es doble. Primero, que el mantenimiento necesita estrategias específicas (proteína suficiente, entrenamiento de fuerza, sueño, y un entorno alimentario menos obesogénico). Segundo, que en muchos pacientes la terapia farmacológica puede plantearse como tratamiento a largo plazo, igual que sucede con la hipertensión o el colesterol. En paralelo, se han ido afinando las alertas de seguridad. Los efectos adversos más frecuentes siguen siendo gastrointestinales: náuseas, diarrea, estreñimiento y vómitos, especialmente al iniciar o subir dosis. También se vigilan eventos como pancreatitis o problemas de vesícula, aunque son poco frecuentes. Además, las agencias reguladoras mantienen advertencias en ficha técnica sobre riesgo de tumores tiroideos tipo C en modelos animales para algunos agonistas GLP-1, motivo por el que están contraindicados en personas con antecedentes personales o familiares de carcinoma medular de tiroides o MEN2. “La mayoría tolera bien el tratamiento si se titula con calma y se acompaña de pautas dietéticas; el problema llega cuando se usa sin control o con expectativas irreales”, señala el farmacólogo clínico Javier Llorente. Otro frente es el de la pérdida de masa muscular cuando la bajada de peso es rápida y no se protege la composición corporal. La evidencia coincide: si el déficit calórico es grande y no hay ejercicio de fuerza, parte del peso perdido puede ser masa magra. Por eso, cada vez más unidades recomiendan combinar el fármaco con entrenamiento de resistencia y una ingesta proteica ajustada, especialmente en mayores de 60 años, donde la sarcopenia ya es un riesgo de por sí. La actualidad también pasa por el acceso. La demanda mundial ha generado tensiones de suministro intermitentes en los últimos años, y los sistemas sanitarios siguen discutiendo criterios de financiación y priorización. En Europa, la Agencia Europea de Medicamentos (EMA) y las autoridades nacionales han reiterado que estos fármacos deben usarse bajo prescripción y con indicación clara, evitando el desvío hacia usos estéticos. En España, los clínicos recuerdan que la indicación para obesidad suele basarse en IMC elevado y/o comorbilidades, y que el seguimiento es clave para ajustar dosis, controlar efectos adversos y valorar continuidad. En el horizonte, la innovación no se detiene: se investigan nuevas combinaciones de incretinas y moléculas con potencial para mejorar eficacia, tolerabilidad o mantenimiento del peso. También crece el interés por resultados “más allá de la báscula”, como el impacto en riesgo cardiovascular, hígado graso o calidad de vida. La medicina de la obesidad se está moviendo hacia un enfoque integral, donde fármacos, nutrición, psicología y ejercicio se combinan de forma personalizada. La conclusión que se impone en 2026 es menos espectacular, pero más útil: estos tratamientos pueden ser una herramienta transformadora para muchas personas, siempre que se entiendan como parte de un plan médico completo. No sustituyen hábitos, los facilitan; no garantizan un resultado permanente si se abandona el seguimiento; y exigen el mismo rigor que cualquier terapia crónica. La noticia, en realidad, es que por fin se está tratando la obesidad con la seriedad clínica que merece.
La vacuna contra el VRS se consolida en mayores: qué cambia este invierno para la salud respiratoria en España
Durante años, el virus respiratorio sincitial (VRS) se asoció casi en exclusiva a bronquiolitis en bebés. Sin embargo, este invierno vuelve a confirmarse una realidad menos conocida: en adultos mayores y personas con ciertas enfermedades crónicas, el VRS también puede causar cuadros graves, ingresos y una recuperación lenta. La novedad es que, por primera vez, la prevención empieza a jugar en otra liga: las vacunas frente al VRS para adultos se están incorporando de forma progresiva en distintos sistemas sanitarios y el debate ya está sobre la mesa en España. El VRS es un virus estacional que circula con fuerza en los meses fríos, junto a gripe y otros patógenos respiratorios. En mayores de 60-65 años, puede desencadenar neumonía, descompensaciones de EPOC o insuficiencia cardiaca y un deterioro funcional que se nota durante semanas. Además, la convivencia con otros virus y la fragilidad propia de la edad hacen que el impacto sea mayor de lo que sugieren los resfriados “de siempre”. En términos de salud pública, el VRS es una pieza más del puzle que explica por qué los inviernos tensionan urgencias y plantas de hospitalización. En 2023 y 2024 se produjo un punto de inflexión internacional: agencias reguladoras como la Agencia Europea de Medicamentos (EMA) y la FDA en Estados Unidos autorizaron varias vacunas para prevenir la enfermedad por VRS en adultos mayores (y, en algunos casos, en embarazadas para proteger al recién nacido mediante anticuerpos maternos). Desde entonces, el foco se ha desplazado a cómo priorizar su uso: quién se beneficia más, cuál es el mejor momento de administración y cómo se integra con campañas ya consolidadas como la de la gripe o los refuerzos frente a COVID-19. La evidencia disponible procede de ensayos clínicos grandes que evaluaron la prevención de enfermedad respiratoria baja por VRS en población de más edad. En conjunto, estos estudios mostraron una reducción significativa del riesgo de enfermedad sintomática y, sobre todo, de cuadros de mayor intensidad en los grupos vacunados. Los expertos subrayan que, como ocurre con otras vacunas respiratorias, la protección puede variar con el tiempo y con la circulación de cepas, por lo que el seguimiento de efectividad en vida real es clave para afinar recomendaciones. En España, la conversación se enmarca en un cambio más amplio: la prevención respiratoria ya no se limita a una única vacuna anual. Hoy se habla de “paquetes de protección” adaptados al perfil de riesgo. Personas con EPOC, asma grave, cardiopatías, diabetes, enfermedad renal crónica o inmunosupresión son candidatas a estrategias más intensivas, porque cada infección respiratoria puede traducirse en pérdida de capacidad, caídas, empeoramiento de la fragilidad o necesidad de rehabilitación. “El VRS no es un virus menor en el adulto mayor: cuando afecta al pulmón o descompensa una patología previa, el impacto clínico puede ser comparable al de la gripe en determinados perfiles”, explica la neumóloga María José Sanz, del ámbito hospitalario, en declaraciones a este medio. “La llegada de vacunas específicas abre una oportunidad, pero la clave será identificar a quienes más se benefician y coordinar mensajes para que la población no se pierda en un calendario cada vez más complejo”. La logística también importa. Las campañas de otoño-invierno ya incluyen, según edad y comunidad autónoma, vacunación antigripal, refuerzos de COVID-19 para grupos recomendados y, en algunos territorios, programas de prevención del VRS en lactantes con anticuerpos monoclonales. Añadir una nueva vacuna exige planificación: recordatorios, disponibilidad en atención primaria, criterios homogéneos y una comunicación clara que evite la sensación de “sobrecarga” en la ciudadanía. Otro punto sensible es la seguridad. Las vacunas autorizadas han sido evaluadas con los estándares habituales, pero los sistemas de farmacovigilancia continúan monitorizando eventos raros, como ocurre con cualquier intervención poblacional. “La evaluación beneficio-riesgo debe ser dinámica: se revisa con datos de uso real y se ajustan recomendaciones si aparece nueva información”, señala un portavoz de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), consultado para este artículo. Ese seguimiento, añaden los especialistas, es precisamente una fortaleza del modelo europeo. Para el ciudadano, el mensaje práctico no es “vacunarse de todo”, sino vacunarse de lo que toca según su riesgo. Quienes tengan más de 60-65 años o convivan con enfermedades crónicas deberían consultar en su centro de salud si existen recomendaciones locales frente al VRS y cómo encajan con la vacuna de la gripe y los refuerzos frente a COVID-19. Y, como siempre, la prevención no farmacológica suma: ventilación, higiene de manos, evitar acudir enfermo a espacios cerrados y el uso de mascarilla en entornos sanitarios o si hay síntomas respiratorios sigue siendo una herramienta útil, especialmente para proteger a los más vulnerables. La gran novedad de este invierno es conceptual: el VRS deja de ser un “invitado invisible” en la salud respiratoria del adulto. Con vacunas disponibles y una estrategia que empieza a definirse, la prevención puede ganar terreno a la hospitalización. El reto, ahora, es convertir la innovación en rutina clínica sin perder de vista lo esencial: priorizar a quienes más lo necesitan y comunicar con claridad para que la protección llegue a tiempo.
La microbiota intestinal se cuela en la consulta: qué pruebas valen la pena y cuáles son puro marketing
En los últimos meses, los test de microbiota se han convertido en uno de los productos estrella del bienestar: se compran online, prometen “optimizar” la salud digestiva y hasta ofrecen recomendaciones personalizadas. Pero en la práctica clínica, el entusiasmo convive con una pregunta incómoda: ¿realmente sirven para tomar decisiones de salud o estamos pagando por un informe bonito con conclusiones débiles? La microbiota —el conjunto de microorganismos que viven sobre todo en el intestino— se relaciona con funciones clave como el metabolismo, la respuesta inmune y la producción de compuestos bioactivos (como los ácidos grasos de cadena corta). Aun así, la ciencia insiste en un matiz esencial: asociación no es lo mismo que causalidad. Que un perfil microbiano se observe con más frecuencia en personas con obesidad, síndrome de intestino irritable o diabetes tipo 2 no significa que sea la causa directa, ni que “corregirlo” con suplementos vaya a revertir el problema. El auge de los test se apoya en una idea atractiva: medir tu ecosistema intestinal y actuar en consecuencia. Sin embargo, hoy el principal límite es metodológico. La mayoría de pruebas comerciales analizan ADN bacteriano en heces (habitualmente mediante secuenciación 16S o metagenómica). Eso permite identificar qué microbios están presentes y en qué proporciones aproximadas, pero no siempre refleja lo que ocurre en la mucosa intestinal ni traduce de forma fiable “funciones” (lo que esos microbios están haciendo). Además, el resultado puede variar por factores tan cotidianos como la dieta de esa semana, el estrés, el sueño, un viaje o un antibiótico reciente. “La microbiota es un sistema dinámico: una única muestra puede ser una foto parcial y, si no se interpreta con historia clínica y contexto, el riesgo de sobrediagnóstico es real”, explica la doctora María José Serrano, especialista en Aparato Digestivo en un hospital público de Madrid. “Hay pacientes que llegan preocupados por ‘tener poca diversidad’ sin síntomas relevantes. En esos casos, el informe puede generar más ansiedad que beneficios”. En España y en Europa, varias sociedades científicas vienen insistiendo en la prudencia con las pruebas directas al consumidor. El consenso clínico actual es que no existe un “perfil ideal” universal y que la diversidad microbiana, aunque suele asociarse a mejor salud, no es un marcador diagnóstico por sí solo. De hecho, personas sanas pueden mostrar perfiles muy diferentes entre sí. En investigación, grandes proyectos internacionales llevan años mapeando variabilidad poblacional, pero traducirlo a recomendaciones individuales sigue siendo complejo. Entonces, ¿cuándo pueden ser útiles? En manos de profesionales y con indicación clara, los análisis de heces sí tienen un papel consolidado en medicina, pero no exactamente como “test de microbiota”. Por ejemplo: pruebas para descartar infecciones, detectar toxinas de Clostridioides difficile, estudiar parásitos, medir calprotectina fecal en sospecha de inflamación intestinal o evaluar sangre oculta en heces en programas de cribado. Son herramientas diagnósticas validadas, con guías clínicas y utilidad directa. Lo que todavía está en terreno resbaladizo es usar un perfil microbiano comercial para decidir dietas extremas, comprar baterías de probióticos o restringir grupos de alimentos sin supervisión. “El problema no es medir, es prometer”, resume el dietista-nutricionista Pablo Olivares, que trabaja en consulta privada en Barcelona. “Veo recomendaciones automáticas que demonizan legumbres o cereales integrales por una supuesta ‘fermentación excesiva’. En realidad, la tolerancia se trabaja con pautas progresivas y con evaluación clínica; recortar fibra sin más puede empeorar estreñimiento, control glucémico y salud cardiometabólica”. Otro punto crítico es la interpretación de “disbiosis”, un término muy usado en marketing. En ciencia, la disbiosis alude a un desequilibrio asociado a enfermedad, pero no hay un umbral estándar que permita etiquetar a una persona concreta como “disbiótica” solo por un test. Además, muchos informes mezclan métricas no validadas con escalas propias, dificultando comparar resultados entre laboratorios. ¿Qué sí tiene respaldo sólido para cuidar la microbiota sin necesidad de test? Las recomendaciones de salud pública siguen siendo sorprendentemente “poco glamourosas” pero efectivas: más fibra (fruta, verdura, legumbres, frutos secos, cereales integrales), fermentados si se toleran (yogur, kéfir), actividad física regular y sueño suficiente. También es clave evitar el uso innecesario de antibióticos y vigilar el consumo de ultraprocesados, que tienden a desplazar alimentos ricos en fibra y polifenoles. Para quien se plantea un test de microbiota, los expertos sugieren hacerse tres preguntas prácticas: ¿qué decisión clínica concreta va a cambiar con el resultado?, ¿quién lo interpretará (un profesional sanitario con formación en digestivo o nutrición clínica)?, y ¿la empresa explica con transparencia su método, limitaciones y validación? Si la respuesta es difusa, probablemente el dinero rinda más en una evaluación médica completa, una dieta mejor estructurada o un seguimiento nutricional. La microbiota seguirá ganando protagonismo: la investigación avanza en terapias basadas en consorcios bacterianos, metabolómica y medicina de precisión. Pero a día de hoy, en la frontera entre ciencia y consumo, conviene recordar una regla básica de bienestar: lo medible no siempre es accionable, y lo accionable rara vez se reduce a una sola cifra en un informe.
La vacuna contra el VRS ya cambia el invierno: menos ingresos en mayores y una nueva estrategia de prevención en España
Este invierno está dejando una postal sanitaria distinta en muchos hospitales: menos camas ocupadas por neumonías y bronquiolitis graves en personas mayores. El motivo no es solo la “suavidad” de la temporada, sino una herramienta preventiva que ha entrado con fuerza en la conversación médica: la vacunación frente al virus respiratorio sincitial (VRS) en adultos. Tras décadas asociando el VRS casi exclusivamente a bebés, la evidencia y la práctica clínica están reubicando al patógeno como un riesgo relevante para mayores de 60 años y para quienes conviven con enfermedades crónicas. El VRS es una de las principales causas de infección respiratoria en todo el mundo. En adultos mayores puede desencadenar bronquitis, neumonía, descompensaciones de EPOC o insuficiencia cardiaca y una recuperación lenta, con pérdida de funcionalidad. Hasta hace poco, la prevención se basaba en medidas generales (higiene, mascarilla en picos epidémicos, ventilación) y en el manejo precoz de síntomas. En 2023, la Agencia Europea de Medicamentos (EMA) recomendó y la Comisión Europea autorizó las primeras vacunas frente al VRS para personas mayores; desde entonces, varios países europeos han ido incorporando estrategias para grupos de riesgo, y España ha empezado a desplegar recomendaciones y campañas en determinadas comunidades y ámbitos asistenciales. La clave es que la decisión no se apoya solo en la novedad, sino en datos. Ensayos clínicos publicados en revistas médicas de referencia demostraron que las vacunas frente al VRS en mayores reducen de forma significativa la enfermedad respiratoria por VRS de vías bajas (la que más se asocia a complicaciones) y ofrecen protección especialmente útil durante la temporada alta. Además, en la práctica real se está observando un patrón que los clínicos esperaban: cuando se reduce la carga de infecciones respiratorias graves, se liberan recursos hospitalarios y se amortigua el “efecto dominó” sobre urgencias y atención primaria. “Durante años, el VRS ha sido el gran olvidado en adultos. En mayores frágiles puede ser tan disruptivo como la gripe: provoca ingresos, deterioro funcional y, en algunos casos, un antes y un después”, explica María José Mellado, pediatra e investigadora en infecciones respiratorias, en declaraciones a este medio. “Que hoy existan vacunas para mayores y para personas con comorbilidades es un cambio de paradigma: pasamos de tratar complicaciones a prevenirlas”. La prevención del VRS se está integrando en un mapa más amplio de inmunización del adulto, donde conviven gripe, COVID-19 y neumococo. Para los expertos, el reto no es solo disponer de una vacuna, sino encajarla en calendarios y circuitos: identificar a quienes más se benefician (mayores de 60-65 años, residentes en centros, pacientes con EPOC, asma grave, cardiopatía, diabetes, inmunodepresión), coordinar con campañas de otoño-invierno y asegurar una comunicación clara para evitar confusiones entre virus respiratorios que cursan con síntomas parecidos. La Organización Mundial de la Salud (OMS) y el Centro Europeo para la Prevención y el Control de Enfermedades (ECDC) llevan años señalando el peso del VRS en la carga de enfermedad, especialmente en extremos de edad. El mensaje que se consolida ahora es que el VRS no es “solo un catarro”: en mayores puede ser el desencadenante de una cascada de complicaciones. También se está poniendo el foco en la cocirculación de virus respiratorios: un invierno con picos solapados de gripe, SARS‑CoV‑2 y VRS aumenta el riesgo de saturación asistencial, y cualquier medida que reduzca ingresos por uno de ellos tiene impacto indirecto. “El objetivo no es vacunar a todo el mundo de forma indiscriminada, sino proteger mejor a quienes tienen más probabilidad de acabar hospitalizados”, resume Javier Moreno, médico de familia y miembro de un grupo de trabajo de vacunación en adultos. “En consulta vemos que muchos pacientes mayores aceptan la vacunación cuando entienden el beneficio práctico: menos riesgo de neumonía, menos probabilidad de ingreso y menos semanas de debilidad tras una infección”. La innovación también llega por otras vías: en pediatría, el uso de anticuerpos monoclonales de acción prolongada para prevenir VRS en lactantes ha cambiado la estrategia en varios países y ya forma parte de programas en España, con el objetivo de reducir hospitalizaciones en el primer año de vida. Aunque son intervenciones distintas (vacunas en mayores, anticuerpos en bebés), el mensaje de fondo es compartido: anticiparse al virus antes de que llegue a urgencias. ¿Qué puede hacer la población mientras se consolidan las recomendaciones? Los especialistas insisten en tres ideas sencillas: consultar con el profesional sanitario si se pertenece a un grupo de riesgo; mantener al día las vacunas recomendadas (gripe, COVID-19, neumococo según indicación) y reforzar hábitos que reducen transmisión en picos epidémicos (ventilación, higiene de manos, mascarilla si hay síntomas o en entornos de alta vulnerabilidad). El VRS seguirá circulando cada invierno, pero la diferencia, por primera vez, es que la prevención ya no depende solo de la suerte o del aislamiento: hay herramientas específicas para evitar que una infección respiratoria común se convierta en un problema serio.
Una nueva herramienta de IA mejora la detección precoz del cáncer de mama en cribados: qué cambia para pacientes y radiólogos
La promesa de la inteligencia artificial en medicina lleva años sonando a futuro, pero en 2026 empieza a traducirse en cambios muy concretos en un terreno sensible: el cribado del cáncer de mama. En los últimos meses, varios servicios de radiodiagnóstico en Europa han acelerado la incorporación de herramientas de apoyo basadas en IA para priorizar estudios, reducir cargas de trabajo y, sobre todo, ayudar a detectar lesiones sutiles que pueden pasar desapercibidas en una primera lectura. La clave no es “sustituir” al especialista, sino reforzar un proceso que ya de por sí es exigente. La mamografía es una prueba eficaz para reducir mortalidad cuando está bien implementada, pero su interpretación tiene límites: la densidad mamaria, las microcalcificaciones o la superposición de tejidos pueden complicar la lectura. En este contexto, los sistemas de IA actúan como un segundo par de ojos: analizan patrones en la imagen, señalan áreas sospechosas y ofrecen una puntuación de riesgo que el radiólogo contrasta con su criterio clínico. En Europa, el debate se ha intensificado a raíz de la evidencia generada en programas de cribado poblacional. Un hito relevante fue el ensayo MASAI (Mammography Screening with Artificial Intelligence), realizado en Suecia y publicado en The Lancet Oncology (2023). Este estudio evaluó el uso de IA en un entorno real de cribado y observó que el apoyo algorítmico permitió aumentar la detección de cáncer y, al mismo tiempo, reducir la carga de lectura de los radiólogos, sin un incremento significativo de falsos positivos que disparara las biopsias innecesarias. No es una varita mágica, pero sí una señal de que la tecnología puede aportar valor cuando se integra con protocolos y auditorías. La presión asistencial también empuja. España mantiene programas de cribado organizados por comunidades autónomas, generalmente dirigidos a mujeres de 50 a 69 años (con variaciones), y afronta un reto compartido con otros países: cada vez más pruebas, más complejidad y plantillas limitadas. En radiología, la doble lectura (dos profesionales revisan la misma mamografía) mejora la sensibilidad, pero consume tiempo y recursos. La IA abre la puerta a modelos híbridos: por ejemplo, usar el algoritmo para identificar estudios claramente normales y reservar la doble lectura humana para los casos más dudosos, siempre con medidas de seguridad y validación local. “La IA no decide por la paciente; ayuda a que el radiólogo no pase por alto hallazgos sutiles y a organizar mejor el flujo de trabajo”, explica la doctora Laura Sánchez, radióloga en un hospital público de Madrid, en declaraciones a este medio. “Pero su implementación exige formación, control de calidad y revisar el rendimiento en nuestra población: no basta con instalar un software”. El encaje regulatorio y ético es otro punto crítico. En la Unión Europea, el Reglamento de Productos Sanitarios (MDR) y el nuevo marco de la Ley de IA marcan obligaciones crecientes para sistemas de alto riesgo en salud: trazabilidad, gestión de riesgos, supervisión humana y transparencia. La pregunta práctica para los centros es cómo convertir esos principios en rutinas: auditorías periódicas, registro de incidencias, evaluación de sesgos y protocolos claros ante discrepancias entre IA y especialista. ¿Y qué significa esto para las pacientes? En el mejor de los escenarios, se traduce en diagnósticos más tempranos y procesos más ágiles. Un cáncer detectado en fases iniciales suele permitir tratamientos menos agresivos y mejores tasas de supervivencia. Sin embargo, la comunicación sigue siendo esencial: la IA puede aumentar la detección, pero también puede elevar la tasa de “recalls” (llamadas para pruebas adicionales) si no se calibra bien, lo que genera ansiedad. Por eso, los expertos insisten en medir no solo la sensibilidad, sino el impacto global: falsos positivos, tiempos de espera, número de biopsias, y resultados a largo plazo. “Lo importante es que el despliegue sea responsable: validación clínica, evaluación continua y transparencia con la ciudadanía”, señala María José Roldán, especialista en salud pública y evaluación de tecnologías sanitarias. “La innovación tiene sentido si mejora resultados y experiencia, no solo si añade complejidad”. La otra cara del avance es la calidad de los datos. Los algoritmos aprenden de grandes volúmenes de imágenes etiquetadas; si esos datos no representan bien la diversidad (edad, densidad mamaria, equipos de imagen, prevalencia real), el rendimiento puede variar. Por eso, muchos hospitales están apostando por pruebas piloto y comparaciones internas antes de extender el sistema a todo el programa. También crece el interés por herramientas que expliquen mejor por qué señalan una zona, para facilitar la revisión clínica y reducir la “caja negra”. En resumen, la IA aplicada al cribado mamográfico se está consolidando como una herramienta útil, pero su éxito dependerá menos del algoritmo y más del ecosistema: profesionales formados, protocolos robustos, supervisión humana y evaluación real en cada servicio. Para las pacientes, el mensaje es doble: el cribado sigue siendo una de las estrategias más eficaces para detectar cáncer de mama a tiempo, y la tecnología puede mejorar su precisión, siempre que se use con rigor, prudencia y transparencia.
El nuevo test de sangre que estima la edad biológica gana terreno en clínicas españolas: qué mide y qué límites tiene
Una extracción de sangre y, en pocos días, un informe que promete responder a una pregunta que obsesiona a medio mundo: ¿estoy envejeciendo “mejor” o “peor” de lo que marca mi DNI? En las últimas semanas, varias clínicas privadas y laboratorios en España han empezado a ofrecer —o a ampliar— paneles de “edad biológica” basados en marcadores sanguíneos y modelos de inteligencia artificial. El auge coincide con el tirón de la medicina preventiva y con un consumidor cada vez más dispuesto a pagar por métricas que traduzcan hábitos en números. Estos tests no son completamente nuevos, pero sí lo es su aterrizaje comercial en formato “pack” y la forma en que se presentan: combinan analítica estándar (lípidos, glucosa, inflamación), biomarcadores más específicos (como proteínas asociadas a envejecimiento) y algoritmos que comparan el perfil del paciente con bases de datos poblacionales. El resultado suele expresarse como una edad biológica estimada y, en algunos casos, un “ritmo de envejecimiento” o un índice de riesgo para eventos cardiometabólicos. Según fuentes del sector, la demanda se ha acelerado tras el último trimestre de 2025, impulsada por la popularidad de programas de bienestar corporativo, entrenadores de longevidad y clínicas de chequeo avanzado. “Hay un interés real en cuantificar cambios: sueño, fuerza, pérdida de grasa visceral o control del azúcar. El problema es que el número puede dar una falsa sensación de precisión”, advierte la doctora Elena Paredes, internista y responsable de una unidad de prevención en Madrid. “Si se usa como herramienta de seguimiento, puede ser útil; si se interpreta como diagnóstico, es una mala idea”. ¿Qué hay detrás de estas cifras? A grandes rasgos, existen tres familias de aproximaciones. La primera se basa en biomarcadores clínicos clásicos (presión arterial, colesterol, HbA1c, enzimas hepáticas, función renal) y calcula una edad “fenotípica” asociada a mortalidad y enfermedad en grandes cohortes. La segunda incorpora proteómica (patrones de proteínas en sangre) para estimar el estado biológico de tejidos y sistemas. Y la tercera —más conocida en investigación— utiliza señales epigenéticas (metilación del ADN), aunque en España suele ofrecerse a través de servicios específicos y no siempre dentro de un chequeo médico convencional. La evidencia científica es matizada. En investigación, algunos modelos han mostrado asociación con riesgo cardiovascular, fragilidad y mortalidad, especialmente cuando se analizan en grandes grupos y a lo largo del tiempo. Sin embargo, trasladar esa asociación a una recomendación individual es más complejo. “Un test puede decirte que estás ‘dos años por encima’, pero la variabilidad biológica, el estado inflamatorio puntual o incluso una mala noche de sueño pueden mover marcadores”, explica el bioestadístico Javier Montes, consultor en salud digital. “La pregunta clave no es solo ‘qué edad sale’, sino qué intervenciones cambian ese marcador y si ese cambio se traduce en menos enfermedad real”. En España, el marco regulatorio también condiciona el uso. Si el test se ofrece como prestación sanitaria, debe integrarse en un circuito asistencial, con información clara y protección de datos. Además, los expertos recomiendan evitar mensajes de marketing que sugieran que un resultado “rejuvenece” por sí mismo. Desde sociedades médicas de prevención y cardiología se insiste en que la utilidad clínica debe centrarse en identificar riesgos modificables: hipertensión no diagnosticada, resistencia a la insulina, hígado graso, perfil lipídico aterogénico o inflamación persistente. El precio es otro factor. En el mercado español, estos paneles pueden oscilar desde poco más de 100 euros (cuando se basan en analítica estándar con cálculo algorítmico) hasta varios cientos si incluyen proteómica avanzada y seguimiento. Algunas clínicas los empaquetan con consultas de nutrición, entrenamiento de fuerza y monitorización del sueño. Aquí surge un riesgo: que el usuario reciba un número sin contexto y se lance a suplementos, ayunos extremos o rutinas de ejercicio no adaptadas. “Vemos pacientes que llegan asustados por un resultado y han cambiado todo de golpe. El enfoque correcto es priorizar lo básico: fuerza, dieta, sueño, tabaco, alcohol y control de tensión”, señala Paredes. Los especialistas coinciden en que, si se decide hacer uno, conviene exigir transparencia: qué biomarcadores se usan, qué población de referencia alimenta el algoritmo, cuál es el margen de error y si hay validación independiente. También recomiendan repetirlo en condiciones comparables (misma hora, ayuno similar, sin infección reciente) y no convertirlo en una “nota” mensual. En muchos casos, un seguimiento cada 6–12 meses resulta más razonable, siempre ligado a objetivos medibles: mejorar el VO2 estimado, ganar masa muscular, reducir cintura, normalizar triglicéridos o estabilizar la glucosa. El cierre de 2025 y el arranque de 2026 apuntan a que la “edad biológica” seguirá ganando espacio en la conversación pública. La oportunidad es clara: acercar la prevención al día a día y motivar cambios sostenibles. El límite también: confundir un indicador estadístico con una verdad absoluta. En palabras de Montes, “la mejor lectura de estos tests no es ‘soy joven o viejo’, sino qué señales de mi cuerpo están pidiendo atención y cómo puedo actuar con evidencia”.
La nueva generación de análisis de sangre que detecta riesgo cardiometabólico en una sola visita llega a clínicas españolas
Una analítica de sangre “de nueva generación” empieza a abrirse paso en clínicas y centros de salud privados en España con una promesa muy concreta: identificar en una sola visita señales tempranas de riesgo cardiometabólico —antes de que aparezcan síntomas— y orientar cambios de estilo de vida con mayor precisión. No se trata de una prueba milagro ni de un diagnóstico automático, pero sí de un paso relevante en la medicina preventiva, especialmente en un país donde el exceso de peso, la hipertensión y la diabetes tipo 2 siguen creciendo de forma silenciosa. La novedad no es un único marcador, sino el enfoque. Estos paneles combinan biomarcadores clásicos (glucosa, HbA1c, perfil lipídico) con otros menos habituales en la práctica diaria, como apolipoproteína B (ApoB), lipoproteína(a) [Lp(a)], proteína C reactiva ultrasensible (hs-CRP) y, en algunos casos, indicadores de hígado graso y resistencia a la insulina. El objetivo es afinar el “mapa de riesgo” más allá del colesterol total y del LDL calculado, que pueden infravalorar el peligro en determinadas personas. “Estamos viendo que pacientes con LDL aparentemente aceptable pueden tener una carga aterogénica alta cuando miras ApoB; y, al revés, personas con LDL elevado pero con un contexto metabólico distinto”, explica la doctora Laura Cebrián, especialista en Endocrinología y Nutrición en un centro madrileño que ha incorporado este tipo de paneles. “La clave es usar la información para tomar decisiones sensatas: alimentación, actividad física, sueño, reducción de alcohol y, cuando toca, tratamiento farmacológico con seguimiento”, añade. El interés por estos marcadores se apoya en un cuerpo creciente de evidencia internacional. La ApoB se considera un indicador directo del número de partículas aterogénicas (las que pueden depositar colesterol en la pared arterial), mientras que la Lp(a) —en gran parte determinada genéticamente— se asocia a mayor riesgo de enfermedad cardiovascular prematura. La hs-CRP, por su parte, actúa como termómetro de inflamación de bajo grado, un factor que puede acompañar a obesidad abdominal, sedentarismo o tabaquismo. En los últimos meses, varias redes de laboratorios han empezado a ofrecer estos perfiles como “screening avanzado”, y algunos hospitales los están integrando en circuitos de prevención para pacientes con antecedentes familiares o con síndrome metabólico. La tendencia conecta con el enfoque de estratificación de riesgo que promueven guías europeas, y con el debate sobre cómo mejorar la detección precoz sin caer en el sobrediagnóstico. “La utilidad es mayor cuando se pide con criterio: antecedentes de infarto precoz en la familia, colesterol elevado persistente, hipertensión, obesidad abdominal o diabetes”, señala el cardiólogo Javier Montalvo, consultor en prevención cardiovascular. “Pero no sustituye a lo básico: medir bien la presión arterial, revisar el perímetro de cintura, valorar el hábito tabáquico y hacer un plan realista. Una analítica avanzada sin intervención posterior se queda en papel”, subraya. El despliegue de estos paneles también coincide con una mayor concienciación sobre el hígado graso asociado a disfunción metabólica (MASLD), una condición muy frecuente y a menudo infradiagnosticada. Algunos perfiles incluyen enzimas hepáticas y cálculos que ayudan a seleccionar a quién conviene evaluar con ecografía o elastografía. En la práctica, esto puede traducirse en recomendaciones más tempranas sobre pérdida de peso, fuerza muscular y reducción de ultraprocesados y bebidas alcohólicas. Aun así, los expertos insisten en que el “apellido tecnológico” no debe confundir. Parte de estos marcadores ya existen desde hace años, pero ahora se empaquetan en paneles más accesibles y con informes automatizados. El riesgo: que los resultados se interpreten sin contexto clínico. Por ejemplo, una Lp(a) alta no se corrige solo con dieta y ejercicio, aunque sí puede justificar una estrategia más agresiva sobre otros factores (LDL, presión arterial, tabaco) y un seguimiento estrecho. En términos de bienestar, el cambio más relevante puede ser la personalización del mensaje. Una persona con inflamación elevada y resistencia a la insulina puede beneficiarse de un plan que priorice pérdida de grasa visceral, entrenamiento de fuerza y una dieta de patrón mediterráneo rica en fibra, legumbres, frutos secos y pescado. En cambio, alguien con Lp(a) elevada y antecedentes familiares puede requerir un control lipídico más estricto y evaluación cardiovascular temprana, incluso si su peso es normal. La pregunta de fondo es si estas pruebas se consolidarán más allá del ámbito privado. En España, la incorporación a circuitos públicos suele requerir coste-efectividad y criterios claros de indicación. Mientras tanto, los profesionales recomiendan prudencia: pedir el panel cuando haya una razón clínica, exigir una interpretación por personal sanitario y evitar decisiones drásticas basadas en un único número. En un contexto donde la longevidad saludable se ha convertido en prioridad, estas analíticas avanzadas pueden ser una herramienta útil si se utilizan bien: como punto de partida para intervenir, no como un veredicto. La prevención cardiovascular sigue siendo, en gran medida, una suma de hábitos sostenidos. La diferencia es que, ahora, algunas señales de alarma pueden aparecer antes en el papel… y dar margen para actuar a tiempo.
La nueva generación de “tests de sueño” en casa llega a España: qué miden de verdad y cómo pueden mejorar tu salud
Hasta hace poco, estudiar el sueño con detalle era sinónimo de pasar una noche en una unidad especializada, con cables y sensores. Ahora, una nueva ola de dispositivos domésticos —desde bandas discretas hasta sensores bajo el colchón— está acercando el análisis del descanso a miles de hogares españoles. La promesa es ambiciosa: detectar patrones que se asocian a peor salud cardiometabólica, más fatiga y menor rendimiento cognitivo. La pregunta clave es otra: ¿qué miden realmente estos “tests de sueño” en casa y para quién tienen sentido? En los últimos meses, clínicas de sueño y servicios de telemedicina en España han empezado a integrar soluciones de monitorización domiciliaria que combinan actigrafía (movimiento), frecuencia cardiaca, variabilidad de la frecuencia cardiaca (VFC), respiración y, en algunos casos, estimaciones de oxigenación nocturna. El objetivo no es reemplazar la polisomnografía hospitalaria —el estándar para diagnosticar trastornos complejos—, sino hacer un cribado más accesible y orientar hábitos o derivaciones. Según datos manejados por unidades de sueño de grandes hospitales, la demanda de consultas por insomnio y somnolencia diurna sigue al alza tras años de cambios de rutinas y mayor exposición a pantallas. La diferencia entre un “tracker” de consumo y una herramienta clínica no siempre es evidente. En términos prácticos, la mayoría de dispositivos domésticos no miden directamente las fases del sueño (REM, N1, N2, N3) como lo haría un electroencefalograma. En su lugar, estiman probabilísticamente el estado de sueño a partir de señales indirectas: movimiento, pulso, temperatura periférica o microdespertares inferidos por cambios en la VFC. Esto puede ser útil para identificar tendencias —por ejemplo, fragmentación del sueño o latencia prolongada—, pero no siempre para “etiquetar” con precisión cada fase. Donde sí están ganando terreno es en el seguimiento de patrones respiratorios nocturnos. Algunos modelos incorporan sensores ópticos o acústicos capaces de detectar pausas respiratorias y ronquido, y otros se apoyan en oximetría (SpO2) para estimar posibles desaturaciones. Aquí el interés clínico es claro: la apnea obstructiva del sueño se asocia a hipertensión, arritmias, resistencia a la insulina y mayor riesgo cardiovascular. “El mayor valor de estos sistemas en casa es alertar de señales compatibles con apnea o con un descanso muy fragmentado, y acelerar la derivación a una unidad de sueño”, explica la neumóloga Marta Roldán, especialista en medicina del sueño en un centro hospitalario madrileño. Pero el auge de los “tests” domésticos también trae riesgos: ansiedad por los datos, interpretaciones erróneas y decisiones precipitadas. El fenómeno ya tiene nombre, “ortosomnia”, y describe la obsesión por alcanzar métricas perfectas de sueño. “Vemos pacientes con hábitos razonables que empeoran por perseguir un número: se acuestan antes de tener sueño o se levantan tarde ‘para cumplir’ con el objetivo del dispositivo”, señala el psicólogo clínico Javier Mena, experto en terapia cognitivo-conductual para el insomnio. La paradoja es que más control puede generar peor descanso. Los organismos de salud pública y sociedades científicas insisten en diferenciar entre bienestar y diagnóstico. En España, la atención primaria suele iniciar el abordaje del insomnio con higiene del sueño y evaluación de hábitos, y deriva a unidades especializadas si hay sospecha de trastornos respiratorios, parasomnias complejas o somnolencia incapacitante. En ese contexto, los datos domiciliarios pueden aportar información longitudinal: semanas de registro frente a una única noche en laboratorio, que a veces no representa la rutina habitual. ¿Qué métricas conviene mirar sin caer en la trampa? Los especialistas recomiendan centrarse en indicadores robustos y accionables: regularidad de horarios, tiempo total de sueño, número de despertares prolongados, sensación subjetiva al despertar y, si existe, señal de ronquido intenso o pausas respiratorias. La VFC puede ser interesante como marcador indirecto de estrés y recuperación, pero es sensible a alcohol, ejercicio tardío, fiebre o incluso una cena pesada. Por eso, la lectura debe ser contextual. El dato aislado importa menos que la tendencia. También hay un debate sobre privacidad y uso comercial de la información biométrica. Los dispositivos recopilan datos sensibles —patrones de sueño, pulsaciones, hábitos— que, en manos inadecuadas, podrían usarse para perfiles de consumo o seguros. Los expertos aconsejan revisar políticas de datos, optar por marcas con almacenamiento cifrado y, cuando sea posible, usar modos locales o exportaciones controladas. En un entorno de innovación acelerada, la transparencia es parte de la salud digital. En términos prácticos, ¿quién puede beneficiarse más? Personas con ronquidos, pausas respiratorias observadas, hipertensión difícil de controlar, somnolencia diurna marcada, cefaleas matutinas o despertares con sensación de ahogo deberían consultar. Para quienes solo buscan “optimizar” el descanso, lo más eficaz sigue siendo sencillo: luz natural por la mañana, limitar cafeína por la tarde, cenar ligero, reducir alcohol, mantener horarios estables y crear una rutina de desconexión. La tecnología puede ayudar, pero no sustituye el fundamento. La llegada de estos “tests de sueño” en casa abre una oportunidad: democratizar el acceso a señales tempranas de problemas frecuentes y mejorar la conversación con profesionales. El cierre, sin embargo, es claro: tu dispositivo puede orientarte, pero el diagnóstico y el tratamiento siguen siendo médicos. Si los datos generan preocupación o interfieren con tu vida, la mejor métrica es pedir ayuda y recuperar el descanso como lo que es: una necesidad biológica, no un examen diario.
Luz por la noche y metabolismo: un estudio europeo relaciona la exposición nocturna con más riesgo de resistencia a la insulina
No es solo cuestión de dormir poco: la luz que te acompaña por la noche —la del móvil, la televisión o incluso farolas que se cuelan por la ventana— podría estar influyendo en cómo tu cuerpo gestiona el azúcar. Una nueva investigación europea vuelve a poner el foco en un hábito cada vez más común: acostarse con pantallas encendidas o con iluminación ambiental, y su posible vínculo con alteraciones metabólicas. El trabajo, coordinado por un consorcio de universidades y hospitales de varios países de la UE y publicado este mes en una revista de epidemiología y cronobiología, analizó datos de adultos de mediana edad y mayores, combinando cuestionarios de sueño con mediciones objetivas de luz nocturna mediante sensores en una submuestra. Los autores observaron que quienes presentaban mayor exposición a luz entre medianoche y las 6:00 tendían a mostrar marcadores menos favorables de salud metabólica, especialmente en lo relativo a la resistencia a la insulina, un estado previo que aumenta el riesgo de desarrollar diabetes tipo 2. El hallazgo no implica que la luz sea la única causa ni que baste con apagar una lámpara para “curar” el metabolismo. Aun así, encaja con lo que la ciencia lleva años describiendo: el cuerpo humano está sincronizado con ciclos de luz y oscuridad, y cuando ese reloj interno se desajusta, pueden aparecer consecuencias. “La luz nocturna actúa como una señal biológica que le dice al organismo que aún es de día; eso puede alterar la secreción hormonal y el ritmo circadiano”, explica la doctora Laura Montalbán, especialista en medicina del sueño del Hospital Universitario La Paz (Madrid), que no participó en el estudio. “No es lo mismo levantarse a beber agua que pasar una hora con el móvil a 20 centímetros de la cara”. En términos prácticos, la investigación sugiere un gradiente: a mayor intensidad y duración de luz nocturna, peor perfil metabólico promedio. Los análisis ajustaron por factores como edad, índice de masa corporal, actividad física, consumo de alcohol y tabaco, y nivel socioeconómico, aunque los autores reconocen que siempre puede haber confusión residual (por ejemplo, horarios laborales, estrés, ansiedad o calidad global del sueño). Aun así, el patrón se mantuvo con consistencia y fue más marcado en personas con horarios irregulares. ¿Qué mecanismos podrían explicar esta relación? Uno de los más estudiados es la melatonina, una hormona que aumenta por la noche y ayuda a conciliar el sueño, pero que también participa en la regulación del metabolismo. La exposición a luz, especialmente la rica en longitudes de onda azul (común en LEDs y pantallas), puede reducir la melatonina y retrasar el “inicio biológico” de la noche. Además, la luz nocturna puede favorecer despertares o un sueño más superficial, y la falta de sueño se asocia desde hace tiempo con mayor apetito, peor control glucémico y cambios en la sensibilidad a la insulina. El estudio llega en un contexto en el que la iluminación artificial se ha convertido en una constante. Según estimaciones de organismos internacionales de salud pública y energía, gran parte de la población urbana vive con niveles de contaminación lumínica que dificultan la oscuridad total en dormitorios. “La sociedad ha normalizado el ‘siempre encendido’: notificaciones, luces piloto, televisores de fondo. A nivel poblacional, pequeños efectos sostenidos pueden traducirse en un impacto relevante”, señala Javier Ríos, investigador en cronobiología de una universidad catalana, consultado para este medio. Los autores proponen que la luz nocturna se incorpore como variable a considerar en estrategias preventivas de diabetes y síndrome metabólico, junto a dieta, ejercicio y sueño. No plantean alarmismo, sino un ajuste de hábitos de bajo coste: reducir pantallas en la última hora del día, usar modos nocturnos o filtros cálidos, mantener el dormitorio lo más oscuro posible y, si se necesita una luz de paso, optar por iluminación tenue y cálida. También recomiendan priorizar la exposición a luz natural por la mañana, que ayuda a reforzar el reloj circadiano. Para España, donde los horarios tardíos y el uso nocturno de dispositivos son frecuentes, el mensaje puede ser especialmente relevante. La evidencia acumulada indica que el sueño no es un lujo, sino una pieza central del bienestar. Y ahora se suma un matiz: no solo importa cuánto dormimos, sino en qué “ambiente de luz” lo hacemos. En la práctica, los expertos recuerdan que el cambio más eficaz suele ser el más sencillo: convertir el dormitorio en un espacio de descanso real. “Si alguien quiere empezar por algo, que pruebe una semana con el móvil fuera de la habitación y persianas bien bajadas”, sugiere la doctora Montalbán. “Muchas personas notan mejoría en la calidad del sueño, y eso ya es una ganancia”. Mientras la investigación avanza para precisar causación y umbrales de riesgo, la recomendación prudente es clara: oscuridad por la noche, luz por la mañana, y un metabolismo que, probablemente, lo agradecerá.
La nueva vacuna intranasal contra la gripe avanza en Europa: qué cambia para la prevención este invierno
Un gesto tan simple como pulverizar una dosis en la nariz podría cambiar la forma en que prevenimos la gripe en los próximos inviernos. En plena temporada de infecciones respiratorias, varios equipos europeos han comunicado resultados prometedores con vacunas intranasales de nueva generación, diseñadas para reforzar la inmunidad en la puerta de entrada del virus: las mucosas. La idea no es solo evitar cuadros graves, sino también reducir la transmisión, un objetivo que las vacunas inyectables logran de forma desigual. La gripe sigue siendo mucho más que “un resfriado fuerte”. En España, el sistema de vigilancia de infecciones respiratorias agudas estima que cada temporada se producen miles de hospitalizaciones atribuibles al virus, con especial impacto en mayores, embarazadas y personas con patologías crónicas. Aun así, la cobertura vacunal en adultos de riesgo y profesionales sanitarios continúa siendo mejorable, y la percepción de “enfermedad asumible” pesa en la decisión de vacunarse. En este contexto, la investigación en vacunas intranasales busca dos ventajas: facilitar la administración (sin aguja) y potenciar la llamada inmunidad mucosal, basada en anticuerpos tipo IgA y respuestas celulares locales. “La nariz y la garganta son el primer campo de batalla: si bloqueas ahí al virus, recortas su capacidad de replicarse y de pasar a otros”, explica la inmunóloga Marta Ríos, investigadora en vacunas respiratorias en un centro académico español, en declaraciones a este medio. Los avances que se están conociendo en 2025 apuntan a plataformas que combinan antígenos de gripe con adyuvantes específicos para mucosa o con vectores no replicativos, con el objetivo de generar una respuesta más amplia frente a variantes estacionales. En ensayos de fase 2 comunicados en congresos europeos de enfermedades infecciosas, algunas candidatas han mostrado incrementos sostenidos de IgA nasal y perfiles de seguridad comparables a los de formulaciones intramusculares, con efectos adversos mayoritariamente leves (congestión, estornudos, irritación local). La gran pregunta es si esa respuesta local se traduce en menos contagios. Medirlo no es sencillo: requiere seguimientos comunitarios, pruebas diagnósticas seriadas y modelos epidemiológicos. Aun así, algunos protocolos ya incorporan variables como carga viral en muestras nasales y duración de la eliminación del virus. “El objetivo no es reemplazar lo que ya funciona, sino añadir una capa de protección que impacte en la cadena de transmisión, especialmente en entornos donde la gripe se propaga rápido”, señala Ríos. Desde el punto de vista regulatorio, el camino pasa por demostrar eficacia clínica frente a gripe confirmada y, en paralelo, aportar evidencia inmunológica sólida. Fuentes del ámbito de la salud pública consultadas recuerdan que la efectividad de la vacuna de la gripe varía cada año por el ajuste entre cepas circulantes y cepas incluidas, además de por la edad y el estado inmunitario. Por eso, la innovación se centra tanto en nuevas vías de administración como en antígenos más conservados y en estrategias que amplíen la protección. ¿Qué implicaría una vacuna intranasal si llega a consulta? Para el ciudadano, podría traducirse en una experiencia más rápida y aceptable, especialmente para quienes evitan las agujas. Para el sistema sanitario, abriría la puerta a campañas más ágiles en determinados colectivos, aunque no necesariamente más baratas: estas tecnologías pueden requerir cadena de frío y dispositivos de administración específicos. Además, no todas las personas serían candidatas: en vacunas vivas atenuadas (cuando se usan), existen contraindicaciones en inmunodeprimidos; las nuevas plataformas buscan sortear estas limitaciones, pero cada ficha técnica marcará el terreno. La clave, insisten los expertos, es no confundir “novedad” con “sustitución inmediata”. Incluso si una intranasal demuestra eficacia, convivirá con las opciones actuales durante años. “La prevención de la gripe es un paquete: vacunación, ventilación, higiene de manos, quedarse en casa si hay fiebre y, en personas vulnerables, consultar pronto para valorar antivirales”, resume el médico de familia Javier Llorente, que trabaja en un centro de salud urbano. “Si una vacuna intranasal mejora la aceptación y corta contagios, sería una herramienta muy bienvenida, pero no eliminará la necesidad de medidas básicas”, añade. Mientras llegan decisiones regulatorias, el mensaje práctico para este invierno sigue siendo el mismo: vacunarse si se está en un grupo recomendado y hacerlo cuanto antes, porque la respuesta inmunitaria tarda alrededor de dos semanas en consolidarse. También conviene recordar que la vacuna no “provoca gripe”: puede causar malestar transitorio, pero el virus de la gripe es otra historia, y sus complicaciones —neumonía, descompensación de enfermedades crónicas, ingresos— son reales. En 2026 podríamos ver los primeros pasos hacia autorizaciones europeas si los ensayos en marcha confirman lo que prometen los datos preliminares. Si eso ocurre, la prevención de la gripe podría entrar en una nueva etapa: una en la que protegerse no solo signifique evitar lo peor, sino también ayudar a que el virus circule menos. Y ese matiz, en salud pública, puede marcar la diferencia.
La nueva generación de análisis de sangre con IA promete detectar riesgo cardiovascular años antes: qué hay detrás y qué precauciones tomar
Un análisis de sangre rutinario podría convertirse pronto en una “alerta temprana” mucho más precisa frente a infartos e ictus. Varios hospitales europeos están probando modelos de inteligencia artificial (IA) capaces de combinar datos clásicos (colesterol, glucosa, inflamación) con señales más recientes del metabolismo para estimar el riesgo cardiovascular con años de antelación. La idea seduce: anticiparse cuando aún hay margen para cambiar hábitos o ajustar tratamientos. Pero los expertos insisten en que, por ahora, la promesa debe leerse con cautela. La novedad no está solo en medir más cosas, sino en interpretarlas juntas. Además de los marcadores habituales, algunos paneles incorporan fracciones avanzadas de lipoproteínas, apolipoproteínas, indicadores de resistencia a la insulina y perfiles metabólicos derivados de espectrometría (metabolómica). Con esa “foto” ampliada, la IA busca patrones invisibles para los cálculos tradicionales y genera una puntuación de riesgo personalizada que puede actualizarse a medida que cambian el peso, la presión arterial o los hábitos. En España, varios servicios de cardiología y medicina interna siguen de cerca estos desarrollos, especialmente por el impacto potencial en prevención. La enfermedad cardiovascular continúa siendo una de las principales causas de muerte en nuestro país, y una parte significativa de los eventos ocurre en personas que no se perciben como de alto riesgo. “El reto es identificar a quien está en la zona gris: no tiene cifras alarmantes, pero su biología ya está yendo en una dirección peligrosa”, explica la cardióloga Marta Llorente (Hospital universitario de Madrid), que participa en un piloto centrado en pacientes con antecedentes familiares y síndrome metabólico. Los modelos que están ganando atención se entrenan con cientos de miles de analíticas y datos clínicos longitudinales (edad, sexo, tensión arterial, tabaquismo, medicación, antecedentes). Luego se validan en cohortes independientes para comprobar si predicen mejor que las escalas clásicas el riesgo de infarto, ictus o ingreso por insuficiencia cardiaca. Algunos resultados preliminares apuntan a mejoras en discriminación del riesgo, especialmente en adultos de mediana edad y en mujeres, un grupo en el que las herramientas tradicionales a veces infravaloran el peligro. La clave, según los investigadores, es que la IA no “adivina”: detecta combinaciones de señales pequeñas. Por ejemplo, un perfil de lipoproteínas aparentemente aceptable puede volverse preocupante si se acompaña de inflamación crónica de bajo grado y de ciertos patrones metabólicos asociados a hígado graso o a resistencia a la insulina. “No se trata de sustituir el criterio clínico, sino de ofrecer una capa adicional de información que ayude a decidir cuándo intensificar cambios de estilo de vida o iniciar fármacos preventivos”, señala el epidemiólogo Javier Mena, vinculado a un consorcio europeo de prevención cardiovascular. Ahora bien, la llegada de estas herramientas plantea preguntas incómodas. La primera: ¿qué pasa cuando el algoritmo etiqueta como “alto riesgo” a alguien que, en la práctica, no tendrá un evento? Los falsos positivos pueden traducirse en ansiedad, pruebas innecesarias o tratamientos adelantados. La segunda: ¿qué ocurre si infravalora el riesgo en determinados perfiles? La calidad del modelo depende de los datos con los que se entrenó y de cómo se comporta en poblaciones distintas (por edad, origen, comorbilidades o nivel socioeconómico). También está el debate sobre transparencia. Muchos sistemas son “cajas negras” difíciles de explicar en consulta. Para abordar esto, algunos proyectos incorporan técnicas de interpretabilidad que muestran qué variables han pesado más en la predicción (por ejemplo, triglicéridos, HbA1c, PCR ultrasensible o apolipoproteína B). Aun así, los clínicos recuerdan que una puntuación no es un diagnóstico. “El número debe abrir una conversación, no cerrarla”, apunta Llorente. “Si el resultado sale alto, lo siguiente es revisar hábitos, tensión, sueño, consumo de alcohol, estrés y, si procede, confirmar con otras pruebas”. En paralelo, los reguladores europeos han endurecido el marco para software médico basado en IA. El objetivo es exigir evidencia clínica, control de sesgos y vigilancia una vez implantado. En la práctica, esto significa que no basta con que el algoritmo funcione “en laboratorio”: debe demostrar utilidad real, mejorar decisiones y no aumentar daños. Además, el uso de datos sanitarios exige garantías de privacidad y gobernanza, un punto especialmente sensible cuando entran en juego proveedores privados de análisis. Para el ciudadano, la recomendación es evitar atajos. La proliferación de test directos al consumidor promete predicciones “de precisión” sin mediación médica. Los especialistas aconsejan que cualquier resultado se interprete en un contexto clínico y que no se tomen decisiones de medicación por cuenta propia. Lo que sí es sólido —y compatible con cualquier algoritmo— es el paquete de prevención conocido: no fumar, moverse a diario, priorizar dieta mediterránea, dormir bien, controlar tensión y peso, y revisar periódicamente glucosa y lípidos según edad y antecedentes. Si los ensayos en marcha confirman beneficios, la IA aplicada a analíticas podría convertirse en una herramienta de salud pública: detectar antes a quienes necesitan apoyo intensivo y personalizar objetivos (por ejemplo, bajar apolipoproteína B más allá del LDL en determinados perfiles). Hasta entonces, el mensaje es doble: la tecnología avanza rápido, pero el corazón sigue respondiendo a lo básico. La prevención del futuro puede ser más inteligente; la de hoy, sigue siendo imprescindible.
Una nueva prueba de saliva promete detectar riesgo de apnea del sueño en casa y acelerar el diagnóstico
Ronquidos, cansancio persistente y la sensación de no haber descansado pese a dormir “ocho horas” son señales que millones de personas normalizan. Pero detrás puede estar la apnea obstructiva del sueño, un trastorno infradiagnosticado que eleva el riesgo cardiovascular y afecta al rendimiento cognitivo. En los últimos días, varios hospitales españoles han comenzado a evaluar una prueba de saliva domiciliaria que, combinada con un cuestionario clínico, pretende identificar a pacientes con alto riesgo y priorizar su acceso a la prueba confirmatoria.La iniciativa, impulsada por equipos de neumología y medicina del sueño en colaboración con laboratorios universitarios, se apoya en un hallazgo que gana peso en la literatura científica: ciertos biomarcadores inflamatorios y de estrés oxidativo presentes en saliva podrían correlacionarse con la gravedad de la apnea. El objetivo no es sustituir a la polisomnografía —la prueba de referencia—, sino reducir el “cuello de botella” de las listas de espera y mejorar el cribado en atención primaria.La apnea obstructiva del sueño se produce cuando la vía aérea superior se colapsa repetidamente durante el sueño, causando microdespertares y caídas de oxígeno. Se asocia a hipertensión, arritmias, ictus, diabetes tipo 2 y somnolencia diurna, con impacto en la seguridad vial y laboral. En España, especialistas estiman que una parte significativa de los casos sigue sin diagnosticar por la combinación de síntomas inespecíficos, baja percepción de riesgo y acceso limitado a pruebas nocturnas.La novedad de este enfoque es su sencillez: el paciente recibe un kit, toma una muestra de saliva por la mañana y la envía al laboratorio. Un algoritmo integra el resultado con variables como edad, perímetro cervical, índice de masa corporal, ronquido habitual y pausas respiratorias observadas. “No hablamos de una prueba definitiva, sino de un semáforo clínico que ayuda a decidir quién debe pasar antes por una poligrafía respiratoria o una polisomnografía”, explica la neumóloga Dra. Marta Llorens, responsable de una unidad de sueño en un hospital público de la Comunidad Valenciana.Según datos presentados en un reciente encuentro clínico nacional, los primeros análisis apuntan a que el panel salival, usado como herramienta de cribado, podría mejorar la detección de casos moderados y graves frente al cuestionario aislado, especialmente en personas que no se consideran “candidatas típicas”. Esto es relevante porque la apnea no afecta solo a varones con obesidad: también aparece en mujeres posmenopáusicas, en personas con retrognatia o congestión nasal crónica, y en pacientes con peso normal.Los investigadores analizan marcadores como proteínas relacionadas con inflamación sistémica, fragmentos de estrés oxidativo y señales indirectas de hipoxia intermitente. La hipótesis es que la repetición de bajadas de oxígeno y microdespertares deja una “firma” biológica medible. “La saliva es una matriz muy interesante: es no invasiva, barata y permite muestreos repetidos. El reto es separar el ruido biológico —tabaco, infecciones, periodontitis— de la señal real asociada a la apnea”, señala el bioquímico Dr. Ignacio Mena, colaborador en el desarrollo del panel.El contexto juega a favor de este tipo de soluciones. En los últimos años, la medicina del sueño ha acelerado su transición hacia modelos mixtos: parte de la evaluación se hace a distancia, con dispositivos portátiles y seguimiento telemático. Aun así, el diagnóstico confirmado sigue dependiendo de pruebas nocturnas que requieren recursos y personal especializado. En ese escenario, un cribado más fino podría reducir derivaciones innecesarias y, sobre todo, priorizar a quienes tienen más riesgo de complicaciones.Los expertos insisten en que la innovación debe ir acompañada de prudencia. La apnea es un trastorno heterogéneo y no existe un biomarcador único universal. Además, una prueba de saliva puede verse influida por medicación, higiene oral, consumo de alcohol o la presencia de inflamación gingival. Por eso, los protocolos incluyen instrucciones estrictas (ayuno previo, no fumar, no cepillarse justo antes) y criterios de exclusión temporales si hay infección respiratoria aguda.Si el cribado sugiere alto riesgo, el siguiente paso continúa siendo el estándar: poligrafía respiratoria domiciliaria o polisomnografía en laboratorio, según el caso. Y si se confirma apnea moderada o grave, el tratamiento más habitual es la CPAP (presión positiva continua), junto con medidas de estilo de vida. La pérdida de peso en quienes la necesitan, reducir alcohol por la noche, tratar la congestión nasal, revisar fármacos sedantes y mejorar la higiene del sueño pueden marcar diferencias. En ciertos perfiles se valoran dispositivos de avance mandibular o cirugía.Para los pacientes, la promesa es clara: menos tiempo entre la sospecha y la confirmación. Para el sistema, una posible optimización del circuito asistencial. “Lo importante es no trivializar los síntomas. Si hay somnolencia diurna, ronquido intenso y pausas respiratorias, hay que consultarlo; la apnea tratada reduce riesgos y mejora calidad de vida”, subraya la Dra. Llorens.Las unidades que participan en la evaluación esperan resultados más sólidos a lo largo de 2026, con validación en diferentes regiones y perfiles de pacientes. Mientras tanto, el mensaje de salud pública permanece: dormir mal no es un detalle menor. Y si una prueba sencilla ayuda a poner antes nombre a un problema silencioso, su impacto podría ir mucho más allá de una noche de descanso.
Crean un Material Imprescindible para la Medicina Moderna: Polímero Bioactivo
Un equipo de investigadores del Instituto de Innovación Biomédica de Massachusetts, ha desarrollado un material revolucionario denominado Biopolimerter, que promete cambiar la práctica de la medicina moderna. Este polímero bioactivo podría transformar desde la cirugía hasta la liberación controlada de fármacos. El nuevo material, presentado en la prestigiosa revista Nature Medicine, se caracteriza por su capacidad para integrarse con los tejidos vivos, eliminando la mayor parte de las complicaciones derivadas de los implantes tradicionales. El Dr. James Huxley, líder del proyecto, destacó que «Biopolimerter es capaz de estimular la regeneración celular y de reducir significativamente el tiempo de recuperación de los pacientes». La creación del Biopolimerter viene tras una década de investigación, combinando nanotecnología y biocompatibilidad para superar las limitaciones de los polímeros anteriores. «La belleza de este material radica en su versatilidad», añadió la Dra. Lisa Gomez, especialista en biotecnología, mencionando que puede adaptarse para múltiples aplicaciones médicas, desde implantes ortopédicos hasta matrices para regenerar tejidos. Uno de los aspectos más innovadores de este polímero es su capacidad para actuar como un portador de terapias génicas. Según el artículo, los primeros ensayos clínicos, llevados a cabo en colaboración con el Centro de Investigaciones Médicas de Europa, demostraron que este material puede liberar componentes terapéuticos de manera controlada, minimizando los efectos secundarios. Los expertos anticipan que Biopolimerter podría sustituir el uso de materiales sintéticos menos eficaces y más costosos en el transcurso de los próximos cinco años, dependiendo de los procesos de aprobación regulatoria. En este sentido, el reto inmediato es optimizar la producción del polímero a escala comercial sin comprometer su calidad y propiedades intrínsecas. Dr. Huxley subrayó que «la clave para maximizar el potencial de Biopolimerter es asegurarnos de que las normativas de seguridad y eficacia se cumplan rigurosamente, asegurando su accesibilidad mundial sin comprometer su integridad». A medida que la comunidad médica presta más atención a los beneficios potenciales de esta tecnología, el debate ahora se centra no solo en la adopción clínica, sino también en su dimensión ética y económica. Con cada avance, se espera que el Biopolimerter marque una nueva era para la medicina regenerativa y personalizada, ofreciendo soluciones innovadoras a condiciones que antes se consideraban intratables. Aunque aún queda camino por recorrer, la presentación y aceptación del Biopolimerter sugiere un futuro brillante para la medicina del mañana, uno en el que la tecnología de materiales y la biología se unan para prolongar la vida y mejorar su calidad.
La nueva ola de “vacunas” contra el colesterol: qué cambia con los fármacos que apagan el PCSK9 y quién podría beneficiarse en España
Una inyección cada pocos meses para mantener el colesterol LDL a raya suena a ciencia ficción, pero en consultas de cardiología ya se habla de ello como una opción real para pacientes seleccionados. La clave no es una vacuna clásica contra un virus, sino una estrategia de silenciamiento génico que reduce de forma sostenida una diana muy concreta: la proteína PCSK9, implicada en la eliminación del colesterol “malo” de la sangre.En los últimos meses, la conversación ha vuelto a cobrar fuerza por la expansión de programas hospitalarios y por la publicación continuada de datos de seguimiento que consolidan su perfil: descensos del LDL de alrededor del 50% con pautas muy espaciadas, lo que puede mejorar la adherencia en personas con alto riesgo cardiovascular. “No sustituye al estilo de vida ni desplaza a las estatinas, pero abre una vía para quienes no llegan a objetivos o no toleran determinadas dosis”, resume la cardióloga clínica Marta Requena (Hospital público en Madrid), en declaraciones a este medio.¿Qué hay detrás de esta “vacuna del colesterol”? El término se ha popularizado para referirse a terapias de administración intermitente que actúan durante meses, pero el mecanismo es distinto al de una inmunización. En el caso de los inhibidores de PCSK9, existen dos grandes familias: los anticuerpos monoclonales, que se inyectan cada 2–4 semanas, y el ARN interferente (siRNA), que reduce la producción hepática de PCSK9 y permite pautas más separadas (habitualmente cada 6 meses tras dosis iniciales). Ambas persiguen el mismo objetivo: que el hígado recicle más receptores LDL y retire más colesterol de la sangre.El interés clínico se entiende al mirar los números. En España, las enfermedades cardiovasculares siguen entre las principales causas de mortalidad, y el LDL es un factor causal bien establecido. Las guías europeas de cardiología y aterosclerosis enfatizan objetivos cada vez más estrictos en prevención secundaria (personas que ya han sufrido infarto, ictus o tienen enfermedad arterial periférica). Para una parte de estos pacientes, incluso con estatinas potentes y ezetimiba, alcanzar metas puede ser difícil. En ese contexto, las terapias dirigidas a PCSK9 se consideran un escalón adicional con evidencia sólida de reducción de eventos cardiovasculares en poblaciones de alto riesgo.La novedad práctica no es solo el “cuánto” baja el LDL, sino el “cómo” se sostiene. La adherencia a tratamientos diarios es un reto conocido: olvidos, efectos secundarios, interacciones y fatiga terapéutica. Una pauta semestral, supervisada en el sistema sanitario, puede ayudar a mantener el control lipídico sin depender de la rutina diaria. “Cuando el paciente tiene múltiples fármacos y comorbilidades, simplificar pautas puede marcar diferencias reales”, explica el farmacéutico hospitalario Javier Llorente (Cataluña). “Aun así, la selección es clave: hablamos de tratamientos de alto impacto clínico, pero también de alto coste que deben priorizarse donde más beneficio aportan”.¿Quién podría beneficiarse? De forma general, los perfiles más citados son: pacientes en prevención secundaria que no alcanzan objetivos pese a terapia máxima tolerada; personas con hipercolesterolemia familiar (especialmente si hay antecedentes de enfermedad precoz); y casos con intolerancia documentada a estatinas o efectos adversos que impiden dosis eficaces. La decisión se individualiza y suele pasar por unidades de lípidos o cardiología, con criterios de financiación que pueden variar entre comunidades autónomas y hospitales.En seguridad, los datos acumulados describen un perfil favorable, con reacciones en el lugar de inyección y efectos generalmente leves en la mayoría de pacientes. Aun así, los expertos recuerdan que ninguna intervención es “mágica”: el LDL es un marcador central, pero el riesgo cardiovascular depende también de presión arterial, diabetes, tabaquismo, peso, sueño y actividad física. En paralelo, la dieta sigue siendo un pilar. Reducir ultraprocesados, mejorar la calidad de grasas (más aceite de oliva virgen extra, frutos secos y pescado azul) y aumentar fibra (legumbres, verduras, cereales integrales) sigue siendo una recomendación transversal.El debate social alrededor de estas terapias también toca un punto sensible: la percepción de que una inyección puede “compensar” hábitos poco saludables. Los especialistas insisten en lo contrario. “Una terapia potente permite reducir riesgo residual, pero no borra el daño del tabaco o el sedentarismo. Es un complemento, no un permiso”, subraya Requena. En ese sentido, algunos programas de prevención están integrando la prescripción farmacológica con intervenciones estructuradas en nutrición, ejercicio y apoyo para dejar de fumar.Mirando a 2026, el foco estará en dos cuestiones: el acceso equitativo y la evaluación coste-efectividad en vida real. La evidencia clínica es robusta, pero el sistema necesita asegurar que los pacientes que más lo necesitan lleguen a estas opciones sin demoras, y que el seguimiento incluya resultados duros (infartos, ictus, ingresos) además de cifras de LDL. La “vacuna del colesterol” no es un eslogan vacío, pero tampoco una solución universal: es una herramienta más, cada vez más sofisticada, en la lucha contra una de las amenazas silenciosas más persistentes de la salud pública.
La nueva “receta social” llega a más centros de salud: caminar en grupo y talleres contra la soledad para mejorar bienestar y sueño
La soledad no duele solo en el ánimo: cada vez hay más evidencia de que también se cuela en el sueño, la adherencia a hábitos saludables y el riesgo de empeorar enfermedades crónicas. Por eso, la llamada prescripción social —derivar desde Atención Primaria a actividades comunitarias— está ganando terreno en España con un enfoque más sistemático: paseos guiados, grupos de apoyo, talleres de cocina saludable y programas culturales que se “recetan” como complemento a la intervención clínica.Varios servicios autonómicos de salud están reforzando estas derivaciones con circuitos más claros entre centros de salud, ayuntamientos y entidades del tercer sector. La idea es sencilla: si un paciente consulta por insomnio, ansiedad leve, sedentarismo o aislamiento, el profesional puede ofrecer —además de las recomendaciones habituales— una derivación estructurada a recursos del barrio. El objetivo no es sustituir tratamientos, sino mejorar determinantes que a menudo impiden que funcionen: falta de red social, rutinas desordenadas o ausencia de actividad física.En los últimos meses, sociedades científicas vinculadas a la Atención Primaria y la Salud Pública han insistido en que el abordaje comunitario puede ser especialmente útil en perfiles de mayores que viven solos, cuidadores con sobrecarga y personas con síntomas depresivos subclínicos. También se está utilizando en pacientes con diabetes tipo 2 o hipertensión con dificultades para mantener cambios de estilo de vida: caminar en grupo y aprender a planificar menús sencillos, por ejemplo, suele mejorar la continuidad frente a la recomendación aislada en consulta.Los datos que impulsan este movimiento no son nuevos, pero sí más consistentes. Revisiones recientes en salud pública han asociado la participación regular en actividades comunitarias con mejoras modestas pero relevantes en bienestar percibido, reducción de la sensación de soledad y aumento de la actividad física semanal. Además, algunos programas reportan una caída de la demanda reiterada por motivos inespecíficos (como malestar general o problemas de sueño) cuando se aborda el aislamiento. La clave, señalan los expertos, es el diseño: actividades accesibles, cercanas, con horarios realistas y acompañamiento inicial para vencer la “primera barrera” de asistir.“La consulta detecta el síntoma, pero muchas veces el origen está fuera: rutinas, vínculos, entorno. La prescripción social nos permite actuar sobre eso con herramientas concretas”, explica María López, médica de familia en un centro de salud urbano de Madrid, que participa en un programa piloto de derivación a caminatas comunitarias y talleres de higiene del sueño. “No es magia: funciona mejor cuando hay seguimiento y cuando el paciente siente que no va solo el primer día”, añade.En paralelo, ayuntamientos y redes comunitarias están adaptando su oferta para que sea “prescribible”: grupos de paseo con monitor, actividades de intensidad progresiva, clubes de lectura orientados a mayores o espacios de cocina donde se trabaja desde la compra hasta el plato final. En nutrición, la tendencia se orienta a lo práctico: talleres de batch cooking (cocina por tandas) y educación alimentaria centrada en presupuesto, legumbres, verduras de temporada y reducción de ultraprocesados, sin discursos culpabilizadores. El foco es aumentar la adherencia a largo plazo, algo especialmente relevante en épocas como el invierno, cuando el sedentarismo y el aislamiento suelen aumentar.La innovación no está solo en la idea, sino en la medición. Algunos centros están incorporando cuestionarios breves de soledad y bienestar, y registran la asistencia a actividades comunitarias como parte del plan de cuidados. También se ensayan modelos con figuras de enlace —a veces denominadas “agentes comunitarios” o “enfermería comunitaria de enlace”— que ayudan a elegir la actividad adecuada y resuelven barreras logísticas (horarios, transporte, coste).“Cuando hablamos de salud, hablamos de biología, pero también de conducta y de contexto. La prescripción social es una forma ordenada de conectar a la persona con recursos que ya existían, pero a los que no llegaba”, señala Javier Martín, psicólogo de la salud y colaborador en un proyecto local de prevención de soledad no deseada. “El beneficio más visible suele ser el ánimo, pero también vemos cambios en sueño, motivación para moverse y sensación de control”, apunta.Los límites, sin embargo, son claros. Expertos en gestión sanitaria recuerdan que no basta con “recetar” una actividad si no existe oferta suficiente o si está saturada. La equidad es el gran reto: barrios con menos recursos comunitarios o con población dispersa pueden quedarse atrás. Además, se insiste en que la prescripción social debe convivir con la atención clínica: en casos de depresión moderada o riesgo suicida, por ejemplo, no es una alternativa al tratamiento especializado.Con todo, el impulso actual refleja un cambio de paradigma: entender que mejorar salud y longevidad no depende solo de fármacos o pruebas diagnósticas, sino de crear condiciones para sostener hábitos. En un momento en que el sistema sanitario busca fórmulas para aliviar presión asistencial sin perder calidad, la prescripción social se perfila como una herramienta pragmática: más comunidad, más movimiento y más apoyo para que el bienestar no sea un consejo, sino una rutina posible.
La nueva generación de vacunas intranasales contra la gripe avanza en Europa: más cómodas y con foco en frenar el contagio
Pinchazo o espray. En pleno pico invernal y con las urgencias tensionadas por infecciones respiratorias, una idea vuelve a ganar fuerza en laboratorios y hospitales europeos: vacunas intranasales que se administran como un aerosol y buscan no solo evitar la enfermedad grave, sino también reducir la transmisión al reforzar la inmunidad en la mucosa de la nariz, la puerta de entrada habitual del virus de la gripe.La actualidad llega de la mano de varios programas de investigación y ensayos que, según fuentes del ámbito regulatorio y clínico, están empujando a una “segunda ola” de candidatos intranasales con tecnologías más precisas que las de generaciones anteriores. El objetivo es ambicioso: mejorar la aceptación de la vacunación en población reticente a las agujas y, al mismo tiempo, potenciar la respuesta inmune local en vías respiratorias, donde se inicia la infección. En un contexto en el que los sistemas sanitarios buscan herramientas preventivas más eficientes, la vía intranasal se perfila como una alternativa con potencial impacto poblacional.La lógica biológica es clara. Las vacunas intramusculares tradicionales generan una buena respuesta sistémica (anticuerpos en sangre), eficaz para disminuir complicaciones, hospitalizaciones y mortalidad. Sin embargo, los virus respiratorios se replican primero en la mucosa nasal. Por eso, cada vez se habla más de inmunidad mucosal, especialmente de anticuerpos IgA y de células inmunes residentes que actúan en el propio epitelio respiratorio. “Si logramos una respuesta robusta en la mucosa, el virus lo tiene más difícil para establecerse y multiplicarse; eso puede traducirse en menos contagios”, explica la inmunóloga clínica María Sanz, del entorno hospitalario madrileño, en declaraciones a este medio.En Europa ya existe experiencia con formulaciones nasales en población pediátrica en algunos países, pero la nueva generación apunta a ampliar perfiles: adultos, mayores y personas con comorbilidades, segmentos donde la eficacia y la seguridad deben demostrarse con especial rigor. Además, los desarrolladores intentan resolver dos retos históricos: la consistencia de la respuesta inmune (que puede variar según la técnica de administración o el estado de la mucosa) y la estabilidad del producto.Los equipos que lideran estos proyectos combinan plataformas diversas: vectores virales atenuados, proteínas recombinantes con adyuvantes diseñados para mucosa y, en algunos casos, formulaciones que se inspiran en la rapidez de actualización de las tecnologías de ARN, aunque adaptadas a la vía nasal. El mensaje común es que la administración sin aguja podría facilitar campañas masivas, reducir barreras logísticas y mejorar la experiencia del paciente. “La comodidad importa: en salud pública, cada punto porcentual de cobertura cuenta”, resume Javier Molina, farmacéutico y experto en políticas del medicamento, que subraya que el impacto real dependerá de resultados comparativos frente a las vacunas actuales.El interés no es solo clínico, también económico y organizativo. En temporadas con circulación intensa de virus, la gripe sigue siendo una causa relevante de bajas laborales, complicaciones en población vulnerable y presión sobre atención primaria. Distintos informes de organismos europeos de vigilancia epidemiológica recuerdan que la vacunación antigripal reduce la carga de enfermedad, pero la efectividad varía cada año por la adecuación de cepas y por el estado inmunitario de cada grupo. En ese escenario, una vacuna que además pueda disminuir la transmisión tendría un valor añadido para residencias, hospitales y entornos donde los brotes son difíciles de contener.Ahora bien, los expertos piden prudencia. La vía intranasal plantea preguntas específicas: ¿cómo se comporta en personas con rinitis crónica o con uso frecuente de descongestionantes? ¿Qué ocurre si hay infección respiratoria concomitante en el momento de la vacunación? ¿Cómo se mide de forma estandarizada la inmunidad mucosal para comparar estudios? Y, sobre todo, ¿qué perfil de seguridad se observa en grandes cohortes? Aunque la mayoría de candidatos actuales se diseñan con estándares exigentes, la evaluación regulatoria debe contemplar efectos locales (irritación, epistaxis) y la duración de la protección.En España, profesionales de atención primaria consultados señalan un posible efecto positivo adicional: mejor adherencia en personas con fobia a agujas y en campañas comunitarias. “Hay pacientes que se vacunarían si fuese un espray; no es una anécdota, lo vemos cada temporada”, comenta Sanz. Aun así, matiza que la comunicación será clave para evitar falsas expectativas: una vacuna intranasal no sustituye automáticamente a las actuales, sino que podría convertirse en una herramienta más, con indicaciones concretas según edad y riesgo.El calendario es el gran interrogante. Aunque algunos candidatos avanzan en fases clínicas, la llegada a consultas depende de resultados sólidos, fabricación a gran escala y autorizaciones. Mientras tanto, los especialistas recuerdan que las medidas que ya funcionan siguen siendo relevantes: vacunación en grupos recomendados, higiene de manos, ventilación en interiores y quedarse en casa si hay fiebre o síntomas intensos. La innovación, dicen, es prometedora, pero la prevención cotidiana continúa siendo el primer eslabón.Si la próxima temporada trae novedades, lo importante será discernir qué aporta cada formulación: protección frente a enfermedad grave, duración, facilidad de distribución y potencial para cortar cadenas de contagio. La nariz podría convertirse en el nuevo frente de la vacunación antigripal, pero el veredicto final lo dictarán los datos y la experiencia en el mundo real.
Un análisis de sangre promete detectar el alzhéimer años antes: qué se sabe y cuándo llegará a la sanidad pública
La idea de anticiparse al alzhéimer antes de que aparezcan los olvidos persistentes lleva décadas persiguiéndose. Ahora, una nueva generación de análisis de sangre está acercando esa posibilidad a la consulta de Atención Primaria: pruebas capaces de detectar cambios biológicos asociados a la enfermedad varios años antes de los síntomas. El avance suena a revolución, pero también abre un debate urgente sobre a quién se debe hacer, con qué garantías y qué ocurre cuando el resultado es “positivo” sin que exista aún una cura definitiva.En los últimos meses, varios grupos de investigación y hospitales europeos han presentado resultados en los que la medición en sangre de proteínas vinculadas a la neurodegeneración —especialmente p-tau (tau fosforilada) y la relación con marcadores como beta-amiloide— logra una precisión alta para identificar personas con cambios compatibles con alzhéimer. Estas señales, hasta hace poco, se confirmaban sobre todo con punción lumbar (líquido cefalorraquídeo) o con PET (tomografía por emisión de positrones), técnicas más invasivas o costosas y con acceso desigual según la comunidad autónoma.La clave es que el alzhéimer no comienza cuando alguien se pierde en un barrio conocido, sino mucho antes. Se estima que los depósitos de amiloide y otras alteraciones pueden acumularse durante 10 a 20 años antes de que el deterioro cognitivo sea evidente. Por eso, una herramienta barata y escalable como un análisis de sangre podría cambiar el enfoque: pasar de “confirmar” un diagnóstico cuando el daño está avanzado a estratificar el riesgo y actuar temprano, con seguimiento, cambios de estilo de vida y, cuando esté indicado, terapias modificadoras de la enfermedad.En España, el interés es creciente. Unidades de memoria de hospitales públicos y privados están empezando a incorporar estos biomarcadores en circuitos de investigación y en casos seleccionados de práctica clínica. Sin embargo, la adopción generalizada todavía requiere pasos claros: validación en población real (no solo en cohortes altamente seleccionadas), estándares de laboratorio, puntos de corte, y formación de profesionales para comunicar resultados complejos sin alarmismo.“Estamos ante una herramienta muy prometedora, pero no es un test de ‘sí o no’ para toda la población”, explica la neuróloga Dra. Laura Jiménez, especialista en trastornos cognitivos en un hospital universitario de Madrid. “Su mayor utilidad hoy es en personas con quejas de memoria o deterioro leve, para orientar el diagnóstico y decidir quién se beneficia de pruebas confirmatorias o de un seguimiento más estrecho”.La cuestión ética es central. Un resultado compatible con patología de alzhéimer en sangre no equivale a un destino inevitable, especialmente si la persona está asintomática. Además, el impacto psicológico puede ser considerable. “Necesitamos protocolos de consejo pre y post prueba, como ocurre en genética: explicar qué significa, qué no significa y qué opciones reales hay”, señala el psicólogo clínico Álvaro Sánchez, que trabaja con familias en procesos de diagnóstico de demencia. “Para algunas personas, saberlo puede ayudar a planificar y reducir incertidumbre; para otras, puede ser una carga si no hay un plan de acción”.¿Qué beneficios prácticos podría aportar a corto plazo? Primero, acelerar el diagnóstico en consultas saturadas, reduciendo el peregrinaje por pruebas. Segundo, mejorar la selección de pacientes para ensayos clínicos y para terapias emergentes. Y tercero, abrir la puerta a una prevención más personalizada: control estricto de hipertensión, diabetes, colesterol, mejora del sueño, tratamiento de la depresión, ejercicio y dieta, factores que se asocian con menor riesgo o progresión más lenta en distintos estudios epidemiológicos.Pero también hay límites que conviene subrayar. Los biomarcadores no sustituyen la evaluación clínica: historia, exploración neurológica y pruebas neuropsicológicas siguen siendo el núcleo del diagnóstico. Además, la precisión de un test depende del contexto: en población general de bajo riesgo, incluso una prueba muy buena puede generar falsos positivos. Por eso, los expertos insisten en que la implementación debe ser gradual y basada en indicaciones claras.Desde el punto de vista del sistema sanitario, la pregunta es cuándo llegará a la sanidad pública como herramienta rutinaria. Fuentes del ámbito hospitalario apuntan a que el despliegue podría empezar por unidades de memoria y neurología, con derivación desde Atención Primaria, antes de considerar un uso más amplio. La evaluación de coste-efectividad será determinante: un análisis de sangre puede abaratar el proceso diagnóstico, pero también puede aumentar la demanda de confirmaciones (PET o punción lumbar) si se usa sin filtros.En paralelo, la investigación continúa afinando paneles combinados que integran biomarcadores de alzhéimer con otros de neurodegeneración y daño axonal (como neurofilamento ligero), buscando no solo detectar, sino predecir velocidad de progresión y respuesta a tratamientos. Si estas herramientas se consolidan, la medicina de precisión en neurología podría dar un salto similar al que ya se ha visto en oncología, aunque con un reto añadido: el cerebro y sus enfermedades siguen siendo uno de los territorios más complejos de la biomedicina.Por ahora, el mensaje útil para la población es prudente: no se trata de correr a hacerse un test por cuenta propia, sino de consultar si hay síntomas o antecedentes y exigir un abordaje integral. El futuro apunta a diagnósticos más tempranos y menos invasivos, pero la verdadera innovación será que cada resultado venga acompañado de un plan clínico y de bienestar realista, con seguimiento, apoyo emocional y decisiones compartidas.
La nueva generación de análisis de sangre promete detectar el riesgo cardiometabólico años antes: qué mide y a quién le conviene
Un pinchazo en el brazo y, en pocos días, un mapa más fino del riesgo de infarto, diabetes tipo 2 o hígado graso que el que ofrecen las analíticas tradicionales. Esa es la promesa de la nueva hornada de pruebas sanguíneas avanzadas —más completas y cada vez más accesibles— que están entrando en consultas de medicina preventiva y unidades de cardiología en España. La novedad no es solo “más parámetros”, sino biomarcadores que captan inflamación crónica de bajo grado, resistencia a la insulina y carga aterogénica antes de que aparezcan síntomas.En los últimos meses, varias sociedades científicas europeas han insistido en que el riesgo cardiometabólico se gesta durante años y que la prevención debe empezar antes, especialmente en personas con sobrepeso, antecedentes familiares o sedentarismo. En ese contexto, algunos hospitales y clínicas están incorporando perfiles que combinan lípidos “clásicos” con marcadores emergentes como ApoB, Lp(a), hs-CRP, HbA1c, insulina en ayunas, HOMA-IR y, en determinados casos, índices de hígado graso basados en enzimas hepáticas y triglicéridos.¿Qué aportan frente a un “colesterol total” y poco más? Para empezar, afinan el riesgo real. La apolipoproteína B (ApoB) estima el número de partículas aterogénicas (las que pueden penetrar en la pared arterial), mientras que la lipoproteína(a) [Lp(a)] es un factor fuertemente influido por la genética y asociado a enfermedad cardiovascular prematura. “Dos personas con LDL parecido pueden tener un riesgo muy distinto si una tiene ApoB alta o Lp(a) elevada. Ahí es donde estas pruebas cambian la conversación”, explica la cardióloga Marta Roldán, especializada en prevención cardiovascular.Otro eje es la inflamación. La proteína C reactiva ultrasensible (hs-CRP) no diagnostica por sí sola, pero ayuda a identificar inflamación sistémica persistente, vinculada a aterosclerosis y a peor pronóstico metabólico. Y en el terreno de la glucosa, la HbA1c capta la media de glucemia de los últimos meses; sumarla a insulina basal y cálculos como HOMA-IR puede señalar resistencia a la insulina cuando la glucosa en ayunas aún “sale normal”. “Vemos a menudo perfiles en los que el azúcar está en rango, pero la insulina está disparada: es el preludio de problemas”, apunta el endocrinólogo Javier Leal.Los defensores de estos paneles subrayan que no se trata de medicalizar a personas sanas, sino de personalizar la prevención y priorizar cambios de estilo de vida con más precisión. Por ejemplo, una Lp(a) alta no se corrige con dieta, pero sí puede justificar un control más estrecho de otros factores (presión arterial, LDL, tabaquismo) y, en casos seleccionados, tratamientos hipolipemiantes más intensivos. En cambio, una resistencia a la insulina detectada temprano puede responder de forma notable a una estrategia combinada de fuerza, caminatas tras las comidas, sueño suficiente y ajuste de la calidad de hidratos.Ahora bien, el auge de estas analíticas también trae preguntas: ¿a quién conviene realmente? En general, los expertos coinciden en que son más útiles en personas con historia familiar de enfermedad cardiovascular precoz, hipertensión, obesidad abdominal, hígado graso, síndrome de ovario poliquístico, diabetes gestacional previa o resultados “fronterizos” en controles habituales. También pueden aclarar dudas cuando el riesgo calculado por tablas estándar no encaja con la realidad clínica (por ejemplo, alguien joven con varios factores subclínicos).El punto delicado es evitar el “más es mejor” sin criterio. La interpretación exige contexto: una hs-CRP puede subir por una infección reciente o por un entrenamiento muy intenso; y algunos marcadores varían según medicación, ciclo menstrual o incluso la hora del día. “La clave es que el paciente no compre un paquete de laboratorio y se autodiagnostique. Un biomarcador aislado no es una sentencia; es una pieza del puzle”, advierte Roldán. Leal coincide: “A veces el valor está en repetir la medición, ver tendencia y cruzarla con hábitos, composición corporal y presión arterial”.En España, el coste es otro factor. Un perfil básico ampliado puede rondar desde decenas hasta más de cien euros, y los paneles más completos se encarecen. Algunas pruebas están cubiertas por el sistema público cuando hay indicación clínica; otras se solicitan en el ámbito privado. En cualquier caso, los especialistas recomiendan priorizar lo que tiene más impacto: tensión arterial, perfil lipídico completo, glucosa/HbA1c y, si hay antecedentes o dudas, añadir ApoB y Lp(a) por su valor discriminativo.¿Qué puede hacer un ciudadano si se plantea estas pruebas? Primero, revisar antecedentes familiares (infartos o ictus en varones antes de 55 años o mujeres antes de 65), medir perímetro de cintura y presión arterial, y valorar con su médico un plan. Segundo, si se realiza la analítica, pedir una explicación clara de objetivos: qué se busca, qué umbrales importan y qué cambios se proponen. Y tercero, recordar que la tecnología no sustituye lo básico: actividad física regular (especialmente fuerza), alimentación rica en fibra y proteínas de calidad, sueño y gestión del estrés.El interés por la longevidad saludable está acelerando la adopción de herramientas más finas para detectar riesgo temprano. Bien usadas, estas analíticas pueden ser una brújula útil. Mal usadas, pueden convertirse en ruido, ansiedad y gasto. El reto para 2026, según coinciden los clínicos, será integrar estos biomarcadores en circuitos asistenciales con criterios claros y mensajes comprensibles, para que el dato se traduzca en salud y no solo en números.
La nueva proteína ‘sensor’ que podría detectar infartos horas antes: así funciona el avance que promete cambiar las urgencias cardiacas
Un análisis de sangre ultrarrápido podría anticipar un infarto antes de que el daño sea irreversible. Esa es la promesa detrás de una nueva generación de biomarcadores “sensores”, proteínas que se alteran en los primeros minutos de estrés cardíaco y que, combinadas con inteligencia artificial, podrían avisar con horas de margen a los equipos de urgencias. En un momento en el que la cardiopatía isquémica sigue siendo una de las principales causas de muerte en el mundo, el enfoque apunta a un objetivo claro: diagnosticar antes, tratar antes y salvar más miocardio. El punto de partida es una realidad clínica incómoda: hoy se depende en gran medida de la troponina, un marcador excelente para confirmar daño cardíaco, pero que puede tardar en elevarse lo suficiente como para detectarse en fases muy tempranas. Y en cardiología, el tiempo no es un eslogan: cada minuto sin flujo sanguíneo aumenta el riesgo de muerte y de insuficiencia cardiaca posterior. Investigadores de varios grupos académicos y hospitales universitarios están explorando proteínas que reflejan isquemia incipiente (falta de riego) incluso antes de que las células mueran. Entre las más discutidas en los últimos meses en congresos clínicos y publicaciones preprint destacan firmas relacionadas con inflamación vascular, estrés oxidativo y metabolismo energético del corazón. El objetivo: construir un “panel” que detecte el peligro cuando el electrocardiograma todavía es ambiguo y la troponina aún no se ha disparado. En este nuevo enfoque, el protagonista no es una única molécula milagrosa, sino un conjunto de señales biológicas combinadas en modelos estadísticos. En la práctica, el sistema funciona como un semáforo de riesgo: a partir de una pequeña muestra de sangre, un dispositivo de laboratorio o de punto de atención (POCT) cuantifica varios marcadores y un algoritmo devuelve una probabilidad de evento agudo. La ambición es que el resultado llegue en menos de 15–20 minutos, algo especialmente valioso en ambulancias, urgencias saturadas o centros sin acceso inmediato a cardiología intervencionista. “La troponina es fantástica para confirmar lesión, pero nuestro desafío es detectar el sufrimiento del corazón antes de la lesión”, explica a este medio la cardióloga clínica Marta Ríos (Hospital universitario europeo), que investiga herramientas de estratificación de riesgo. “Si podemos identificar a quienes están en fase de isquemia temprana, se abren ventanas terapéuticas más amplias: desde optimizar antiagregación y anticoagulación hasta decidir antes el traslado a hemodinámica”. La innovación no se limita al biomarcador. La otra pieza clave es la integración con datos que ya existen en urgencias: edad, antecedentes, síntomas, constantes vitales y patrones del ECG. En estudios piloto de varios centros, la combinación de paneles proteicos y modelos de aprendizaje automático está mostrando una mejora en la clasificación temprana frente a escalas clínicas tradicionales cuando el cuadro no es “de libro”. Esto es relevante porque un porcentaje significativo de infartos se presenta con síntomas atípicos: fatiga intensa, disnea, náuseas o dolor difuso, especialmente en mujeres y personas mayores. Ahora bien, los expertos advierten: no hay una “prueba definitiva” lista para sustituir los protocolos actuales. Los ensayos en vida real deben demostrar no solo precisión, sino también impacto clínico: menos tiempo hasta la angioplastia, menos ingresos innecesarios, menos eventos adversos y coste-efectividad. “La medicina de urgencias necesita herramientas robustas, no solo prometedoras. Hay que evaluar falsos positivos, sesgos por edad o comorbilidades y la estabilidad de las proteínas en muestras reales”, apunta el bioquímico clínico Alejandro Sanz, especializado en diagnóstico hospitalario. Si el desarrollo progresa, el cambio podría ser profundo: un circuito en el que el paciente con dolor torácico no espere horas para repetir analíticas, sino que reciba una estratificación inmediata. Esto también podría ayudar a liberar camas y recursos, un punto crítico en invierno, cuando aumentan las urgencias respiratorias y la presión asistencial. La noticia llega además en un contexto de prevención que suele olvidarse cuando hablamos de tecnología: el mejor infarto es el que no ocurre. Los cardiólogos insisten en que dejar de fumar, controlar la presión arterial, optimizar el colesterol LDL, dormir bien y mantener actividad física regular sigue siendo la base. Aun así, cuando el evento aparece, disponer de minutos extra puede marcar la diferencia entre volver a casa con una cicatriz mínima o vivir con una insuficiencia cardiaca crónica. El próximo paso será ver estos paneles “sensor” en estudios multicéntricos más grandes y en escenarios exigentes: ambulancias, hospitales comarcales y urgencias con alta rotación. Si superan esa prueba, podríamos estar ante una de las mejoras más concretas en longevidad saludable de la década: no solo vivir más, sino vivir con un corazón más fuerte después de un susto.
Una “e‑nariz” con IA promete detectar insuficiencia renal en minutos: el nuevo test de aliento que podría cambiar la prevención
Un soplido puede decir más que un análisis de sangre. Investigadores europeos han presentado un prototipo de “nariz electrónica” (e‑nariz) apoyada por inteligencia artificial capaz de identificar, en cuestión de minutos, patrones en el aliento asociados a enfermedad renal crónica (ERC). El objetivo: adelantar el diagnóstico y mejorar el seguimiento de millones de personas que conviven con una patología silenciosa y, a menudo, detectada demasiado tarde. La idea parte de un hecho conocido en nefrología: cuando los riñones pierden capacidad de filtrar, se acumulan compuestos volátiles que pueden liberarse por la respiración. Entre ellos, ciertos perfiles de compuestos orgánicos volátiles (VOCs) y derivados nitrogenados. La novedad no es que existan, sino la posibilidad de leer esa “huella química” con sensores portátiles y algoritmos, sin agujas, sin laboratorios y con un resultado rápido que pueda usarse en atención primaria. El dispositivo combina un array de sensores (materiales sensibles a VOCs en concentraciones muy bajas) con modelos de aprendizaje automático entrenados para distinguir señales complejas. En pruebas preliminares, el sistema habría logrado diferenciar a pacientes con ERC de controles sanos y, además, detectar cambios compatibles con empeoramiento clínico. Los datos se han compartido en un informe técnico y en presentaciones recientes en el circuito científico europeo, mientras los equipos preparan validaciones más amplias en hospitales. Por qué importa ahora. La ERC afecta a más de 850 millones de personas en el mundo, según estimaciones ampliamente citadas en salud pública, y su prevalencia crece de la mano de la diabetes tipo 2, la hipertensión y el envejecimiento. En muchos casos, los síntomas aparecen cuando el daño ya es significativo. De ahí que las guías insistan en el cribado de poblaciones de riesgo mediante creatinina, eGFR y albuminuria. El problema: no siempre se llega a tiempo ni con la frecuencia necesaria, especialmente fuera de grandes centros. “La promesa de un test de aliento es doble: accesibilidad y repetición”, explica la nefróloga Marta Ríos (Hospital Universitario, consultada para este medio), que no participa en el desarrollo. “Si un paciente pudiera controlarse con más frecuencia y de forma no invasiva, podríamos ajustar tratamientos y hábitos antes de que el deterioro sea irreversible. Pero la clave será demostrar precisión clínica y evitar falsos positivos”. En paralelo, agencias y organismos como la European Medicines Agency (EMA) y la U.S. Food and Drug Administration (FDA) llevan años afinando criterios para tecnologías médicas basadas en IA: no basta con un algoritmo que “acierte” en un conjunto pequeño; hace falta validación externa, diversidad de pacientes, trazabilidad, control de sesgos y evidencia de utilidad real en la práctica. ¿Cómo funcionaría en la vida real? El plan, según los investigadores, es integrar la e‑nariz en circuitos de cribado y seguimiento: centros de salud, farmacias con cabina de telemedicina o unidades móviles. El paciente soplaría durante unos segundos; el dispositivo analizaría el perfil de VOCs y generaría un indicador de riesgo. Ante un resultado sospechoso, se derivaría a pruebas estándar. En seguimiento, podría ayudar a identificar tendencias (mejora o empeoramiento) junto a datos de presión arterial, peso y glucosa. Los expertos insisten en que no sustituirá a la analítica: sería una herramienta de triage y monitorización, especialmente útil donde las extracciones son menos accesibles o donde se busca un control más frecuente sin sobrecargar laboratorios. También se investiga su utilidad para distinguir ERC de otras condiciones que pueden alterar el aliento, como infecciones respiratorias, cambios dietéticos o ciertos fármacos. La noticia llega en un momento de efervescencia para el diagnóstico no invasivo. En los últimos años han avanzado sensores de piel, parches de sudor, análisis de voz y pruebas basadas en lágrimas o saliva. Pero el aliento tiene una ventaja: es una muestra fácil, rápida y potencialmente rica en información metabólica. El desafío es que está influido por múltiples factores: hidratación, ayuno, alcohol, tabaco, microbiota oral y hasta el enjuague bucal. Por eso, los ensayos clínicos deberán estandarizar condiciones y demostrar que la señal renal se mantiene estable. Qué puedes hacer hoy si te preocupa tu salud renal. Los especialistas recuerdan que las herramientas más efectivas siguen siendo sencillas: controlar la presión arterial, mantener una glucemia en rango si hay diabetes, evitar el abuso de antiinflamatorios sin supervisión, revisar suplementos “detox” y priorizar una dieta con sal moderada y proteína ajustada a necesidades. Y, si perteneces a un grupo de riesgo (diabetes, hipertensión, obesidad, antecedentes familiares), pedir a tu médico un control con eGFR y albuminuria. La e‑nariz con IA aún está en la fase en la que la ciencia se convierte en producto: necesita estudios multicéntricos, aprobación regulatoria y demostrar impacto en salud. Pero si supera esas barreras, podría abrir una puerta potente: que el diagnóstico temprano de la insuficiencia renal deje de depender tanto del calendario de extracciones y empiece, literalmente, con una respiración.
El “día perfecto” para la vacuna: una nueva IA promete predecir cuándo tu sistema inmune responde mejor
No todas las vacunas funcionan igual en todas las personas… y ahora la ciencia quiere afinar el calendario. Un grupo de investigadores ha presentado un enfoque basado en inteligencia artificial y datos del reloj biológico que busca predecir cuál es el mejor momento (hora y día) para vacunarse y lograr una respuesta inmune más robusta, especialmente en adultos mayores y personas con inmunidad debilitada. La idea: transformar la vacunación en una intervención más personalizada, sin cambiar la vacuna, sino el cuándo. El concepto se apoya en un fenómeno bien documentado: la inmunidad también sigue ritmos circadianos. Desde la liberación de cortisol hasta la actividad de células T y B, múltiples piezas del sistema inmune fluctúan a lo largo de 24 horas. En los últimos años, varios trabajos han observado que la hora de administración puede asociarse con variaciones en títulos de anticuerpos o marcadores de respuesta, aunque no siempre de forma uniforme y con diferencias según edad, sueño, estrés o comorbilidades. La novedad de este enfoque es la ambición de integrar, en un solo modelo, señales del mundo real: patrones de sueño, niveles de actividad, frecuencia cardiaca en reposo, temperatura periférica, variabilidad de la frecuencia cardiaca y registros clínicos básicos. En lugar de recomendar “por la mañana” o “por la tarde” para todo el mundo, la IA plantea un pronóstico individual: una ventana óptima para maximizar la probabilidad de una buena respuesta inmune y reducir la posibilidad de fatiga postvacunal intensa, cuando sea posible. “Sabemos que el sistema inmune no es constante; es dinámico y sensible al contexto”, explica la inmunóloga Akiko Iwasaki (Yale University), quien ha defendido en distintas intervenciones públicas la importancia de entender la inmunidad en condiciones reales. “La cuestión es si podemos convertir ese conocimiento en recomendaciones accionables sin crear barreras de acceso”, añade. Esa es, precisamente, una de las líneas rojas del debate: personalizar sin complicar. Para contextualizar, instituciones como los National Institutes of Health (NIH) y la European Medicines Agency (EMA) han impulsado en los últimos años la discusión sobre cómo incorporar evidencia del mundo real y biomarcadores digitales en investigación clínica, aunque la traslación a decisiones cotidianas de salud pública sigue siendo delicada. En vacunación, la prioridad continúa siendo la cobertura y la adherencia: ponérsela importa más que la hora. Pero los expertos admiten que, en colectivos de mayor riesgo, cualquier mejora marginal en respuesta puede ser valiosa. Un punto especialmente atractivo es la población mayor. Con la edad aparece la inmunosenescencia, un declive funcional del sistema inmune que reduce la eficacia de algunas vacunas. También se vuelve más frecuente la fragmentación del sueño y la alteración del ritmo circadiano. “Si lográramos identificar ventanas en las que el organismo está más ‘receptivo’, podríamos obtener una ventaja sin añadir dosis ni adyuvantes”, señala la geriatra e investigadora Linda P. Fried (Columbia University), en conversación con este medio sobre las estrategias de envejecimiento saludable. La propuesta, sin embargo, viene con advertencias. La evidencia sobre “cronovacunación” —vacunar en un momento concreto del día— es prometedora pero aún heterogénea. Factores como el tipo de vacuna (ARNm, subunidades, inactivadas), el antígeno, la historia inmunológica previa y la inflamación de base pueden alterar cualquier patrón. Por eso, los equipos que trabajan en estos modelos insisten en que la IA debe entrenarse con cohortes amplias, diversidad demográfica y métricas inmunológicas sólidas (anticuerpos neutralizantes, respuesta celular, duración de protección). Además, hay un reto ético y logístico: si una app recomienda a una persona vacunarse solo en una franja concreta, ¿se corre el riesgo de que posponga la vacunación y aumente su vulnerabilidad? En salud pública, una recomendación no puede convertirse en un freno. Por ello, varios epidemiólogos consultados proponen un enfoque gradual: ventanas “preferentes” para quien pueda elegir, sin que el mensaje eclipse lo esencial. “Si tienes acceso hoy, vacúnate hoy. Y si puedes elegir entre dos citas, entonces quizá la ciencia te ayude a decidir cuál conviene más”, resume un investigador de cronobiología de una universidad europea que pidió no ser citado por no estar autorizado a hablar en nombre de su institución. En la práctica, esta innovación podría aterrizar primero en entornos controlados: hospitales, residencias y programas de seguimiento de crónicos, donde ya se monitorizan variables y se puede evaluar la efectividad con rigor. También podría integrarse en campañas de gripe o refuerzos estacionales, probando si la programación optimizada mejora resultados en grupos con baja respuesta. El mensaje final es tan simple como potente: el futuro de la prevención quizá no dependa solo de qué intervención usamos, sino de cuándo la aplicamos. En un mundo donde llevamos sensores en la muñeca y datos en el móvil, la pregunta ya no es si podemos personalizar la salud, sino cómo hacerlo sin perder de vista la equidad. Si esta IA demuestra eficacia real, podría convertir una decisión rutinaria —elegir una cita— en una herramienta de longevidad práctica.
Científicos Revelan el Poder Saludable del ‘Polvo de Cristal’
Un grupo de científicos ha desarrollado un **novedoso suplemento conocido como ‘polvo de cristal’**, que promete revolucionar el cuidado de la salud mediante la limpieza del aire y el refuerzo del sistema inmunológico. Este suplemento, presentado en el reciente Congreso Internacional de Innovación Biomédica en Singapur, está formulado a partir de una mezcla de cuarzo ultrafino tratada especialmente. En el evento, Dr. Elaine Chen, científica principal del proyecto en el Instituto Tecnológico de Massachusetts (MIT), explicó que el **cristal de cuarzo** ha sido sujeto de numerosas investigaciones debido a sus propiedades purificantes. «El cuarzo es conocido por su capacidad para **neutralizar toxinas del aire** y al mismo tiempo, reforzar la barrera inmunológica del organismo», afirmó Chen. Una de las características más destacadas de este producto es que, tras un exhaustivo proceso de investigación y desarrollo, los científicos han logrado encontrar una manera de integrar los efectos beneficiosos del cuarzo en un **suplemento seguro y accesible** para el consumo humano. «Es una fusión de naturaleza y tecnología. Estamos combinando lo que la Tierra ofrece con innovación moderna para mejorar la calidad de vida», añadió el Dr. Kenji Watanabe, investigador involucrado en el proyecto. Durante pruebas clínicas recientes, el suplemento ha mostrado un **aumento significativo en la capacidad antioxidante** de los voluntarios, así como una mejora en la salud respiratoria. Asimismo, algunas empresas tecnológicas como **VitaHealth Innovations** están considerando la inclusión de este suplemento en su línea de productos de salud, lo que sugiere la potencial expansión del mismo en el mercado global. Sin embargo, los expertos también advierten sobre la necesidad de abordar ciertas consideraciones. La **Organización Mundial de la Salud (OMS)** ha señalado la importancia de realizar más estudios a largo plazo para comprender el impacto del polvo de cristal en la salud humana completamente, incluyendo posibles efectos secundarios y la interacción con otros suplementos y medicamentos. La comunidad científica se muestra cautelosamente optimista, afirmando que, aunque el polvo de cristal podría ser un hito en el camino hacia soluciones más naturales y efectivas, **será crucial asegurar un enfoque regulado y basado en evidencia para su uso**. «Este descubrimiento invita a considerar nuevas dimensiones en el combate contra las enfermedades respiratorias y el debilitamiento inmunológico», concluyó la Dra. Chen. Con un llamado a la colaboración entre **científicos, médicos y autoridades sanitarias** de todo el mundo, el polvo de cristal se perfila como un producto que no solo realza la salud individual, sino que también podría tener implicaciones positivas para el entorno medioambiental al promocionar entornos más limpios y saludables.
Revelan nueva técnica para revertir el envejecimiento celular con biomarcadores
Un grupo de científicos de la Universidad de Cambridge ha dado a conocer un innovador avance en la lucha contra el envejecimiento. La nueva técnica, que promete revolucionar los tratamientos actuales, se basa en el uso de biomarcadores avanzados para identificar y revertir el envejecimiento celular.El estudio, publicado recientemente en la revista Nature Biotechnology, detalla cómo los investigadores lograron revertir signos de envejecimiento en células humanas in vitro. El equipo, liderado por la doctora Emily Watson, se centró en la manipulación de cadenas específicas de ARN no codificantes, que desempeñan un papel crucial en el proceso de envejecimiento.La doctora Watson explicó que «El envejecimiento celular es un proceso complejo y multifacético, pero nuestra investigación se centra en un enfoque novedoso: los biomarcadores. Al dirigirnos a estos marcadores con precisión, hemos conseguido, no solo detener, sino también revertir el envejecimiento en células específicas».El equipo identificó varios biomarcadores que actúan como indicadores del estado de envejecimiento de las células. Mediante la alteración de estos marcadores, lograron rejuvenecer mitocondrias, aumentar la producción de energía celular y mejorar la reparación del ADN.Este enfoque diferencial podría aplicarse eventualmente a técnicas terapéuticas, ofreciendo nuevas esperanzas para enfermedades degenerativas relacionadas con la edad, como el Alzheimer y el Parkinson. Además, estas técnicas podrían ser aplicadas a nivel sistémico, previniendo múltiples patologías al mismo tiempo.Aunque los resultados son prometedores, los investigadores advierten que aún queda un largo camino antes de que estas técnicas puedan utilizarse clínicamente. «Esta es una pieza importante del rompecabezas, pero necesitamos más estudios y ensayos clínicos para entender completamente y controlar los riesgos potenciales», comentó el coautor del estudio, Dr. Michael Green.Mientras tanto, la comunidad científica observa con interés estos desarrollos, deseosa de adoptar nuevos métodos que podrían cambiar drásticamente las expectativas de vida y calidad de vida. La doctora Watson concluyó señalando que «Nuestro objetivo es, no solo extender la vida, sino también mejorar la salud general durante el envejecimiento».Este avance marca un hito en la biotecnología enfocada a la longevidad, brindando un rumbo prometedor hacia el envejecimiento saludable y sostenible. A medida que nos acercamos a la posibilidad de revertir el envejecimiento, las implicaciones para medicina preventiva y el bienestar social son incalculables y suponen un paso más hacia un futuro donde cada año de vida esté lleno de vitalidad y salud.
“Cerebro en un chip”: La Innovación que Promete Revolucionar el Diagnóstico de Enfermedades Neurológicas
Un equipo de científicos de la Universidad de California, en colaboración con el laboratorio biotecnológico NeuroTech Labs, ha desarrollado lo que denominan un “”, un dispositivo que promete transformar el diagnóstico y tratamiento de enfermedades neurológicas. Esta innovación podría marcar un punto de inflexión en la medicina moderna. El dispositivo, pequeño como una lenteja, está compuesto de un microchip lleno de neuronas vivas cultivadas a partir de células madre humanas. El chip imita las funciones básicas del cerebro humano, lo que permite a los investigadores observar cómo las células responden a diversos tratamientos y condiciones en tiempo real. La profesora Linda Nguyen, investigadora principal del estudio, explica: “Este dispositivo ofrece una plataforma sin precedentes para estudiar la actividad cerebral. Al observar cómo las neuronas interactúan entre sí y responden a diferentes estímulos, podemos obtener información clave sobre enfermedades neurodegenerativas como el Alzhéimer y el Párkinson”. El desarrollo de este dispositivo no solo representa un avance en el ámbito de la investigación científica, sino que también abre la puerta a posibilidades terapéuticas innovadoras. El “cerebro en un chip” permite evaluar el potencial y eficacia de nuevos fármacos con una rapidez incomparable en comparación con los ensayos clínicos tradicionales. Esto podría agilizar la aprobación de medicamentos y reducir el tiempo necesario para que lleguen al mercado. No obstante, este adelanto también plantea preguntas éticas sobre el uso de células humanas en el laboratorio. El Dr. Andrés Howard, bioeticista de la Universidad de Stanford, comenta: “Si bien estos avances son prometedores, debemos considerar cuidadosamente las implicaciones éticas y de seguridad de esta tecnología. Es esencial que se implemente un marco ético sólido para guiar su desarrollo y aplicación”. A medida que la ciencia y la tecnología continúan fusionándose, la evolución del “cerebro en un chip” invita a la reflexión sobre el futuro de la medicina neurológica. La capacidad de replicar y estudiar la actividad del cerebro humano en un entorno controlado podría ofrecer respuestas a preguntas largamente debatidas en la comunidad científica y, eventualmente, allanar el camino hacia tratamientos personalizados y efectivos para millones de pacientes en todo el mundo.
Innovador gel biotecnológico acelera la regeneración tisular en cirugías
Un revolucionario avance en el campo de la biotecnología médica promete cambiar el panorama de las intervenciones quirúrgicas. Científicos del Instituto Tecnológico de Massachusetts (MIT) han desarrollado un gel biotecnológico que podría acelerar de manera significativa el proceso de regeneración de tejidos en pacientes sometidos a cirugía. Este novedoso material, bautizado como RegenerGel, está compuesto por una mezcla de proteínas y nanopartículas que estimulan el crecimiento celular y mejoran la cicatrización. Se aplica directamente sobre la herida quirúrgica, formando una película protectora que promueve un entorno óptimo para la recuperación.Según el estudio publicado en la revista Nature Biomedical Engineering, los ensayos preclínicos realizados con animales demostraron que el uso del gel redujo el tiempo de recuperación hasta en un 50% en comparación con los métodos tradicionales. Los investigadores planean iniciar ensayos clínicos en humanos a principios del próximo año.»Estamos muy emocionados con el potencial de este gel para transformar las prácticas quirúrgicas comunes», comentó la doctora Lisa Tran, líder del proyecto en el MIT. «Nuestro objetivo es proporcionar a los cirujanos una herramienta eficaz para mejorar los resultados postoperatorios y reducir complicaciones».El equipo del MIT ha colaborado estrechamente con varias clínicas y hospitales en Estados Unidos para llevar a cabo las primeras pruebas, buscando un método que no solo sea eficaz, sino también seguro y accesible para los profesionales de la salud.La importancia de este descubrimiento no radica únicamente en la reducción del tiempo de convalecencia. Los expertos sugieren que podría disminuir la necesidad de terapias de seguimiento y antibióticos, alargando así la vida útil de los sistemas de salud al reducir el riesgo de infecciones.En una época donde las innovaciones médicas están en el centro de la atención, el RegenerGel se alinea con la creciente demanda de soluciones menos invasivas y más eficientes para la atención quirúrgica. Sin duda, la biotecnología sigue demostrando ser una fuente inagotable de progreso en la medicina moderna.Queda por ver cómo este descubrimiento se implementará en los sistemas de salud de todo el mundo tras los ensayos clínicos, pero el futuro de las cirugías del mañana parece cada vez más brillante y menos doloroso.
La nueva revolución del microbioma: un hito en la longevidad humana
Investigadores del Instituto de Ciencias de la Vida de Boston han revelado un avance sorprendente en la comprensión de cómo el microbioma intestinal puede influir en el envejecimiento humano, abriendo puertas a tratamientos revolucionarios que podrían extender la vida saludable.Este hallazgo, publicado el pasado lunes en la prestigiosa revista Nature Medicine, destaca cómo ciertas bacterias intestinales pueden proteger contra enfermedades relacionadas con la edad. Los investigadores han identificado cepas específicas que no solo mejoran la salud del intestino, sino que además podrían tener efectos antiinflamatorios sistémicos.La importancia del microbioma en la salud ha sido reconocida desde hace décadas, pero esta investigación va un paso más allá al evidenciar su influencia directa en la longevidad. El Dr. Tim Kinsley, líder del estudio, comenta que su equipo ha trabajado durante cinco años correlacionando la salud intestinal con indicadores de envejecimiento en más de 3,000 sujetos, todos mayores de 60 años.»Este podría ser el santo grial que hemos buscado en la ciencia de la longevidad», afirma Kinsley, quien asegura que la intervención en el microbioma podría demorar el deterioro físico y cognitivo relacionado con la edad.El estudio identificó que personas con una mayor diversidad bacteriana y ciertas especies predominantes en su microbioma, específicamente del género Akkermansia, tendían a tener menos enfermedades crónicas y mejor función cognitiva.Los comprimidos de probióticos diseñados a partir de estas bacterias prometen ser la siguiente gran innovación en medicina preventiva para personas mayores, según explica la Dra. Emily Roberts, una experta en microbiología aplicada que no participó en el estudio. «Esto es solo el comienzo, podría transformar nuestras estrategias de salud», señala.Actualmente, los investigadores están planificando ensayos clínicos para evaluar la efectividad de estas cápsulas en humanos y determinar la dosis óptima que maximizaría sus efectos beneficiosos.Este descubrimiento no solo es alentador en términos de aumentar la cantidad de años vividos, sino más bien en mejorar su calidad. Como señala el documento de investigación, la meta es «vivir más, pero vivir mejor».A pesar del optimismo, existen retos significativos por delante. Los expertos destacan la complejidad del microbioma y cómo este puede variar significativamente entre individuos debido a su genética, dieta y estilos de vida. Manipular este ecosistema deberá ser manejado con precaución y personalización para evitar efectos adversos imprevistos.Mientras tanto, los profesionales de la salud recomiendan prácticas simples, como mejorar la dieta y mantener un estilo de vida activo, para comenzar a fortalecer el microbioma de manera natural.Este avance nos recuerda una vez más que el cuerpo humano es un sistema ecológico complejo, y que la comprensión de sus procesos interrelacionados puede llevarnos hacia la próxima frontera de la salud y el bienestar humano.
Revolucionario fármaco regenera dientes perdidos, un avance sin precedentes en odontología
Los investigadores de la Universidad de Kyoto, en colaboración con el Laboratorio de Innovación Dental de Tokio, han desarrollado un fármaco que **regenera dientes perdidos**, marcando un avance monumental en el campo de la odontología moderna. Este descubrimiento podría poner fin a la necesidad de procedimientos invasivos como implantes o dentaduras postizas. El nuevo compuesto, denominado provisionalmente como «Tooth Regen-X», actúa estimulando las **células madre dentales responsables del desarrollo de nuevos dientes**. Durante los ensayos clínicos preliminares, el fármaco ha demostrado ser capaz de iniciar el crecimiento de dientes completos en adultos que habían perdido piezas dentales, algo que hasta ahora solo era posible durante las etapas de desarrollo en la infancia. Según el Dr. Kenji Nakao, líder del equipo de investigación, «este fármaco es una revolución en el tratamiento dental porque no solo proporciona una solución estética, sino que devuelve la función natural del diente, algo que las prótesis actuales no pueden hacer». La investigación, publicada esta semana en la revista científica «Nature Oral Health», ha captado la atención de la comunidad médica internacional. Los datos de las pruebas realizadas en más de 100 pacientes muestran resultados prometedores, con un 83% de éxito en la regeneración de **molares y premolares** perdidos. Este procedimiento fue bien tolerado por los pacientes y no hubo efectos secundarios significativos reportados aparte de molestias menores tras la inyección del fármaco en las encías. Sin embargo, aunque el potencial es inmenso, los expertos advierten que aún es necesario realizar estudios a mayor escala y obtener la aprobación de agencias reguladoras, como la FDA y la EMA, antes de que «Tooth Regen-X» pueda estar disponible mundialmente. Se espera que el proceso de autorización pueda completarse para 2028. El impacto de este fármaco va más allá de la odontología. Los investigadores señalan que podría sentar las bases para futuras terapias regenerativas **en otros órganos**, aprovechando el principio de activación de células madre. Con un costo estimado por tratamiento que podría ser significativamente menor que los sistemas de implantes actuales, «Tooth Regen-X» no solo promete **reducir la carga económica en los sistemas de salud**, sino también incrementar el acceso equitativo a la atención dental en todo el mundo. El futuro de la **regeneración dental** está aquí y plantea preguntas éticas y sociales sobre la búsqueda de soluciones biotecnológicas para problemas de salud prolongados. ¿Estamos dispuestos a abrazar plenamente tan radicales avances? La respuesta podría redefinir el paisaje de la salud oral y general en los próximos años.
Avance innovador: Células madre cultivadas en 3D prometen revolucionar la medicina regenerativa
Un equipo de científicos del Instituto de Biotecnología de la Universidad de Yale ha desarrollado un método innovador para cultivar células madre en tres dimensiones, un avance que podría transformar las terapias de medicina regenerativa en los próximos años. El estudio pionero, publicado recientemente en la revista Nature Biomedical Engineering, ofrece un enfoque de cultivo que supera las limitaciones de los métodos bidimensionales tradicionales.El enfoque en tres dimensiones permite a los investigadores crear microambientes más similares a los tejidos humanos, lo que mejora la capacidad de las células madre para diferenciarse y regenerar tejidos complejos.»Hemos logrado replicar las condiciones en las que estas células viven y se desarrollan naturalmente en el cuerpo», explicó el Dr. Harold Kim, autor principal del estudio y director del proyecto. «Esto nos ofrece una oportunidad única de mejorar drásticamente la eficacia de las futuras terapias genéticas y celulares».Uno de los hallazgos más prometedores del estudio es la capacidad de las células madre tridimensionales para formar estructuras de tejidos más complejas, lo que mejora su potencial de integración y funcionalidad en trasplantes de órganos en laboratorio. Este descubrimiento abre la puerta a la posibilidad de crear órganos completos a partir de células madre, una perspectiva que podría acabar con las largas listas de espera para trasplantes.El equipo de Yale trabajó en colaboración con el Centro de Innovación y Tecnología Celular de Massachusetts, apuntando que este método tridimensional podría reducir el riesgo de rechazo en terapias futuras al utilizar células madre del propio paciente.El Dr. Mark Levins, un respetado experto en medicina regenerativa, no involucrado en el estudio, comentó: «Este avance en cultivos celulares tridimensionales es un salto hacia un futuro donde los órganos diseñados para cada paciente sean una realidad común». Sin embargo, añadió que aún quedan desafíos en términos de escalabilidad y aplicación en clínicas.La comunidad científica y médica sigue expectante ante esta evolución, que podría marcar un cambio fundamental en el panorama de la medicina moderna. A medida que la investigación continua, los análisis clínicos y las regulaciones juegan un papel crucial antes de que estas terapias estén disponibles de manera generalizada.Mientras tanto, estos descubrimientos alentadores instan a los laboratorios y los fabricantes de biotecnología a colaborar estrechamente, incitando a los gobiernos y las entidades reguladoras a facilitar un camino hacia su implementación segura.
Revolucionario dispositivo traductor neuronal promete transformar el tratamiento de enfermedades mentales
Un grupo de científicos del Instituto Tecnológico de Massachusetts (MIT) ha desarrollado un dispositivo revolucionario capaz de traductor señales neuronales directamente en palabras comprensibles. Este avance podría cambiar radicalmente el tratamiento de enfermedades mentales y neurodegenerativas como el Alzheimer y el Parkinson. El neurotraductor, como ha sido denominado, funciona mediante una serie de nanoelectrodos insertados en áreas específicas del cerebro, que detectan los impulsos eléctricos generados por las neuronas. Estos impulsos se traducen luego en palabras a través de un sofisticado algoritmo de inteligencia artificial. Según el Dr. Elena Brooker, una de las líderes del proyecto, «este dispositivo va más allá de entender el lenguaje cerebral; ofrece una ventana hacia los procesos cognitivos internos que hasta ahora permanecían en silencio». Brooker subraya que esta tecnología podría proporcionar nuevas herramientas para evaluar y tratar enfermedades mentales, al permitir una mejor comprensión directa del pensamiento del paciente. Este avance ha sido recibido con gran entusiasmo por la comunidad científica. El Dr. Miguel Hernández, neurocientífico del Centro de Investigaciones Neurológicas de España, comentó que «el neurotraductor es un salto cualitativo en el campo de la neurociencia. Nos brinda el potencial de interactuar con procesos mentales internos, abriendo nuevas vías de investigación y tratamiento». El dispositivo actualmente está en fase de pruebas clínicas, y los resultados preliminares indican una tasa de traducción de señales neuronales a palabras con un 85% de precisión. Aunque este porcentaje es ya impresionante, el equipo del MIT planea continuar perfeccionando el dispositivo para aumentar su exactitud y aplicabilidad. Más allá del ámbito médico, las aplicaciones potenciales de esta tecnología son vastas. Podría utilizarse en intervenciones educativas, facilitando el aprendizaje de personas con discapacidades cognitivas, o incluso en la interacción humano-robot, optimizando la comunicación con asistentes de IA más avanzados. El desarrollo del neurotraductor no está exento de desafíos éticos. La posibilidad de «leer» pensamientos ha generado debates sobre la privacidad y las aplicaciones inadecuadas. «Es crucial que establezcamos marcos de regulación claros para su uso», afirma el Dr. Hernández, enfatizando la importancia de diseñar políticas que protejan los derechos de los usuarios. Se espera que el neurotraductor del MIT obtenga la aprobación de las autoridades sanitarias pertinentes dentro de los próximos años. Mientras tanto, sus desarrolladores están comprometidos a continuar trabajando para maximizar los beneficios que esta tecnología puede ofrecer a la humanidad. El futuro del tratamiento de enfermedades neurodegenerativas e incluso de la comunicación misma parece estar a la vuelta de la esquina. Con este avance, no solo nos acercamos a comprender mejor el intrincado lenguaje del cerebro, sino también a mejorar la calidad de vida de millones de personas alrededor del mundo.
Innovador Parche de Vitaminas Transdérmico Revoluciona el Mercado de Suplementos
Un reciente avance en la administración de suplementos está causando revuelo en la comunidad de la salud y el bienestar. Un equipo de científicos del Instituto de Tecnología de Massachusetts (MIT) ha desarrollado un parche transdérmico capaz de suministrar directamente al torrente sanguíneo una combinación precisa de vitaminas y nutrientes esenciales.Este avance promete revolucionar el modo en que consumimos suplementos dietéticos, ofreciendo una alternativa más eficaz y de acción rápida que los métodos tradicionales. Según los investigadores, el parche de vitaminas proporciona una absorción superior al 80%, en comparación con el 50% que suelen ofrecer los suplementos orales. «Nuestra piel es una barrera extraordinaria, pero con la tecnología adecuada, podemos utilizarla como un canal eficiente para el suministro de nutrientes», explica la doctora Angela Fletcher, líder del estudio.El parche contiene microagujas prácticamente indetectables que facilitan la entrada de los compuestos activos sin causar dolor o irritación. Este método permite que las vitaminas, como la B12 o la D, se absorban directamente en el torrente sanguíneo, garantizando un impacto biológico más eficaz. El Dr. Michael T. Mueller, profesor de farmacología en la Universidad de Harvard, señala que «este enfoque no solo mejora la biodisponibilidad de los compuestos, sino que también podría reducir los efectos secundarios gastrointestinales asociados con el consumo oral de algunos suplementos».Una encuesta realizada por el equipo del MIT reveló que un 63% de los usuarios prefirió el uso del parche por encima de las pastillas y polvos, citando la conveniencia y eficiencia como principales razones. Jacob Mendelson, un experimentado dietista, comenta que «la simplicidad del parche transdérmico no solo atrae a quienes buscan optimizar su salud, sino también a aquellos que enfrentan dificultades para tragar pastillas, como las personas mayores».El equipo del MIT ya ha iniciado colaboraciones con empresas de biotecnología para comercializar la tecnología, y se espera que el producto llegue al mercado a mediados de 2026. «Estamos seguros de que esta innovación cambiará el juego, permitiendo a las personas personalizar verdaderamente sus regímenes de nutrientes con facilidad y precisión», asegura la doctora Fletcher.Este desarrollo plantea nuevas preguntas sobre el futuro de los suplementos dietéticos y la manera en que la ciencia puede continuar mejorando nuestra calidad de vida de formas inesperadas. ¿Podrían los días de las píldoras diarias estar contados? Solo el tiempo y la aceptación del mercado lo dirán, pero por ahora, el futuro se vislumbra prometedor para aquellos que buscan optimizar su salud de manera eficaz y sin complicaciones.
Nueva terapia genética podría revolucionar el tratamiento de enfermedades raras
En un avance que está captando la atención de la comunidad médica internacional, científicos del Instituto de Biotecnología de Massachusetts han desarrollado una innovadora terapia genética que promete transformar el tratamiento de enfermedades raras. Este enfoque, presentado recientemente en la revista Nature Biotechnology, está diseñado para corregir defectos genéticos a nivel celular, lo que podría tener implicaciones enormes para miles de pacientes en todo el mundo. Las enfermedades raras, que afectan a una pequeña proporción de la población global pero representan miles de condiciones diferentes, son a menudo desafiantes tanto para diagnosticar como para tratar. Muchas de estas condiciones están causadas por mutaciones genéticas específicas que, hasta ahora, tenían pocas opciones de tratamiento efectivas. La nueva terapia genética, denominada CURE-Gen, utiliza una técnica de edición genética de última generación para eliminar o corregir las mutaciones directamente en el ADN de las células afectadas. Según el Dr. Elena Perez, directora del equipo de investigación, «esta técnica puede dirigirse a genes específicos con una precisión sin precedentes, reduciendo significativamente los errores fuera del objetivo, un problema común en anteriores enfoques de edición genética». Perez destaca que el potencial de CURE-Gen no solo se limita a enfermedades raras sino que podría extenderse a múltiples trastornos genéticos más comunes. El desarrollo de CURE-Gen se basa en una tecnología avanzada conocida como CRISPR-Cas9, pero modifica significativamente su aplicación al ofrecer un sistema de «corrección guiada». Este sistema mejorado asegura que las secuencias genéticas sean reparadas y no simplemente cortadas, un avance que los expertos consideran «un cambio de juego» para la medicina personalizada. «Lo que hace que CURE-Gen sea tan revolucionario es su capacidad de personalizarse para cada individuo,» comenta la Dra. Sarah Thompson, genetista y asesora del estudio. «Estamos entrando en una era donde el ADN erróneo puede ser una cuestión del pasado, ofreciéndonos la posibilidad de eliminar las raíces de muchas enfermedades. Los ensayos iniciales en modelos animales han mostrado resultados prometedores, con mejoras significativas en condiciones como la fibrosis quística y ciertas formas de distrofia muscular. El equipo planea iniciar pruebas clínicas en humanos dentro de los próximos 18 meses, con la esperanza de ofrecer un nuevo nivel de tratamiento para pacientes que aún buscan una solución efectiva a sus enfermedades genéticas. Sin embargo, estos avances también han generado debates sobre las implicaciones éticas y la necesidad de regulaciones robustas para garantizar el uso seguro y equitativo de la tecnología. «Es crucial que la comunidad internacional elabore marcos que regulen el acceso a esto, para que no solo beneficie a quienes pueden permitírselo,» advierte el bioeticista Dr. Carlos Malik. La llegada de CURE-Gen marca un punto crucial en la medicina moderna, abriendo una puerta hacia tratamientos más precisos y personalizados para enfermedades que durante mucho tiempo han eludido la solución médica. Con el horizonte de la biotecnología expandiéndose, el cuidado de la salud podría estar al borde de una nueva era dorada en la que lo que una vez se consideró incurable ahora podría estar al alcance de la mano.
Revolución en la salud: Científicos desarrollan dispositivos nanorobóticos para limpiar arterias de manera segura
En un sorprendente avance en el campo de la biotecnología, un equipo de investigadores del Massachusetts Institute of Technology (MIT) ha desarrollado una tecnología de nanorobots capaces de limpiar las arterias de manera eficiente y no invasiva. Este innovador dispositivo promete revolucionar el tratamiento de enfermedades cardiovasculares, una de las principales causas de mortalidad en el mundo.Los nanorobots están diseñados para ser introducidos en el torrente sanguíneo mediante un procedimiento mínimamente invasivo. Una vez en circulación, se dirigen hacia las arterias obstruidas y usan un mecanismo de acción controlado por señales magnéticas para desintegrar las placas de colesterol. Este enfoque podría evitar la necesidad de procedimientos invasivos como la angioplastia o la cirugía de bypass coronario.El proyecto, liderado por el Dr. Sarah Klein, ha sido financiado por la Fundación Bill y Melinda Gates, y ha comenzado sus primeras fases de ensayos clínicos con resultados preliminares prometedores. «La eficacia y la precisión de estos dispositivos nos dan una esperanza significativa de poder reducir de manera drástica los riesgos de complicaciones cardiovasculares,» afirmó el Dr. Klein en una reciente conferencia sobre biotecnología.Según datos de la Organización Mundial de la Salud (OMS), las enfermedades cardiovasculares fueron responsables de una de cada tres muertes a nivel global en el 2022. Con el envejecimiento de la población mundial, la necesidad de avances tecnológicos en la medicina cardiovascular nunca ha sido más urgente.Uno de los factores clave del éxito del desarrollo del MIT ha sido la colaboración interdisciplinaria entre los campos de la nanotecnología, la medicina y la ingeniería. Esta alianza ha permitido la creación de un dispositivo que combina materiales biocompatibles con tecnología de punta en mecanismos robóticos de microescala.»Este es solo el comienzo,» indica la Dra. Klein. «Nuestra visión es lograr que cada hospital pueda ofrecer este tratamiento dentro de la próxima década, mejorando la calidad de vida de millones de personas sin los riesgos asociados a las cirugías tradicionales.»El desarrollo también ha llamado la atención del sector privado, con empresas de tecnología y farmacéuticas interesadas en posibles colaboraciones para llevar esta innovación al mercado. Se espera que la disponibilidad comercial de estos dispositivos ocurra en los próximos cinco años, dependiendo de la aprobación reglamentaria.El futuro de la salud cardiovascular podría estar a punto de cambiar de manera radical gracias a estos diminutos pero poderosos robots que podrían convertirse en un componente estándar del cuidado de la salud. Como siempre, la anticipación es alta, y las expectativas aún mayores, pero lo que está claro es que los nanorobots representan un emocionante paso adelante en la medicina moderna.La comunidad médica y los pacientes esperan con interés el progreso de estos ensayos y la eventual integración de esta tecnología en los protocolos de tratamiento comunes. Una cosa es cierta: estamos entrando en una nueva era de la medicina preventiva y terapéutica que traerá consigo una mejora sustancial en la longevidad y calidad de vida.
La Neurociencia Revela: Leer Ficción Puede Aumentar la Empatía y Mejorar la Salud Mental
Una investigación realizada por la Universidad de Stanford ha desvelado un hallazgo sorprendente en el campo de la neurociencia y la psicología: la lectura habitual de ficción puede fortalecer la empatía, mejorando considerablemente la salud mental de los individuos. Este estudio, publicado en el Journal of Psychological Science, abre nuevas perspectivas sobre cómo las actividades culturales pueden influir profundamente en nuestro bienestar psicológico. Durante tres años, el equipo liderado por la doctora Laura Edmond abordó el proyecto investigativo con un enfoque multidisciplinario, combinando técnicas avanzadas de imágenes cerebrales y análisis psicológicos. El estudio involucró a más de 1,500 participantes de diferentes sectores demográficos, a quienes se les pidió leer novelas de ficción durante un periodo de ocho semanas, mientras se monitorizaban sus niveles de empatía y otros parámetros mentales. Los resultados del estudio fueron reveladores: los lectores frecuentes de ficción experimentaron un aumento significativo en la activación de áreas cerebrales relacionadas con la comprensión emocional, además de reportar niveles más bajos de estrés y ansiedad. «El cerebro humano muestra una notable capacidad para simular experiencias y estados emocionales ajenos, tal como los personajes de un libro», explicó Edmond, destacando cómo la ficción actúa como un gimnasio para la mente empática. El hallazgo refuerza teorías anteriores sobre el papel fundamental que juegan las historias en el desarrollo emocional de las personas. «Vivimos en un mundo donde la empatía es crucial no solo a nivel interpersonal, sino también global», comentó el profesor Richard White, otro miembro del equipo investigador. «Fomentar habilidades emocionales a través de prácticas accesibles como la lectura puede transformar nuestra aproximación hacia la salud mental». Este avance resuena con otros estudios de bienestar que subrayan la importancia de las actividades culturales en la promoción del bienestar holístico. En un momento donde los problemas de salud mental están en aumento global, este enfoque ofrece una herramienta accesible y económica para mejorar la calidad de vida. Los expertos sugieren integrar prácticas de lectura regular en programas terapéuticos y de autoayuda. «No es solo una cuestión de disfrute cultural, sino una estrategia activa para mejorar nuestras habilidades de conexión humana», afirmó Edmond. Además, el uso de novelas de ficción en ambientes educativos podría preparar mejor a futuras generaciones frente a los retos emocionales del mundo moderno. En resumen, esta investigación no solo subraya el valor del transporte emocional que ofrecen los libros, sino que también invita a un replanteamiento sobre estrategias accesibles para enriquecer la salud mental y fortalecer la empatía, características esenciales en nuestra sociedad contemporánea. Expertos abogan por políticas educativas y de salud pública que incluyan el fomento de la lectura como parte fundamental del desarrollo humano.
Innovadora terapia con ondas de luz roja podría transformar la salud ocular
En un avance que promete revolucionar la salud ocular, un estudio reciente publicado por el prestigioso Journal of Photomedicine and Laser Surgery ha demostrado que la exposición controlada a ondas de luz roja podría ser clave para el tratamiento de la degeneración macular asociada a la edad (DMAE), una de las principales causas de ceguera.Un equipo de investigadores de la Universidad de Cambridge ha desarrollado una terapia no invasiva utilizando luz roja de baja intensidad, que a través de varios experimentos ha mostrado un potencial prometedor para proteger y rejuvenecer las células fotorreceptoras del ojo. Según el profesor Alistair Stewart, líder del estudio, «la luz roja puede inducir un efecto antioxidante que protege las células del daño asociado al envejecimiento».La investigación, que duró dos años y contó con la participación de 120 voluntarios, incluidos adultos mayores de 60 años con diagnóstico de DMAE, comparó los resultados de los participantes que recibieron la terapia de luz roja con un grupo de control. Los resultados revelaron que aquellos que fueron tratados con la luz experimentaron una mejoría del 33% en sus capacidades visuales tras seis semanas de terapia.»La regeneración celular inducida por la luz roja no solo detuvo la progresión de la degeneración macular, sino que también mejoró la función visual en una medida que no habíamos anticipado», afirmó la doctora Julia Wong, coautora del estudio. «Estos hallazgos pueden significar un antes y un después en cómo tratamos las enfermedades retinianas».La degeneración macular es un problema creciente, afectando a más de 200 millones de personas en el mundo, según datos de la Organización Mundial de la Salud (OMS). Ante la falta de tratamientos efectivos y accesibles, este nuevo abordaje terapéutico ofrece una esperanza tangible.El próximo paso, según los investigadores, es ampliar el estudio a poblaciones más diversas y evaluar los efectos a largo plazo de la aplicación de luz roja para asegurar su seguridad y eficacia antes de que pueda implementarse de forma generalizada en tratamientos clínicos.Si se confirma su efectividad a gran escala, esta tecnología podría no solo ser un avance crucial para la salud ocular, sino también abrir nuevas vías para otros trastornos degenerativos relacionados con la edad. «Nuestra visión es que este tratamiento pueda ser aplicado en clínicas de oftalmología en un futuro cercano, haciendo accesible una tecnología avanzada a una franja más amplia de la población».Mientras tanto, las autoridades sanitarias y comunidades médicas observan con interés estos resultados, que ofrecen una nueva esperanza para millones de personas que hoy luchan contra la pérdida progresiva de la visión. La ciencia sigue demostrando que el camino para lograr un envejecimiento saludable pasa por aproximaciones innovadoras y valientes, como la presentada por la luz roja.
La inteligencia artificial revoluciona el diagnóstico precoz del Alzheimer
Un nuevo sistema basado en inteligencia artificial (IA) ha demostrado ser capaz de detectar los primeros signos del Alzheimer con hasta un 90% de precisión, revolucionando así el enfoque para uno de los trastornos neurodegenerativos más temidos en el mundo. Desarrollado por un equipo internacional de investigadores de la Universidad de Stanford, esta innovadora herramienta utiliza algoritmos de aprendizaje profundo para analizar imágenes de resonancia magnética cerebral de manera más eficiente y precisa que los métodos convencionales. En un estudio publicado recientemente en la revista The Lancet Neurology, el sistema fue probado en más de 500 pacientes con diversos grados de riesgo de desarrollar Alzheimer. Los resultados mostraron que el sistema de IA podía identificar cambios sutiles en el cerebro asociados con las primeras etapas de la enfermedad hasta cinco años antes de que aparecieran los primeros síntomas clínicos. «Esta tecnología representa un paso decisivo en la detección temprana del Alzheimer», comentó el doctor Miguel Sánchez, neurocientífico y coautor del estudio. «La detección precoz es clave para mejorar la calidad de vida de los pacientes y para el desarrollo de tratamientos más efectivos». El Alzheimer afecta a más de 50 millones de personas en todo el mundo, y las cifras continúan en aumento debido al envejecimiento de la población. Hasta ahora, el diagnóstico temprano ha sido un desafío debido a la falta de herramientas precisas y accesibles. El nuevo sistema de IA está diseñado no solo para ser más preciso, sino también para ser más accesible. Según los investigadores, la tecnología puede integrarse en los equipos de resonancia magnética existentes, lo que permitiría su implantación en hospitales de todo el mundo sin necesidad de una inversión significativa. Por supuesto, el uso de la inteligencia artificial en el campo de la salud plantea cuestionamientos sobre la privacidad de los datos y la ética en el manejo de la información sensible. Al respecto, el equipo de Stanford asegura que se han tomado todas las medidas necesarias para garantizar la confidencialidad y seguridad de los datos de los pacientes. Por ahora, se están planificando ensayos clínicos más amplios para validar los hallazgos iniciales y explorar las aplicaciones del sistema en otros tipos de demencia. Con la capacidad de predicción mejorada que ofrece la IA, no solo se abren nuevas puertas para el tratamiento del Alzheimer, sino también para una mejor planificación del futuro de los pacientes y sus familias. En palabras del doctor Sánchez, «Estamos a las puertas de una nueva era en la medicina preventiva».
Nanopartículas inteligentes revolucionan el tratamiento del Alzheimer
En un avance científico que podría marcar un antes y un después en el tratamiento de enfermedades neurodegenerativas, un equipo de investigadores del Instituto Max Planck de Neurobiología en Alemania ha desarrollado nanopartículas inteligentes que prometen transformar el abordaje del Alzheimer. Este novedoso enfoque ha mostrado ser altamente eficaz en ensayos preclínicos y podría abrir nuevas posibilidades para millones de pacientes en el mundo.Las nanopartículas, compuestas por un núcleo lipídico rodeado de una capa de proteínas específicas, tienen la capacidad de atravesar la barrera hematoencefálica, uno de los principales obstáculos en la administración de medicamentos dirigidos al cerebro. Según los investigadores, estas partículas fueron diseñadas para identificar y eliminar las proteínas beta-amiloides, que son responsables de la formación de placas en el cerebro, un sello distintivo del Alzheimer.El estudio, publicado en la reconocida revista «Journal of Neuroscience», detalla cómo estas nanopartículas no solo logran localizar y reducir eficazmente las placas, sino que también promueven la regeneración de redes neuronales dañadas. El Dr. Helmut Schreiber, coautor principal del estudio, afirma que «los resultados superan nuestras expectativas. Al reducir las placas amiloides, hemos observado mejoras significativas en la recuperación cognitiva de los sujetos de prueba».Para contextualizar la magnitud de este avance, es fundamental considerar que el Alzheimer afecta a más de 55 millones de personas a nivel mundial y es una de las causas más comunes de demencia. Las terapias actuales se centran principalmente en el alivio de los síntomas, sin abordar de manera efectiva las causas subyacentes de la enfermedad. Este nuevo hallazgo podría cambiar ese escenario, ofreciendo una solución más prometedora.La doctora Sara Muller, neurocientífica de la Universidad de Cambridge que no participó en el estudio, explicó que este tipo de innovación representa un cambio de paradigma. «La posibilidad de dirigir tratamientos directamente a las áreas afectadas por el Alzheimer, es uno de los principales objetivos de la investigación neurocientífica actual», subrayó durante una entrevista.Si bien el potencial de las nanopartículas es enorme, los expertos advierten que aún se requiere más investigación antes de que esta solución pueda estar disponible para los pacientes. Estudios de seguridad más amplios y ensayos clínicos en humanos son pasos necesarios para evaluar la eficacia y evitar posibles efectos secundarios.El Instituto Max Planck ya ha iniciado colaboraciones con laboratorios farmacéuticos internacionales para acelerar el proceso. Según el Dr. Schreiber, «se espera que los primeros ensayos clínicos comiencen en el próximo año y, si todo va bien, podríamos estar hablando de una revolución en el tratamiento del Alzheimer en menos de una década».Este descubrimiento es un claro ejemplo del impacto que la biotecnología puede tener en la medicina moderna. A medida que las investigaciones continúan, el mundo observa atento con la esperanza de que este avance marque el comienzo de una nueva era en la lucha contra el Alzheimer.
Un Biosensor Implantable Revoluciona el Diagnóstico de Enfermedades Crónicas
En un avance que promete transformar el diagnóstico temprano de enfermedades crónicas, un equipo de científicos del Instituto de Tecnología de Massachusetts (MIT) ha desarrollado un biosensor implantable capaz de detectar alteraciones metabólicas con una precisión sin precedentes.Este innovador dispositivo, presentado en la conferencia anual de la Asociación Americana de Biotecnología (AABT), se inserta bajo la piel y monitoriza en tiempo real los niveles de glucosa, colesterol y triglicéridos. Este biosensor no solo proporciona datos continuos a los médicos, sino que también puede ser configurado para enviar alertas si se detectan valores anómalos.La tecnología detrás de este biosensor se basa en el uso de nanomateriales, lo que permite una recolección de datos precisa y eficiente sin invadir el cuerpo de forma agresiva. “Este dispositivo representa un paso gigante hacia un seguimiento médico menos invasivo y más eficiente”, afirmó el Dr. Evelyn Sanders, líder del proyecto en el MIT.Los ensayos clínicos iniciales, llevados a cabo en colaboración con el Hospital General de Massachusetts, han demostrado su capacidad para predecir episodios de hipoglucemia con un 90% de precisión, una cifra que supera significativamente a los sistemas actuales. Los investigadores están optimistas sobre su potencial para gestionar mejor enfermedades como la diabetes tipo 2 y los trastornos cardiovasculares.Según datos de la Organización Mundial de la Salud (OMS), las enfermedades crónicas son responsables de más del 70% de las muertes a nivel global, muchas de las cuales podrían prevenirse con un diagnóstico precoz. “Con dispositivos como este, estamos acercándonos a una era en la que se puede evitar que la enfermedad se desarrolle”, comentó Dr. Sanders.El equipo del MIT planea continuar con estudios más amplios y, si los resultados continúan siendo prometedores, esperan que el biosensor esté disponible para uso clínico generalizado dentro de tres años. La Agencia de Alimentos y Medicamentos de los Estados Unidos (FDA) ya ha mostrado interés en acelerar el proceso regulatorio dada la promesa de este dispositivo.Además, considerando aspectos prácticos y éticos, se han involucrado a pacientes en el diseño del dispositivo para garantizar la comodidad y el uso adecuado en el día a día, lo cual ha sido destacado como un modelo de colaboración entre investigadores y pacientes.La introducción de tecnologías como esta redefine el cuidado de la salud moderno, al tiempo que plantea preguntas sobre los futuros límites de la biotecnología. ¿Estamos preparados para abrazar un cambio tan profundo en el diagnóstico médico? Esta innovación ciertamente invita a reflexionar sobre el futuro de la medicina preventiva y el papel de los dispositivos implantables en la mejora de la calidad de vida.
Científicos revelan cómo una microflora intestinal saludable podría ser clave para prevenir la diabetes tipo 2
En un hallazgo que promete revolucionar nuestro entendimiento de las enfermedades metabólicas, un grupo de científicos ha identificado una relación clave entre la microflora intestinal y la prevención de la diabetes tipo 2. Este descubrimiento, realizado por investigadores del Instituto Karolinska, destaca la importancia de un microbioma equilibrado en la regulación de la glucosa en sangre.La diabetes tipo 2, que afecta a millones de personas en todo el mundo, ha incrementado su prevalencia en las últimas décadas, impulsada por estilos de vida sedentarios y dietas poco saludables. Según la Organización Mundial de la Salud, aproximadamente el 9% de la población adulta se encuentra en riesgo de desarrollar esta enfermedad crónica.El estudio, publicado esta semana en la prestigiosa revista Nature Metabolism, sugiere que la obesidad, uno de los principales factores de riesgo de diabetes tipo 2, podría ser modulada por la presencia de ciertas bacterias intestinales benéficas. «Nuestro trabajo identifica que individuos con una microbiota diversa presentan mejor sensibilidad a la insulina», comenta el Dr. Mats Olsson, coautor principal del estudio.A través de una serie de experimentos con modelos animales y muestreo humano, los investigadores lograron aislar cepas bacterianas que parecen jugar un papel crucial en la regulación del metabolismo glucémico. «Hemos descubierto que la inclusión de alimentos ricos en fibra puede potenciar la proliferación de estas bacterias benéficas», afirma el Dr. Olsson.Estas bacterias producen ácidos grasos de cadena corta que parecen tener un efecto directo en la regulación de la insulina y la inflamación sistémica. Ello sugiere que la intervención a nivel microbiano podría ser una herramienta poderosa para prevenir el desarrollo y la progresión de la diabetes tipo 2.El equipo ahora está trabajando en el desarrollo de suplementos probióticos que contendrían estas bacterias específicas. Sin embargo, los científicos advierten que aún se necesitan ensayos clínicos a gran escala para confirmar estos prometedores resultados.»Este descubrimiento nos invita a repensar la manera en la que abordamos las enfermedades metabólicas», señala la Dra. Linda Svensson, endocrinóloga del Instituto Karolinska. «Podría dar lugar a tratamientos personalizados capaces de regular el azúcar en sangre de una manera más natural y menos invasiva.»En tiempos donde las enfermedades crónicas sobrecargan nuestros sistemas de salud, este tipo de investigaciones nos brindan nuevas esperanzas de enfoques menos tradicionales pero profundamente impactantes.Una pregunta resonante queda en el aire: ¿cómo podemos hacer accesible este tipo de tratamientos a nivel global, asegurando que este beneficio potencial alcance a aquellos que más lo necesitan?
Avance en genética: ¿Es posible predecir cuándo enfermaremos?
Un grupo de investigadores del Instituto de Tecnología de Massachusetts (MIT) ha dado a conocer una herramienta de análisis genético que podría revolucionar la manera en que detectamos y prevenimos enfermedades. Esta innovación utiliza la inteligencia artificial para *predecir la fecha probable de inicio de ciertas enfermedades* basándose en el ADN del individuo.La investigación fue publicada recientemente en la revista Nature Genetics y representa un paso significativo hacia la medicina personalizada. Según el Dr. Alan Stratford, líder del proyecto, «*con esta herramienta, apuntamos a transformar la manera en que se aborda la salud preventiva. La capacidad de predecir cuándo y si desarrollaremos ciertas enfermedades podría cambiar el paradigma en los tratamientos médicos*».El estudio incluyó datos de más de *500,000 participantes* del Biobanco del Reino Unido. Utilizando modelos de aprendizaje profundo, los científicos han logrado correlacionar ciertas variantes genéticas con la probabilidad de desarrollar enfermedades como el Alzheimer, diabetes tipo 2, y diversas enfermedades cardíacas.»Nuestros análisis han demostrado una tasa de éxito del *82%* en la predicción del comienzo de enfermedades crónicas con varios años de antelación», resalta Stratford. El equipo planea expandir el estudio a poblaciones más diversas para asegurar que el modelo sea inclusivo y aplicable globalmente.Este avance no llega sin dilemas éticos y prácticos. Si bien muchas personas podrían disfrutar de una mejor planificación de la salud, la posibilidad de que sus datos genéticos sean mal utilizados es una preocupación constante. El Centro de Bioética de la Universidad de Georgetown advierte sobre la *necesidad de establecer marcos sólidos de privacidad* para proteger la información de los usuarios.Además de los beneficios potenciales para individuos, las aseguradoras de salud podrían estar particularmente interesadas en estas predicciones. Aunque ello suscita un debate sobre cómo se establecerán las primas de seguro basadas en potenciales riesgos de enfermedades genéticamente pronosticados.El Dr. Karen Mao, genetista y coautor del estudio, subraya la importancia de un marco regulatorio robusto. «*Es crucial que gestionemos quién tiene acceso a esta información y cómo se utilizará, para proteger los derechos del individuo*», indica Mao. Los investigadores están trabajando en estrecha colaboración con organismos reguladores para garantizar el uso ético de esta tecnología.Como próximos pasos, el equipo del MIT planea realizar pruebas clínicas y desarrollar una plataforma digital accesible para médicos y profesionales de la salud. Este sistema no solo facilitaría la identificación temprana de riesgos, sino que también permitiría el seguimiento a largo plazo de los pacientes.Este descubrimiento, de realizarse en su totalidad, podría cambiar no solo la manera en que percibimos y tratamos las enfermedades crónicas, sino también mejorar las estrategias de prevención, alimentando el sueño de una medicina verdaderamente personalizada.Para aquellos interesados en inscribirse en los próximos estudios de prueba, el Instituto ha abierto un proceso de aplicación en línea a través de su portal web oficial.
Científicos Desarrollan una Vacuna que Alarga la Vida en Gusanos: Implicaciones para los Humanos
Un equipo de investigadores del Instituto Nacional de Envejecimiento de Estados Unidos ha desarrollado una vacuna innovadora que prolonga significativamente la vida de los C. elegans, un diminuto gusano empleado frecuentemente en estudios de longevidad. El hallazgo podría abrir nuevas vías en la búsqueda de extender la vida humana y mejorar la calidad de vida.La investigación, publicada en la revista Nature Biotechnology, revela que la vacuna actúa sobre el sistema inmunitario del gusano, mejorando su capacidad de respuesta ante patógenos y mutaciones genéticas relacionadas con el envejecimiento. Según el Dr. Samuel Richards, líder del estudio, «los resultados han sido sorprendentes, ya que los gusanos tratados vivieron un 40% más que aquellos que no recibieron la vacuna».Los C. elegans fueron elegidos debido a su corta esperanza de vida y su genoma relativamente simple, lo que los convierte en una especie modelo ideal para investigar el proceso de envejecimiento. «Aunque estamos en las fases iniciales, esta investigación proporciona una comprensión más profunda de cómo la manipulación del sistema inmunitario puede influir directamente en la longevidad», agrega Richards.El estudio también destaca la importancia de la biotecnología en la lucha contra el envejecimiento. Según expertos independientes, la vacuna podría tener el potencial de evolucionar hacia tratamientos para enfermedades relacionadas con la edad en humanos, incluyendo Alzheimer y Parkinson. El Dr. Evelyn Thompson, una bioquímica del Howard Hughes Medical Institute que no participó en el estudio, menciona que «este avance no solo es prometedor para extender la vida, sino también para transformar el bienestar en las etapas avanzadas de la vida».Sin embargo, los investigadores advierten que se necesitarán más años de estudios antes de que una versión humana de esta vacuna esté disponible. «Nuestro siguiente paso es realizar pruebas en mamíferos para observar si los efectos observados en los gusanos pueden replicarse en especies más complejas», comenta Richards.Este avance se enmarca en un contexto global donde la esperanza de vida está aumentando constantemente, y la población de adultos mayores está creciendo a un ritmo sin precedentes. Las innovaciones en biotecnología y medicina regenerativa están emergiendo como métodos potenciales para preservar no solo la vida, sino también su calidad.En definitiva, el desarrollo de esta vacuna plantea una pregunta emocionante: ¿Estamos ante el umbral de una nueva era en la medicina preventiva para combatir el envejecimiento? Solo el tiempo y futuras investigaciones podrán dar respuestas claras, pero los expertos coinciden en que estamos dando pasos significativos hacia un futuro más saludable.
Innovador chip cerebral permite a pacientes tetrapléjicos recuperar la funcionalidad de sus extremidades
En un avance sin precedentes en el campo de la biotecnología, un grupo de científicos de la Universidad de Stanford ha desarrollado un chip cerebral que permite a pacientes con parálisis severa recuperar el movimiento de sus extremidades. Este dispositivo, denominado ‘NeuroRestore’, ha sido probado con éxito en tres sujetos tetrapléjicos, quienes han logrado, por primera vez en años, realizar movimientos precisos con sus brazos y manos.El NeuroRestore es un implante cerebral que se conecta a un sistema de inteligencia artificial capaz de decodificar las señales neuronales del paciente y convertirlas en movimientos físicos. Según el Dr. Emily Hargrove, directora del proyecto, «este avance marca un hito en nuestra capacidad para restaurar funciones motoras perdidas».La tecnología se basa en la estimulación eléctrica de áreas específicas del cerebro. «Estamos utilizando impulsos eléctricos para ‘hablar’ con el cerebro y entender sus intenciones, y luego, a través de algoritmos avanzados, traducimos esas intenciones en comandos digitales que controlan prótesis robóticas o los propios músculos del paciente», explica Hargrove.El estudio, publicado en la revista Nature Biotechnology, detalla cómo los pacientes han sido capaces de realizar tareas como escribir a mano, tomar una taza y, en un caso, comer de forma independiente. Los resultados son esperanzadores, pues sugieren que, además de mejorar la calidad de vida de los pacientes, este chip podría integrarse en terapias para un amplio abanico de discapacidades motoras.Al Dr. Hargrove se une el neurocirujano, Dr. Louis Merricks, quien considera que «la verdadera revolución está en la intersección entre la biología humana y la inteligencia artificial. A medida que avanzamos, los límites entre lo humano y lo digital se desdibujarán cada vez más».Este avance se une a otros proyectos globales que buscan la fusión hombre-máquina para superar limitaciones físicas. Laboratorios como Neuralink y el BrainGate Consortium también han estado investigando en este campo, pero el desarrollo de NeuroRestore parece llevar la delantera en la aplicabilidad clínica inmediata.A pesar de los emocionantes resultados iniciales, los expertos advierten que el camino hacia la implementación masiva aún presenta desafíos. Entre ellos, minimizar los riesgos quirúrgicos, aumentar la durabilidad del chip y perfeccionar la tecnología para decodificar un mayor rango de movimientos.En los próximos años, los científicos de la Universidad de Stanford planean ampliar los ensayos clínicos a una muestra más amplia de pacientes y abordar los aspectos éticos que rodean la integración de la inteligencia artificial con el cuerpo humano.Este avance invita a la sociedad a reflexionar sobre el futuro de la medicina y a cuestionar las fronteras de la biotecnología. ¿Estamos a las puertas de una nueva era en la que las limitaciones físicas serán cosa del pasado? Lo que parece claro es que la ciencia está configurando un horizonte lleno de posibilidades para la humanidad.
Revolucionario parche de biotecnología anima a las células a combatir el envejecimiento
En un avance sin precedentes en el campo de la longevidad, un equipo internacional de científicos ha desarrollado un parche de biotecnología que, a través de la estimulación celular, promete retrasar los signos del envejecimiento de manera efectiva. Este innovador desarrollo, liderado por el Instituto Karolinska de Suecia en colaboración con el Massachusetts Institute of Technology (MIT), ha sido presentado en el Journal of Advanced Biological Research.El dispositivo toma la forma de un parche que se adhiere a la piel, liberando un conjunto de compuestos bioactivos específicamente diseñados para reprogramar las células envejecidas. Según los investigadores, estas células, conocidas como células senescentes, son responsables de muchos de los efectos asociados con el envejecimiento y pueden desencadenar enfermedades crónicas cuando no se eliminan adecuadamente del cuerpo.»Nuestra tecnología se basa en un enfoque de liberación controlada y sostenida que recuerda a las células su estado ‘juvenil’. Al hacerlo, disminuimos la carga de células disfuncionales que se acumulan con el tiempo», afirma el doctor Johan Lindström, investigador principal del estudio. Este parche actúa a nivel molecular, promoviendo la renovación celular sin interferir con los procesos naturales del organismo.Este enfoque no solo es revolucionario en términos de efectividad, sino que ofrece una alternativa menos invasiva en comparación con los tratamientos actuales como la cirugía plástica o los fármacos anti-envejecimiento que conllevan varios efectos secundarios. «Nuestro objetivo es proporcionar una solución accesible para mejorar la salud y calidad de vida de toda la población, ralentizando el proceso de envejecimiento sin someter al cuerpo a intervenciones drásticas», añade el doctor Lindström.Las pruebas clínicas iniciales, realizadas sobre un grupo de 200 voluntarios en edades comprendidas entre los 40 y 65 años, han mostrado resultados prometedores. Los participantes notaron mejoras en la textura y elasticidad de su piel, así como un incremento en la energía física y mental. Además, el seguimiento a largo plazo no ha registrado complicaciones notables o efectos adversos, destacando la viabilidad y seguridad del parche.En términos prácticos, este desarrollo podría abrir nuevas puertas para el tratamiento de enfermedades relacionadas con el envejecimiento como la artritis, enfermedades cardiovasculares, o incluso ciertos tipos de cáncer. Las células senescentes juegan un papel crucial en estos padecimientos, y su manejo efectivo podría transformar el cómo enfrentamos estos retos médicos en el futuro.Mary-Ann Holden, profesora de biotecnología en la Universidad de Yale, aclara que «el auge de este tipo de tecnologías refleja un cambio de paradigma en el tratamiento del envejecimiento. Estamos dejando de verlo como un destino inevitable e incambiable y comenzamos a entenderlo como una enfermedad tratable».El equipo de investigación confía en que este parche de biotecnología sea aprobado por las autoridades competentes en un plazo de dos años y que se disponga comercialmente para el público general poco después. Mientras tanto, continúan investigando para afinar la fórmula y evaluar su impacto en diferentes tipos de piel y genética.En un mundo donde la población está viviendo más años pero no necesariamente con una mejor calidad de vida, inventos como este representan una esperanza tangible para mejorar nuestro bienestar diario. Estos avances podrían redefinir tanto la ciencia de la longevidad como nuestra percepción de la vejez.
Científicos replantean el papel del intestino: el segundo cerebro podría ser la clave de la longevidad
El intestino, considerado frecuentemente como nuestro «segundo cerebro», ha cobrado protagonismo en el ámbito científico gracias a su rol crucial en la longevidad y el bienestar general. Un estudio recientemente publicado en la revista Nature Ageing sugiere que la microbiota intestinal podría ser mucho más influyente de lo que se pensaba en la búsqueda para vivir no solo más, sino mejor. El equipo de investigación, liderado por la Dra. Lisa Gerhardt de la Universidad de Harvard, ha identificado un enlace significativo entre el equilibrio de las bacterias intestinales y la salud cerebral a largo plazo. «Nuestro estudio indica que ciertos microorganismos del intestino tienen un impacto directo en procesos neurodegenerativos», afirma Gerhardt. «Esto podría revolucionar la manera en que abordamos el envejecimiento saludablemente». La investigación se centró en comparar la composición de la microbiota de individuos mayores saludables con aquellos con enfermedades neurodegenerativas. Los resultados mostraron que un equilibro en bacteroidetes y firmicutes está asociado con un menor riesgo de afecciones como el Alzheimer y el Párkinson. Gerhardt destaca la importancia de futuras intervenciones dietéticas y farmacológicas orientadas a modificar la microbiota como una estrategia viable para prolongar la vida útil. «No estamos hablando de una cura mágica, pero ciertamente de una herramienta poderosa en nuestro arsenal contra el envejecimiento», añade. El estudio ha despertado interés en la comunidad médica y farmacológica. Los laboratorios PhageNova están explorando la posibilidad de desarrollar suplementos probióticos personalizados que promuevan un envejecimiento saludable. «La personalización será la clave», menciona el Dr. Thomas Keller de PhageNova. «Cada individuo es único, y sus necesidades microbiológicas deben abordarse con precisión». En paralelo, instituciones como la Organización Mundial de la Salud están revisando las políticas de salud pública para incluir este tipo de avances, buscando promover dietas ricas en fibras y alimentos fermentados como parte de las recomendaciones estándar para un envejecimiento sano. Los hallazgos consolidan la creciente percepción de que la salud intestinal no es meramente digestiva, sino holística. «La función cerebral y el intestino están estrechamente interconectados», concluye Gerhardt. «Estamos en los albores de una nueva era donde el cuidado intestinal ya no será secundario, sino primordial». Con el constante florecimiento de la investigación en este campo, las perspectivas sobre cómo abordamos la longevidad están cambiando. Este nuevo enfoque promete no solo agregar años a la vida, sino, más vital, vida a los años.
Científicos revelan una sorprendente conexión entre el sentido del olfato y la longevidad
Un nuevo y fascinante estudio ha sacudido el mundo de la biotecnología. Investigadores del prestigioso Instituto Karolinska en Suecia han publicado un artículo en la revista Science Advances que explora la inesperada correlación entre la agudeza olfativa y el tiempo de vida en mamíferos. El proyecto, encabezado por el Dr. Lars Granqvist, se centró en analizar cómo la capacidad de detectar distintos olores puede influir no solo en la calidad de vida, sino también en su longevidad. «Nuestros hallazgos sugieren que la agudeza olfativa podría ser un indicador clave de la salud neurológica y metabólica a lo largo de la vida», explica Granqvist. Estos resultados abren nuevas vías para el estudio de enfermedades neurodegenerativas, como el Alzheimer o el Parkinson, que a menudo se acompañan de una pérdida del sentido del olfato. El equipo realizó un extenso experimento con más de 2,000 ratones de diversas edades y razas, entrenándolos para reconocer olores específicos mientras monitorizaban su salud general. Los resultados fueron claro: los ratones que mantenían una capacidad olfativa robusta tendían a vivir entre un 10% y un 12% más que sus congéneres con olfato debilitado. «Si bien este estudio se ha centrado en ratones, las implicaciones para entender el proceso de envejecimiento en humanos son prometedoras», declara el Dr. Mikael Olsson, coautor del estudio. La relación entre el olfato y el envejecimiento ha sido un área subexplorada, y este nuevo enfoque podría revolucionar los diagnósticos de salud preventiva. Algunos científicos abren el debate sobre cómo se podría aplicar este descubrimiento a terapias personalizadas y a la creación de nuevos biomarcadores para detectar potenciales problemas de salud antes de que se presenten síntomas más graves. «La alapsia, la pérdida del sentido del olfato, podría alertar sobre futuros riesgos para la salud, permitiendo que los médicos adopten estrategias de intervención más tempranas y efectivas», añade Olsson. Más allá del progreso científico, este estudio refleja la importancia de comprender los elementos aparentemente menores que contribuyen significativamente a nuestra calidad de vida y longevidad. Mientras tanto, Science Advances planea seguir publicando nuevas investigaciones en esta línea, lo que podría dar lugar a terapias innovadoras y herramientas diagnósticas avanzadas en la próxima década. Este descubrimiento invita reflexionar sobre la pregunta: ¿cuántas otras capacidades y funciones cotidianas podrían esconder claves para un futuro más largo y saludable? Este tipo de investigaciones subrayan la importancia de seguir explorando la relación entre nuestros sentidos y la salud integral a lo largo de la vida.
Nanotecnología para el Diagnóstico Precoz: Una Revolución en el Camino hacia la Medicina Personalizada
El futuro de la medicina está aquí, y viene en tamaño nanométrico. Investigadores del Instituto Tecnológico de Massachusetts (MIT) han desarrollado un innovador enfoque nanotecnológico que promete revolucionar el diagnóstico temprano de enfermedades complejas como el cáncer y los trastornos neurológicos. Esta nueva tecnología, denominada NanoDiagnostics, usa nanoesferas diseñadas para identificar y adherirse a biomarcadores específicos presentes en el cuerpo humano. Según un estudio publicado en la reconocida revista Nature Medicine, estas nanotecnologías pueden detectar enfermedades en sus fases iniciales, mucho antes de que los síntomas se manifiesten, abriendo nuevas posibilidades para el tratamiento y la prevención. La eficacia del diagnóstico precoz se basa en la capacidad de las nanoesferas para penetrar en las células y tejidos, donde actúan como ‘espías’ microscópicos, informando sobre la presencia de condiciones anómalas mediante cambios de color o fluorescencia visibles en pruebas de imagen avanzadas. El equipo del MIT afirma que esta tecnología no solo es mínimamente invasiva, sino que también ofrece resultados más rápidos y precisos que las técnicas convencionales. «Estamos ante un nuevo paradigma en medicina personalizada, que facilitará tratamientos adaptados a las necesidades individuales de cada paciente,» comentó el Dr. Emily Chen, líder del equipo de investigación. «Este avance no solo mejorará drásticamente la detección de enfermedades, sino que también dará paso a un enfoque _proactivo_ en lugar de reactivo para la salud», añadió Chen. Los expertos destacan la relevancia de esta innovación en contextos donde el diagnóstico temprano puede ser la diferencia entre la vida y la muerte. Por ejemplo, el cáncer de páncreas, uno de los más letales debido a su detección tardía, podría ser identificado con meses o incluso años de anticipación gracias a estas nanoteconologías. Además de su aplicación potencial en oncología, el equipo del MIT está explorando el uso de NanoDiagnostics para trastornos neurológicos como el Alzheimer. Dado que estas enfermedades suelen diagnosticarse en etapas avanzadas, el impacto de un diagnóstico temprano podría ser transformador, proporcionando a los pacientes la posibilidad de iniciar terapias modificadoras de la enfermedad en fases cruciales. «Estamos ante el comienzo de un cambio significativo en cómo abordamos la salud y el bienestar a nivel global», expresa el Dr. John Martinez, experto en nanotecnología clínica de la Universidad de Stanford, no involucrado en el estudio, pero entusiasta del potencial de estas herramientas. Por supuesto, como toda innovación, los desafíos éticos y logísticos no se hacen esperar. La accesibilidad a estas tecnologías y el manejo de la gran cantidad de datos que generan son cuestiones que las comunidades científicas y médicas deben abordar cuidadosamente. Con todo, el futuro de la nanotecnología en la medicina se percibe prometedor, invitando a reflexionar sobre el papel que desempeñará en transformar el modelo actual de atención sanitaria hacia uno más enfocado en prevención y personalización. La promesa de una salud más proactiva y precisa está a la vuelta de la esquina, ofreciendo esperanzas renovadas en la lucha contra enfermedades que aún desafían nuestros mejores esfuerzos.
El Chocolate Oscuro: ¿Clave para la Resistencia a la Fatiga en Atletas?
Un nuevo estudio publicado en la revista Nutritional Science sugiere que el chocolate oscuro podría ser una herramienta eficaz para aumentar la resistencia a la fatiga en atletas de alto rendimiento. Esta investigación, llevada a cabo por un equipo de científicos de la Universidad de Stanford, abre nuevas perspectivas sobre cómo los alimentos tradicionales pueden desempeñar un papel central en el entrenamiento y optimización del rendimiento deportivo. El alimento milenario, popular por sus propiedades antioxidantes, ha sido objeto de interés en el ámbito deportivo gracias a su alta concentración de flavanoles de cacao. Estos compuestos han demostrado mejorar el flujo sanguíneo y aumentar la capacidad de absorción de oxígeno en el cuerpo, factores cruciales durante el ejercicio intenso. Durante un ensayo clínico de ocho semanas, 45 atletas de resistencia fueron divididos en dos grupos. Mientras un grupo incluía 30 gramos de chocolate oscuro al día en su dieta, el otro mantuvo una dieta sin chocolate. Al final del estudio, se observó que los participantes que consumieron chocolate oscuro mostraron una mejora del 15% en sus tiempos de recuperación y en la resistencia general. «Esta mejora es significativa», destaca la doctora Laura Greco, directora del estudio. «Añadir chocolate oscuro a la dieta de un atleta no solo puede potenciar su rendimiento físico, sino también proporcionar un impacto positivo en su bienestar mental gracias al aumento de endorfinas». El resultado del estudio no solo repercute en atletas profesionales, sino también en entusiastas del fitness que buscan optimizar su rendimiento. Sin embargo, los expertos advierten sobre los posibles riesgos de un consumo excesivo de chocolate debido a su contenido calórico y de grasas. La clave está en el equilibrio y la moderación. El doctor James Morton, del prestigioso Instituto de Nutrición del Deporte, añade que, aunque los resultados son prometedores, se necesitan más investigaciones para determinar las dosis exactas y los efectos a largo plazo de la incorporación del chocolate en programas de entrenamiento. En un mundo donde los suplementos nutricionales y las estrategias dietéticas sofistican el entrenamiento, este enfoque resalta el valor de los alimentos naturales en la optimización del rendimiento físico. Mientras avanza la investigación científica, seguir explorando los beneficios de los ingredientes tradicionales para la salud y el ejercicio continúa siendo un campo fértil. En última instancia, podría ser el chocolate, y no solo las barras energéticas, lo que los atletas demanden para mantenerse en la cima de su juego. Considerando estos hallazgos, puede surgir una nueva tendencia en el mundo de la nutrición deportiva, donde lo tradicional se encuentra con la innovación moderna en pro de la salud y el bienestar.
Revelan los efectos de la radiación espacial en el microbioma humano
Un reciente estudio llevado a cabo por el Instituto Americano de Salud Espacial ha revelado sorprendentes hallazgos sobre cómo la radiación espacial afecta al microbioma humano, indicando potenciales cambios en la salud de astronautas en misiones prolongadas.La investigación, publicada en la prestigiosa revista Journal of Space Medicine, analizó muestras de microbioma intestinal de astronautas antes y después de su estadía en la Estación Espacial Internacional (EEI). Los resultados muestran que la exposición a la radiación cósmica podría alterar significativamente la composición de bacterias esenciales para la digestión y el sistema inmune.El Dr. James K. Lee, principal investigador del estudio, explica que «mantener un microbioma saludable en el espacio es crucial no solo para evitar enfermedades gastrointestinales, sino también para prevenir debilitamientos del sistema inmunológico, que en el espacio puede estar ya comprometido por otras razones.»A lo largo de los seis meses de misión, los astronautas experimentaron una reducción del 15% en la abundancia de bacterias del género Bacteroides, conocidas por su papel en la respuesta inmune y la digestión de nutrientes complejos. Al mismo tiempo, se observó un aumento en las colonias de otras bacterias más resistentes, aunque menos beneficiosas.Este estudio representa un avance significativo en la comprensión del impacto del entorno espacial en el cuerpo humano, un tema de creciente interés a medida que las agencias espaciales preparan misiones más prolongadas a lugares remotos como Marte. «Conocer estas alteraciones nos permitirá desarrollar estrategias efectivas para mitigar los efectos adversos en futuras misiones», señala la Dra. Emily Rogers, coinvestigadora del estudio.El Instituto está trabajando ya en el desarrollo de suplementos probióticos específicos y dietas adaptadas al entorno espacial, con el objetivo de proteger el microbioma de los astronautas. Se espera que estas iniciativas no solo beneficien a los viajeros espaciales, sino que también ofrezca insights valiosos para mejorar nuestra comprensión del microbioma humano en la Tierra.La investigación ha suscitado interés no solo en el ámbito espacial, sino también en el sector de la biotecnología, donde ya se exploran posibles aplicaciones de estos hallazgos para el desarrollo de nuevos tratamientos probióticos y medicamentos en la Tierra.En un mundo donde la protección de la salud a lo largo de toda la vida está adquiriendo una relevancia sin precedentes, estos nuevos descubrimientos invitan a reflexionar sobre los desafíos de lanzar a la humanidad más allá de los confines del planeta y sobre cómo proteger la salud de los pioneros que se aventuran en estas odiseas.
Científicos desarrollan un microchip capaz de controlar el hambre de forma segura
Un avance revolucionario en el campo de la biotecnología ha capturado la atención mundial: investigadores del Instituto de Innovación Médica de Múnich han desarrollado un microchip implantable que promete controlar el hambre de manera segura. Este dispositivo podría redefinir el tratamiento de la obesidad y trastornos alimentarios.El microchip, denominado «Appetite Regulator 2.0», opera al interactuar directamente con las señales neurales que regulan el apetito. Según el Dr. Klaus Strenberg, líder del equipo del proyecto, «es un paso significativo hacia un enfoque más realista y personalizado en el control del peso».El microchip está programado para enviar estímulos eléctricos suaves a partes específicas del cerebro involucradas en la percepción del hambre, como el hipotálamo. Esto se logra mediante un diseño que imita los patrones naturales de activación neural, reduciendo así la sensación de hambre sin afectar el equilibrio general del sistema metabólico del cuerpo.Los resultados preliminares en ensayos clínicos iniciales con humanos han sido prometedores. «En los primeros tres meses de pruebas, los participantes experimentaron una reducción promedio del 15% en el índice de masa corporal, sin efectos secundarios significativos», afirmó la Dra. Ana Muller, coautora del estudio. Además, se observaron mejoras en parámetros de salud relacionados, como la presión arterial y los niveles de glucosa en sangre.Este avance aborda una necesidad crítica, dado el aumento de la obesidad a nivel mundial y sus ramificaciones para la salud pública. Según la Organización Mundial de la Salud, más de 650 millones de adultos viven con obesidad, lo que aumenta el riesgo de enfermedades crónicas como la diabetes tipo 2 y enfermedades cardiovasculares.Sin embargo, el Dr. John Reeve, especialista en bioética de la Universidad de Cambridge, advierte sobre los desafíos éticos y de privacidad que podrían surgir con la adopción de tecnologías tan intrusivas. «La regulación adecuada y salvaguardas para el uso de estos dispositivos son esenciales para evitar abusos o mal uso», enfatiza.El microchip todavía está en proceso de recibir las certificaciones reglamentarias necesarias para su aplicación masiva, pero los expertos son optimistas respecto a su potencial. La comercialización podría comenzar en 2027, siempre que supere todas las fases de prueba exigidas.Este desarrollo no solo representa un avance científico, sino que también invita a una reflexión más profunda sobre cómo hasta qué punto estamos dispuestos a integrar la tecnología con nuestro cuerpo para mejorar nuestra salud. ¿Será este el inicio de una nueva era en la intersección entre tecnología y biología humana?